NEUROIMAGEM E CIRURGIA NO
ACIDENTE VASCULAR ENCEFÁLICO
AGUDO
AQUILES JOSÉ VASCONCELLOS MAMFRIM
MEMÓRIA
APRESENTADA À
ACADEMIA DE MEDICINA DO RIO DE JANEIRO PARA
CONCORRER À VAGA DE MEMBRO TITULAR NA SECÇÃO DE
CIRURGIA
Rio de Janeiro
2010
NEUROIMAGEM E CIRURGIA NO
ACIDENTE VASCULAR ENCEFÁLICO
AGUDO
Aquiles José Vasconcellos Mamfrim
Rio de Janeiro
Agradecimentos
Neste importante momento de minha vida médica , quando concorro a uma
vaga de Membro Titular da Academia de Medicina do Rio de Janeiro, instituição
que congrega as figuras mais expressivas da Medicina deste Estado, estou
consciente da alta responsabilidade que terei, caso tenha a honra de ser eleito
pelos Excelentíssimos Senhores Acadêmicos em Assembléia Geral. Ao prestar o
COMPROMISSO ACADÊMICO, não evitarei esforços para honrar a Academia e
trabalhar com todas as minhas forças e entusiasmo pelo seu engrandecimento.
Neste documento de grande importância de minha vida acadêmica, deixo
registrados meus agradecimentos àquelas pessoas ensinaram, estimularam,
apoiaram e serviram de exemplo de ética, dignidade e amor, tanto por meus
semelhantes como à profissão médica.
Aos meus pais
À minha esposa Flavia
À nossos filhos Rafaela e Pedro
Aos colegas e amigos que me incentivaram
A Deus que está me permitindo trabalhar por este sonho
RESUMO
Foram estudados 145 pacientes por ocasião do diagnóstico inicial de
Acidente Vascular Encefálico (AVE) em um hospital privado da cidade do Rio de
Janeiro – Brasil. Eram oriundos do setor de emergência ou acometidos na forma
de intercorrências durante internação por motivos clínicos não relacionados à
AVE. Após exame físico neurológico eram submetidos a exame de imagem
cerebral, Tomografia Computadorizada (TC) e/ou Ressonância Magnética (RM).
Analisados quanto ao tipo de AVE, isquêmico ou hemorrágico, dados
epidemiológicos como faixas etárias, sexo, raça; escore na Escala de Coma de
Glasgow (ECG) e do National Institutes of Health (NIHSS), local de ocorrência do
AVE e a contribuição dos exames de imagem em relação as modalidades
isquêmicas e hemorrágicas, considerando-se o ∆t para cada grupo. 71,72% dos
casos foram isquêmicos; 50,34% ocorreram no sexo masculino, houve grande
predomínio da raça branca com 95,17%. A idade média foi de 71,87 anos. O
escore médio na ECG foi de 12,20 e na NIHSS 13,10. A idade média nas
isquemias foi de 74,13 anos, superior a das hemorragias: 66,14 anos. Os AVEs
isquêmicos foram mais freqüentes nas mulheres (53,84%) e os hemorrágicos nos
homens (60,97%). Quanto às idades, as hemorragias ocorreram em faixa mais
baixa com 43,90% dos casos em indivíduos até 64 anos. Tanto os escores na
ECG como no NIHSS mostrou maior gravidade nas hemorragias. As isquemias
foram mais freqüentes nas regiões temporo-parietais e as hemorragias em
núcleos da base. A TC foi utilizada como primeiro exame para o diagnóstico de
isquemias em 93 casos mostrando positividade em 64,51% e em 40 casos de
AVEH, não firmando o diagnóstico em apenas um paciente, portador de
hemorragia subaracnóide. A RM mostrou maior positividade para o diagnóstico
das isquemias embora seu ∆t de realização tenha sido mais largo do que o da TC
nestes casos. A diferença entre o tempo de realização das TC iniciais para o
diagnóstico das isquemias com resultados positivos e negativos, não mostrou
diferença estatisticamente significativa. As TC iniciais para o diagnóstico das
hemorragias foram realizadas com ∆t menor do que para isquemias. . A
neuroimagem foi decisiva nas indicações cirúrgicas tanto na fase aguda como
tardiamente.
Palavras-chave: Acidente Vascular Encefálico, epidemiologia,
Computadorizada, Ressonância Magnética, Cirurgia.
Tomografia
ABSTRACT
A study was carried out on 145 patients on the occasion of the initial diagnosis of
Acute Stroke in a private hospital in Rio de Janeiro – Brazil. The cases came from
the emergency department or arose from complications during a hospital stay for
clinical purposes not related to stroke. After a neurological evaluation the patients
underwent a brain image examination, Computed Tomography (CT) and/or
Magnetic Resonance Imaging (MRI). They were analyzed according to the type of
stroke, ischemic or hemorrhagic, epidemiological data such as age group, sex,
race; the Glasgow Coma Scale (GCS) and National Institutes of Health (NIHSS)
scores, the site of the occurrence of stroke and the contribution of brain imaging in
relation to the ischemic and hemorrhagic modalities, considering the ∆t for each
group. 71.72% of the cases were ischemic; 50.34% occurred in men, with a
95.17% predominance of the white race. The mean age was 71.87 years. The
mean GCS score was 12.20 and the NIHSS score 13.10. The mean age of the
ischemic patients was 74.13 years, higher than that of the hemorrhagic patients at
66.14 years. The ischemic strokes were more frequent in women (53.84%) and
the hemorrhagic in men (60.97%). Concerning ages, the hemorrhages occurred in
a lower age band with 43.90% of cases in individuals up to 64 years. Both the
GCS and NIHSS scores show greater seriousness in hemorrhagic cases. The
ischemic cases were more frequent in the temporal-parietal regions and the
hemorrhagic cases in basal ganglia. CT was used as the first examination to
diagnose ischemia in 93 cases, showing positive results in 64.51% and in 40
cases of hemorrhagic stroke, not confirming the diagnosis in only one patient, with
subarachnoid hemorrhage. The MRI showed greater positive results for the
diagnosis of ischemia although its ∆t of realization was greater than that of CT in
these cases. The difference between the realization time of the initial CT for the
diagnosis of ischemia with positive and negative results did not show a statistically
significant difference. The initial CT for the diagnosis of the hemorrhages was
realized with a smaller ∆t than for ischemia. Neurological imaging was positive to
surgical indication in acute phase as in late period.
Keywords: Acute stroke, epidemiology, Computed Tomography, Magnetic
Resonance, Neurological surgery.
SUMÁRIO
1. Introdução
9
2. Revisão bibliográfica
2.1 O Acidente Vascular Encefálico
2.2 A Neuroimagem
2.3 A Neuroradiologia e o Acidente Vascular Encefálico
2.4 A Cirurgia e o Acidente Vascular Encefálico
12
12
22
25
29
3. Objetivos
34
4. Pacientes e Métodos
35
5. Resultados
5.1 Acidente Vascular Encefálico Isquêmico
5.2 Acidente Vascular Encefálico Hemorrágico
5.3 Análise do delta T (∆t) – primeira TC Acidente Vascular
Encefálico Isquêmico
5.4 Análise do primeiro exame positivo com relação ao delta T (∆t):
5.5 Análise dos ∆t nas primeiras TC positivas no diagnóstico dos
Acidente Vascular Encefálico Isquêmico e Acidente Vascular
Encefálico Hemorrágico
5.6 Positividade da RM como primeiro exame nas isquemias
5.7 Procedimentos Cirúrgicos
39
40
45
50
51
51
6. Discussão
52
7. Conclusões
61
8. Referências Bibliográficas
63
9. Anexos
9.1 Anexo 1 - Escala de Coma de Glasgow
9.2 Anexo 2 - Escala de Acidente Vascular Encefálico do
National Institutes of Health
69
69
49
50
70
LISTA DE GRÁFICOS E TABELAS
Tabela 1 - Idades – AVEI
Tabela 2 - Freqüência Segundo Faixas Etárias e Sexo
Tabela 3 - Distribuição quanto ao sexo
Tabela 4 - Escores na Escala de Coma de Glasgow – AVEI
Tabela 5 - NIHSS – AVEI
Tabela 6 - Região de Ocorrência do AVEI
Tabela 7 - Ocorrência por territórios – AVEI – Fossa Anterior
Tabela 8 - AVEI – Fossa Anterior – Localizações Múltiplas
Tabela 9 - Ocorrência por territórios – AVEI – Fossa Posterior
Tabela 10 - AVEI – Fossa Posterior – Localizações múltiplas
Tabela 11 - AVEH – Idades
Tabela 12 - Ocorrência por Faixas Etárias – AVEH
Tabela 13 - Distribuição Quanto ao Sexo – AVEH
Tabela 14 – Escores na Escala de Coma de Glasgow – AVEH
Tabela 15 - NIHSS – AVEH
Tabela 16 - Região de ocorrência do AVEH
Tabela 17 - Ocorrência por territórios – AVEH
Tabela 18 - AVEH – Localizações Múltiplas (4,87%)
Tabela 19 - ∆t (em minutos) Primeira TC no AVEI
Tabela 20 - ∆t (em min) Primeira TC e Primeira RM Positivas no AVEI
Tabela 21 - ∆t (em min.) Primeira TC Positiva para AVEI e AVEH
Tabela 22 - RM como Primeiro Exame AVEI
41
41
42
42
43
43
44
44
44
45
46
46
47
47
47
48
48
49
49
50
50
51
Gráfico 1 -Tipos de AVE
Gráfico 2 - Distribuição Conforme Raças
Gráfico 3 - Ocorrência Segundo Faixas Etárias
Gráfico 4 – AVEH – Raças
Gráfico 5 - Distribuição por Faixas Etárias
40
41
42
45
46
LISTA DE ABREVIATURAS, SIGLAS E SÍMBOLOS
ADC
AE
AIT
Angio-RM
AVE
AVEH
AVEI
DVE
DW
ECG
FA
FDA
FE
FLAIR
FOF
GRE
HAS
HCP
HSA
NIH
NIHSS
PPM
PVM
PW
RIND
RM
RX
TC
TE
TI
TOF
TR
∆t
VE
Coeficiente de Difusão Aparente
Átrio Esquerdo
Acidente Isquêmico Transitório
Angioressonância Magnética
Acidente Vascular Encefálico
Acidente Vascular Encefálico Hemorrágico
Acidente Vascular Encefálico Isquêmico
Drenagem Ventricular Externa
Sequências de Difusão
Escala de Coma de Glasgow
Fibrilação Atrial
Food and Drug Administration
Fração de Ejeção
Fluid-Attenuated Inversion-Recovery
Field-of-View
Gradient-Recalled-Echo
Hipertensão Arterial Sistêmica
Hemorragia Cerebral Primária
Hemorragia Subaracnóide
National Institutes of Health
National Institutes of Health Stroke Score
Partes por Milhão
Prolapso da Válvula Mitral
Sequências de Perfusão
Déficit Neurológico Isquêmico Reversível
Ressonância Magnética
Raios X
Tomografia Computadorizada
Time-of-Echo
Inversion Time
Time-of-Flight
Repetition Time
Intervalo de Tempo
Ventrículo Esquerdo
1. INTRODUÇÃO
As doenças cerebrovasculares são os mais frequentes comprometimentos
neurológicos do adulto (Adams,Victor & Ropper, 1998).
O estudo estatístico da American Stroke Association 2002 informa que
aproximadamente 600.000 americanos sofrem um Acidente Vascular Encefálico
(AVE) a cada ano, ou seja, existe ocorrência de um íctus a cada 53 segundos,
com uma mortalidade de 170.000 casos/ano. É a terceira causa de morte por
doença, sendo superada apenas pelas cardiopatias e câncer. A cada três minutos
há um óbito por AVE, sendo que de cada cinco mortes, duas são homens e três
mulheres. O custo anual com a doença chega a casa de 49 bilhões de dólares,
entre gastos médicos e perdas de capacidade laborativa pelas sequelas
determinadas pela doença.
A atualização de 2003 do estudo acima referido, fornece informações
adicionais: a variedade mais comum de AVE estabelecido é de etiologia
aterotrombótica, seguido da embolia cerebral. O sexo feminino apresentou 40.000
casos a mais que o masculino, por ano, fato justificado pela maior expectativa de
vida das mulheres. Dentre todas as ocorrências de AVE, 88 por cento foram de
isquemias, nove por cento de hemorragias intracerebrais e três por cento de
hemorragias subaracnóides. A mortalidade foi de 7,6 por cento nas isquemias e
37,5 por cento nas hemorragias, em 30 dias.
As informações oficiais sobre doenças cerebrovasculares em nosso país
são pobres. Fontes do Ministério da Saúde sobre a mortalidade por causas
selecionadas de doenças do aparelho circulatório de 2001, no Brasil e regiões
12
metropolitanas, mostra que a taxa de óbitos por doença cerebrovascular no país é
de 50,13; no estado do Rio de Janeiro, 74,42 e no estado de São Paulo,
55,11/100.000 habitantes. No ano de 2001, foram notificados 10.834 óbitos por
doença cerebrovascular, em nosso estado (Ministério da Saúde/SUS, 2004).
Em outros paises industrializados ocidentais, além dos Estados Unidos, já
citados com detalhe, e na maioria dos paises sul-americanos os AVEs ocupam a
segunda ou terceira causa de morte por doença, a exceção do Brasil onde é a
primeira, excluindo-se algumas capitais do sul e sudeste e o estado de São Paulo
(Lessa,1999).
Recentemente, a partir da liberação do uso de substâncias fibrinolíticas
para o tratamento do AVE isquêmico agudo por parte do Food and Drug
Administration (FDA) em junho de 1996, nos Estados Unidos e da Secretaria de
Vigilância Sanitária em setembro de 2001, no nosso país, foi exaltada a
necessidade de tratamento emergencial do AVE (Carmignani et al., 1999).
O enfoque quase contemplativo até então preconizado na maioria dos
casos de tratamento deste importante tipo da doença foi abandonado, cedendo
lugar ao atendimento e tratamento urgente e ativo (Carmignani et al., 1999).
Fazendo parte deste atendimento emergencial, estudos diagnósticos
precisos, rápidos e disponíveis, são de grande importância para as decisões
quanto à terapia a ser indicada (Carmignani et al., 1999).
Até recentemente, a neuroimagem exercia papel secundário no diagnóstico
das isquemias. Depois de demonstrada a eficácia dos tratamentos com
fibrinolíticos, ela ganhou papel de destaque (Beauchamp et al., 1999).
A rapidez do diagnóstico do AVE permanece um desafio nos setores de
emergência dos hospitais que se dedicam a tal tratamento, pois a segurança e
efetividade das novas terapias dependem da agilidade e acurácea do diagnóstico,
dentro da janela terapêutica destes atuais recursos médicos (Mullins et al., 2002).
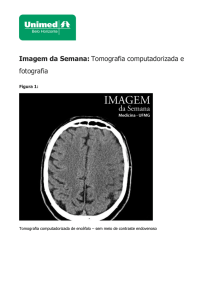
A Tomografia Computadorizada Cerebral (TC) tem sido, atualmente, a
técnica de neuroimagem mais utilizada devido a sua disponibilidade, rapidez,
características não invasivas, custo relativamente baixo, confiabilidade no
diagnóstico
de
hemorragias,
principalmente
as
intracerebrais
agudas
e
diagnóstico diferencial com outras patologias que possam mimetizar o AVE como
13
tumores, abscessos, hematomas subdurais, etc. Seu valor foi demonstrado em
vários estudos prospectivos, segundo Carmignani et al., 1999.
Também muito usada, a Ressonância Magnética Cerebral (RM) mostra seu
potencial na avaliação da viabilidade tissular e na patência vascular. Isquemias
agudas são mais bem visualizadas na RM, com positividade em torno de 80% no
primeiro dia, comparada com 60% da TC. RM é particularmente superior para
diagnosticar isquemias agudas de fossa posterior, onde a TC é limitada pela
formação de artefatos de imagem gerados pelos ossos da base do crânio
(Beauchamp et al., 1999).
No período “hiperagudo” das isquemias (6 a 8h do íctus), TC e RM
convencional mostraram sensibilidade inferior a 50%, já as sequências de difusão
mostraram sensibilidade de 88 a 100% e especificidade de 86 a 100%, em
pequenos estudos (Mullins et al, 2002).
Existe relutância em indicar a RM como exame inicial no diagnóstico do
AVE devido à possibilidade de resultados falso negativos na identificação de
hemorragias intracerebrais “hiperagudas”, nas quais os produtos de degradação
da hemoglobina ainda estão presentes em pequenas quantidades e o coágulo
pouco organizado, o que geraria imagens pouco conclusivas. Mais recentemente
foram desenvolvidas sequências
“gradient-recalled-echo” (GRE) que são
particularmente sensíveis à detecção destas hemorragias agudas (Beauchamp et
al., 1999).
Os Acidentes Vasculares Encefálicos Hemorrágicos, por sua epidemiologia
e alta mortalidade, exigem um diagnóstico e resposta terapêutica rápida, para que
os doentes recebam o melhor tratamento possível (Siler at al., 1984). Parte desta
estratégia passa pelo diagnóstico radiológico e a correta decisão do tratamento,
seja este clínico ou cirúrgico, com drenagens de hematomas, tratamento de
aneurismas e angiomas a céu aberto ou endovascular. Nas isquemias,
craniotomias descompressivas nos grandes edemas cerebrais com desvios de
linha média das oclusões de Artéria Cerebral Média e, mais recentemente a
realização de angioplastias de vasos intracranianos e terapia trombolítica intraarterial.
2 REVISÃO BIBLIOGRÁFICA
2.1 O ACIDENTE VASCULAR ENCEFÁLICO
Hipócrates, foi o primeiro a reconhecer o AVE, há aproximadamente 2400
anos. Naquela época era chamado de apoplexia, que em Grego quer dizer
atingido, derrubado violentamente, devido ao fato da pessoa desenvolver
subitamente uma paralisia e mudar sua condição de “bem estar”. Os médicos da
época tinham pouco conhecimento da anatomia, da fisiologia cerebral ou como
tratar o AVE (History of Stroke, 2004).
Por volta da metade do século XVII, Jacob Wepfer descobriu que pacientes
mortos por apoplexia, poderiam ter sofrido um sangramento ou oclusão em um
vaso sangüíneo cerebral (History of Stroke, 2004).
A ciência médica continuou a estudar as causas, sintomas e tratamento da
apoplexia, até que em 1928 foi dividida em categorias baseadas na fisiopatologia
vascular que a originou (History of Stroke, 2004).
Segundo Kothari et al. (1998), os AVEs podem ser classificados em duas
grandes categorias: Acidentes Vasculares Encefálicos Isquêmicos (AVEI),
causados pela oclusão de vasos sangüíneos que suprem o cérebro (em torno de
75% dos casos) e Acidentes Vasculares Encefálicos Hemorrágicos (AVEH), que
ocorrem devido a rupturas de artérias cerebrais.
Os AVEIs podem ser de origem trombótica, quando os coágulos
desenvolvem-se dentro da própria artéria acometida e embólica quando tais
coágulos são originários de um outro local do organismo e migram até o encéfalo
(embolia artéria-artéria, cardioembolismo, trombofilias) (Kothari et al., 1998).
15
Acidente Isquêmico Transitório (AIT): é um episódio reversível de um déficit
focal encefálico ou ocular, secundário a oclusão transitória de uma artéria. Os
sinais e sintomas são similares aos do AVE, porém são transitórios. A diferença é
o caráter temporal e a falta de expressão em exame de imagem (Kothari et al.,
1998).
Os AVEHs podem ser do tipo hemorragia subaracnóide (HSA) quando o
sangramento se faz para a superfície do cérebro e tem como causa mais comum
a ruptura de aneurisma cerebral; ou hemorragia intraparenquimatosa (HIP),
quando sangra para dentro do parênquima cerebral, geralmente de etiologia
hipertensiva, contudo nos idosos a angiopatia amilóide pode ser importante causa
deste tipo de sangramento (Bederson et al., 2000).
Devido a sua gravidade, as rupturas de aneurismas cerebrais devem ser
destacadas. Sua ocorrência é de 6 a 16/100.000, com taxas superiores descritas
no Japão e Finlândia. A mortalidade associada a esta patologia é de 45%, com
50% dos sobreviventes apresentando seqüelas (Bederson et al., 2000).
As hemorragias intraparenquimatosas também podem ser uma condição
devastadora com perda súbita da consciência e desenvolvimento de sinais
neurológicos focais. A morte pode sobrevir devido à compressão do tronco
cerebral ou aumento da pressão intracraniana (Kothari et al., 1998).
As malformações arteriovenosas (MAV) do cérebro são um enovelado de
vasos que formam uma comunicação anormal entre os sistemas arterial e venoso.
Apresentam a freqüência 1/10 em relação aos aneurismas. Em 50% dos casos a
primeira manifestação é na forma de HSA, 30% na forma de crise convulsiva e
20% a cefaléia é único sintoma (Adams, Victor & Ropper, 1998).
Outra forma de hemorragia intracerebral pode estar associada à trombose
dos grandes seios venosos. Estes quadros apresentam-se com importante
cefaléia, aumento da pressão intracraniana, além da hemorragia (Kothari et al.,
1998).
Outra forma de classificar os AVEs é quanto ao território vascular
acometido. Desta feita, os eventos nos territórios vascularizados pelas artérias
carótidas podem ser chamados de AVE de território anterior ou carotídeo
(envolvem hemisférios cerebrais) e os ocorridos em território vascularizado pelas
16
artérias
vertebrais,
território posterior ou vertebrobasilar (freqüentemente
comprometendo tronco cerebral e cerebelo) (Kothari et al., 1998).
O AVE é uma síndrome, que se apresenta como uma deficiência
neurológica focal, súbita e não convulsivante. A subtaneidade de surgimento do
déficit neurológico é que sugere a origem vascular do evento, que varia de
minutos a no máximo alguns dias. O quadro neurológico orienta quanto ao
tamanho e localização da lesão, algumas vezes com tanta precisão, que permite
especificar o ramo arterial afetado e se trata de infarto ou hemorragia (Adams,
Victor & Ropper, 1998).
2.1.1 Principais achados no exame neurológico (Kothari et al., 1998 e Adams,
Victor & Ropper, 1998 modificados):
2.1.1.1 Acidente Vascular Encefálico Isquêmico –
2.1.1.1.1 Circulação carotídea (anterior):
•
Alteração do nível de consciência.
•
Paralisia unilateral: braço, face e perna contralaterais.
•
Alterações sensitivas dimidiadas: braço, face e perna contralaterais – tato
epicrítico e protopático, vibração, propriocepção, discriminação de dois
pontos, estereognosia, localização tátil, barognosia, dermografia.
•
Apractagnosia, anosognosia, hemiasomatognosia, negligência unilateral,
apraxia do vestir, apraxia construcional, distorção das coordenadas visuais,
comprometimento na capacidade de julgar distâncias, leitura de cabeça
para baixo.
•
Distúrbios de linguagem: disartria, disfasia, surdez para palavra, fala em
jargão, alexia, [agrafia, acalculia, agnosia digital, confusão direita-esquerda
(Síndrome de Gerstmann)].
•
Distúrbios visuais: visão borrada, cegueira monocular, ilusões visuais,
hemianopsia homônima.
•
Paralisia do olhar conjugado para o lado oposto, ataxia do membro
contralateral, movimentos em espelho, respiração tipo Cheyne-Stokes,
hiperidrose contralateral, midríase.
17
2.1.1.1.2 Circulação vertebrobasilar (posterior):
•
Alteração do nível de consciência.
•
Paralisia unilateral ou nos quatro membros.
•
Alterações sensitivas dimidiadas ou nos quatro membros.
•
Disartria.
•
Disfagia, rouquidão, paralisia de corda vocal, diminuição do reflexo do
vômito.
•
Vertigem, náuseas e vômitos.
•
Distúrbios visuais: visão borrada, diplopia, nistagmo, oscilopsia.
•
Paralisia no olhar conjugado lateral e/ou vertical.
•
Diplopia.
•
Miose, midríase.
•
Paralisia facial tipo periférica.
•
Surdez, tinito.
•
Hemiatrofia de língua.
•
Ataxia dos membros, queda para o lado.
•
Síndrome de Horner.
•
Hiperventilação neurogênica central, paralisia pseudobulbar de controle
voluntário, respiração apnêustica, em salvas, Cheyne-Stokes, atáxica.
2.1.1.2 Acidente Vascular Encefálico Hemorrágico –
•
Os achados clínicos são semelhantes.
•
Em geral, são pacientes mais graves.
•
A deterioração ocorre mais rapidamente.
•
Cefaléia.
•
Náuseas.
•
Vômitos.
•
Síndrome meníngea.
•
Convulsões.
•
Hemorragia Subaracnóide: cefaléia intensa e súbita, com perda ou não da
consciência, presença de síndrome meníngea.
18
2.1.2 Fatores de risco:
Os principais fatores de risco para o aparecimento do AVE podem ser
divididos, em dois grupos: modificáveis e não modificáveis, quer dizer,
relacionados a fatores potencialmente controláveis ou elimináveis através de
alterações do estilo de vida ou tratamento médico, ou fatores imutáveis inerentes
a cada indivíduo em particular, respectivamente (Clare, 2000).
2.1.2.1 Fatores de risco não modificáveis
São utilizados como marcadores de risco de AVE e ajudam a identificar
populações de alto risco que possam requerer tratamentos preventivos mais
agressivos (Clare, 2000).
•
Idade – Isoladamente, o mais significativo já que cerca de 75% dos AVEs
ocorrem em indivíduos com idade igual ou maior que 65 anos. Foi
demonstrado que a partir dos 55 anos de idade, a cada década, o risco de
AVE chega a ser maior do que o dobro (Sacco et al., 1997).
•
Sexo – A prevalência é 30% maior no sexo masculino, mas em número as
mulheres superam os homens por terem maior sobrevida.
•
Raça/Etnia – Nos indivíduos da raça negra o risco de morte e incapacidade
é 2 vezes maior que nas outras, excetuando-se quando a idade é superior
a 75 anos (Broderick et al., 1998).
•
História de AVE prévio – Isoladamente, aumenta em 3 vezes a chance de
um novo episódio.
•
História familiar de AVE.
2.1.2.2 Fatores de risco modificáveis
Este é o grupo em que podemos realmente modificar a história da doença
através de ação sobre os fatores.
2.1.2.2.1 Hipertensão Arterial Sistêmica (HAS) – tem sido atribuído como o fator
de risco de maior importância, já que 80% dos pacientes com AVE são
19
portadores de HAS e que tem grande chance de controle. Estudos como o SystEur demonstraram que a redução da pressão arterial sistólica para níveis
inferiores a 140 mmHg, em populações idosas, promove um claro efeito protetor,
levando a 42% de redução do risco de AVE (Staessen et al., 1997).
2.1.2.2.2 Diabetes Mellitus – Sendo um grande fator de doença macro e
microangiopática o seu controle é essencial para a evolução da doença arterial;
aumenta o risco de AVE em 3 vezes (Clare, 2000).
2.1.2.2.3 Doença Ateroesclerótica das Carótidas – Considera-se placas que
causem estenose igual ou acima de 70%, ou menores mas com presença de
ulcerações, como de alto risco (Clare, 2000).
2.1.2.2.4 Acidente Isquêmico Transitório (AIT) – A presença de AIT aumenta
progressivamente o risco de AVE em 4 a 8% no 1º mês, em 13 a 15% no 1º ano,
e em cerca de 30% em 5 anos. Além da obstrução carotídea é necessário avaliar
causas emboligênicas (do coração, aorta, e das próprias carótidas), doenças
hematológicas, doenças reumatológicas como Lupus Eritematoso Sistêmico e
Displasia Fibromuscular (Clare, 2000).
2.1.2.2.5 Hipercolesterolemia – Vários estudos vem demonstrando que a
influência dos níveis de colesterol sobre o AVE não é tão evidente quanto sobre a
doença arterial coronariana, mas verifica-se uma redução do risco de AVE
isquêmico em grupos sob terapia com estatinas. Acredita-se que por existir vários
subtipos de AVE, alguns, como os do tipo aterosclerótico, podem ter maior
controle com o uso de estatinas em cerca de 30% dos pacientes, já que através
da redução dos níveis de colesterol haverá alteração na constituição da placa
(Herbert, 1997).
2.1.2.2.6
Doença
Cardioembólica
-
As
doenças
cardioembólicas
são
responsáveis por cerca de 20% dos AVEs. Podemos classificá-las quanto as
suas causas e o seu grau de risco emboligênico:
20
Causas:
•
Anormalidades
das
paredes
cardíacas:
cardiomiopatias
dilatadas,
hipo/aci/discinesias, aneurismas ventricular ou do septo atrial, mixoma
atrial, forame oval patente ou outros distúrbios septais.
•
Valvulopatias: doença reumática mitral ou aórtica, válvulas protéticas,
endocardite infecciosa ou marântica, prolapso da valva mitral (PVM),
calcificação severa do anel mitral.
•
Arritmias: fibrilação e flutter atriais (Clare, 2000).
Risco Emboligênico: Os pacientes cardiopatas são estratificados em relação ao
seu potencial emboligênico em alto e baixo risco.
•
Alto risco: fibrilação atrial, prótese valvar (especialmente as metálicas),
presença de trombo ou mixoma no átrio esquerdo (AE), presença de
trombo no ventrículo esquerdo (VE) (em especial os móveis ou protrusos),
VE com fração de ejeção (FE) menor do que 40%, principalmente se
existem áreas acinéticas ou discinéticas. A Fibrilação Atrial (FA) é a mais
comum das arritmias em salas de emergência, aumenta em 6 vezes o risco
de AVE e é uma arritmia prevalente em cerca de 15% da população idosa.
Aumenta em 17 vezes a chance de AVE, quando associada aos seguintes
fatores de risco: história prévia de tromboembolismo, estenose mitral, AE >
5,0 cm e presença de contraste espontâneo (remora atrial), VE com FE <
40%, presença de próteses valvares (Clare, 2000).
•
Baixo risco: Prolapso de Válvula Mitral (especialmente na presença de
degeneração mixomatosa), valvulopatias, calcificação mitral severa,
defeitos e aneurisma do septo atrial, VE com FE maior ou igual a 40%,
com hipocinesia segmentar ou presença de contraste espontâneo ao
ecocardiograma, placas ateromatosas na aorta (Clare, 2000).
2.1.2.2.7 Tabagismo – Acelera o processo ateroesclerótico, aumentando em duas
a quatro vezes o risco de AVE, mesmo quando o consumo é de poucos cigarros
por
dia.
Diminui
a
ação
antiagregante
plaquetária
do
AAS.
Estudos
epidemiológicos têm demonstrado que o risco da doença diminui naqueles que
21
deixam de fumar e se aproximam dos não fumantes em aproximadamente 5 anos
(Wolf et al., 1998, Wannamethee et al., 1995).
2.1.2.2.8 Hormônios – A sua associação com os eventos trombóticos já é bem
estabelecida. A sua importância no AVE cresce quando se associa ao tabagismo
(Clare, 2000).
2.1.2.2.9 Doenças hematológicas – A hiperviscosidade e a hipercoagulabilidade
podem ser causas de AVE. Assim, além de pesquisar a presença de policitemias
e anemia falciforme (um importante problema no Brasil, determinando AVE em
jovens), em pacientes com AVE e menos de 50 anos, que não tem causas outras
para o evento, devemos investigar hipercoagulopatias como: deficiência de
Antitrombina III ou das proteínas C e S da coagulação, aumento da homocisteina
ou de fatores da coagulação (particularmente o V, VIII e IX) e a presença de
anticorpos antifosfolipídeos, no sentido de reduzir risco de novos eventos
cerebrovasculares (Perry et al., 1995).
2.1.2.2.10 Obesidade – A dieta alimentar é um fator de risco importante, pois além
de levar a obesidade, pode afetar outros fatores de risco como a HAS, o diabetes
mellitus e a hiperlipidemia (Clare, 2000).
2.1.2.2.11 Sedentarismo – O estudo Framinghan demonstrou que a inatividade
física estava associada com um aumento do risco de AVE (Manson et al., 1995).
2.1.2.2.12 Estresse – Prática de medidas de relaxamento e de técnicas de
modificação comportamental podem ser úteis para auxílio neste fator de risco de
difícil controle (Clare, 2000).
2.1.2.2.13 Doença Ateroesclerótica da Aorta – A ateromatose de aorta torácica é
uma causa comum de embolismo cerebral e periférico. A presença de ateromas
protrusos, ulceração de íntima e trombos móveis são fatores de risco, que quando
presentes podem levar a eventos vasculares em pelo menos um terço dos
pacientes num único ano (Itzak et al., 1997) .
22
2.1.2.2.14 Abuso de Drogas ou Álcool – O uso de cocaína e do álcool em excesso
são conhecidos fatores de risco (Clare, 2000).
2.1.3 Diagnósticos diferenciais do AVE (Kothari et al., 1998):
•
Trauma de crânio e/ou coluna cervical.
•
Meningite/encefalite.
•
Encefalopatia hipertensiva.
•
Isquemia cerebral pós-parada cardiocirculatória.
•
Massas intracranianas com tumores, hematomas subdurais e extradurais.
•
Crises epilépticas com sinais neurológicos persistentes (paralisia de Todd).
•
Áurea persistente de enxaqueca, sem infarto.
•
Alterações metabólicas como: hipoglicemia, hiperglicemia, intoxicações
exógenas, etc.
2.1.4 A epidemiologia do Acidente Vascular Encefálico
O
Brasil
apresenta
altas
taxas
de
mortalidade
por
doenças
cerebrovasculares, notadamente em pessoas acima de 40 anos. Apesar da sua
importância, são escassos os dados epidemiológicos sobre esta doença, em
nosso país. Estudos nacionais baseados em coeficientes de mortalidade revelam
números extremamente elevados, entre os mais altos do mundo, chegando a
mais de 300/100.000, em algumas publicações (AVAL, 2004).
Entre 1950 e 1988, a mortalidade proporcional pelo AVE nas capitais
brasileiras aumentou em 4,4 vezes, com ascensão mais expressiva nas regiões
menos desenvolvidas (norte, nordeste e centro-oeste). Para o período de 19801995, a mortalidade proporcional em relação a todas as causas de morte,
manteve-se ascendente nas regiões norte, nordeste e centro-oeste, com declínio
acentuado no sudeste a partir de 1985 e menos acentuado no sul. Um terço dos
óbitos anuais por doenças do aparelho circulatório no Brasil de 1980 a 1995, foi
atribuído às doenças cerebrovasculares (Santos, 2004).
23
Radanovic (2000), publica estudo de 228 casos baseado na análise
retrospectiva de prontuários de pacientes com diagnóstico de AVE, atendidos no
setor de Emergência do Hospital Universitário da Universidade de São Paulo, no
período de 1989 a 1993. O grupo era constituído de adultos, acima de 25 anos,
sendo 124 homens (54%) e 104 mulheres (46%). A freqüência de distribuição de
cada tipo de AVE: em 62% dos casos não houve definição do subtipo, infarto em
13%, AIT em 5%, hemorragia intraparenquimatosa em 17% e HSA em 3%.
Quanto aos achados da TC: 19% não realizaram, 15% apresentavam o exame
normal, AVEI em 38% dos casos, 26% AVEH e 2% presença de isquemia e
hemorragia.
Zétola et al. (2001) analisaram 164 pacientes com idades entre 15 e 49
anos com quadros de AVE e descreveram: AVE isquêmico foi diagnosticado em
141 (86%) dos pacientes com maior incidência naqueles com idade acima de 36
anos. Cento e vinte pacientes (85,1%) tiveram infarto cortical, 6 (4,25%) com
transformação hemorrágica, 5 (4,16%) com infarto lacunar, 4 (3,34%) com déficit
neurológico isquêmico reversível (RIND) e 6 (4,25%) apresentaram AIT. AVE
hemorrágico foi o diagnóstico de 16 (9,75%) pacientes sendo hemorragia
intraparenquimatosa em 12 (75%) e hemorragia subaracnoídea (HSA) em 4
(25%) pacientes. Trombose de seio venoso foi diagnosticada em 6 (3,65%)
pacientes e trombose venosa em 1 paciente (0,61%).
Saposnik et al. (2003), escrevem na Argentina, estudo de revisão sobre
prevalência, incidência e subtipos de AVE na América do Sul. Destacam que a
maior parte do conhecimento desta área vem de trabalhos publicados por paises
desenvolvidos da América do Norte e Europa. Entretanto citam que esta patologia
será um problema de Saúde Pública, em nosso hemisfério, nas próximas
décadas, devido ao aumento de expectativa e mudança nos hábitos de vida da
população, contando evidentemente com características epidemiológicas próprias
da região. Do Brasil, foram revisados:
a) o estudo realizado em Joenville por Cabral et al. (1997), apud Saposnik et al.
(2003), com 429 pacientes de AVE: mostrou em 73,4% dos casos, AVEI; 25,9%
hemorragia intracraniana e 0,7% não classificados. A hipertensão arterial foi o
fator de risco mais comum associado tanto às isquemias quanto hemorragias.
24
b) estudo realizado por Siqueira Neto et al. (1996), apud Saposnik et al. (2003),
em São Paulo, que incluiu 149 pacientes entre 15 e 40 anos com infarto cerebral.
O cardioembolismo foi o mecanismo patogênico mais freqüente no subgrupo de
30 a 40 anos. Infartos lacunares foram descritos como os mais comuns em
pacientes maiores de 30 anos. Houve predominância de mulheres nos eventos
ocorridos em idade inferior a 29 anos e de homens nos entre 30 e 40 anos.
c) Em Curitiba uma série de 164 casos de AVE em adultos jovens descritos por
Zétola et al. (2001), apud Saposnik et al. (2003), mostrou presença de AVEI em
86% dos eventos e a hipertensão arterial como o fator de risco mais comum tanto
para isquemias quanto hemorragias.
2.2 A NEUROIMAGEM:
Até o século XIX, a única forma não invasiva de investigação do Sistema
Nervoso Central era o exame neurológico. A moderna neuropatologia surgiu entre
1850 e 1860, estabelecendo uma correlação entre os achados do exame clínico e
processos patológicos (Ackerman, 1995).
A história da radiologia do crânio, se confunde com a descoberta dos raios
X, em 1895 por Wilhelm Conrad Roentgen (1845 – 1923). Professor de física da
Universidade de Wurzburg (Alemanha), descobriu em 08/11/1985, raios
“desconhecidos”, que ele chamou de “x – strahlen”. Nos primeiros tempos os
Raios X (RX) eram usados por fotógrafos, engenheiros, físicos e alguns médicos,
como os Drs. George Pfahler nos Estados Unidos e Arthur Schüllel na Europa,
que os utilizavam em estudos radiológicos de crânio para avaliação de tumores
cerebrais e outras lesões (Weber, 2001).
A primeira grande inovação na neurorradiologia ocorreu em 1918, com a
introdução da ventriculografia cerebral pelo Dr. Walter Dandy, que no ano
seguinte descreveu o uso da pneumoencefalografia, técnica pela qual, ar era
injetado no espaço subaracnóide via punção lombar, com o paciente sentado, e
ascendia até as cisternas da base e ventrículos cerebrais (Weber, 2001).
Em 1927, Egas Moniz introduziu o método de opacificação da artéria
carótida utilizando uma substância iodada. Esta técnica foi sendo desenvolvida
até 1930, com a punção direta por agulha desta artéria e a injeção de contraste
25
orgânico iodado para o estudo da circulação intracraniana. Somente no início da
década de 70 é que os estudos angiográficos passaram a ser feitos, por
cateterismo seletivo via artéria femural (Leeds et al., 2000).
Em 19 de abril de 1962, Dr. Juan M. Taveras fundou, juntamente com um
grupo de 14 neurorradiologistas dos Estados Unidos e Canadá, a Sociedade
Americana de Neurorradiologia, para promover a pesquisa e desenvolvimento
desta especialidade (Leeds et al., 2000).
Por volta de 1960, os estudos radiológicos de crânio eram realizados
visando à identificação de desvios da pineal calcificada, aumentos de sela túrsica
por tumores hipofisários, erosão do dorso selar por hipertensão intracraniana,
detectar presença de calcificações patológicas, erosões ósseas ou áreas de
osteólise, lesões metastáticas, traumáticas e hiperostose. Os exames de coluna
avaliavam lesões degenerativas ósseas, alterações nos espaços discais, erosões
nos platôs vertebrais, destruições ósseas, fraturas, lesões osteolíticas ou
osteoblásticas, lesões de pedículos, posição dos corpos vertebrais e desvios da
coluna (Leeds et al., 2000).
Em 1934, Mixter descreve o uso da mielografia (estudo do canal medular
com substância contrastante oleosa), para avaliação da patologia discal
intervertebral. Já Shapiro, em 1984 fala da mesma técnica para o estudo de
lesões extradurais, intradurais extramedulares ou intramedulares e bloqueios da
circulação liquórica no canal medular (Shurkin, 1984).
Todos estes estudos, no entanto, não evidenciavam o tecido cerebral ou
medular. No início dos anos 70 surgiu uma revolução na radiologia. A
incorporação dos computadores no processo de geração de imagens foi o maior
avanço deste método de investigação desde a descoberta dos raios X (Shurkin,
1984).
O desenvolvimento da computação remonta a necessidade do homem de
contar, separar por categorias e guardar informações. Com a evolução social e
aumento de sua complexidade, estas necessidades foram se sofisticando.
Aristóteles foi o primeiro a sugerir uma base decimal para o sistema numérico,
simplesmente porque o homem tem cinco dedos em cada mão (Shurkin, 1984).
Mas o progresso continuava e com ele as necessidades cresciam, levando
nossos antepassados a idealizar métodos mecânicos de cálculo, como o ábaco,
26
que era usado pelos gregos por volta do ano 500 AC. Historiadores creditam sua
criação aos Babilônios (Shurkin, 1984).
Outro desenvolvimento significativo na história da computação, foi o
estabelecimento do conceito de zero feito pelos hindus cerca do ano 800 desta
era. Com isto foi possível expressar todos os números com a combinação de dez
símbolos. Os anos foram passando e ao redor de 1150, os algarismos arábicos
foram introduzidos na Europa. Com a invenção da imprensa em 1400, os
princípios matemáticos arábicos foram difundidos pelo mundo (Shurkin, 1984).
Galileu (1564 – 1642) fez inestimáveis contribuições particularmente para a
computação, estabelecendo relações entre a matemática e as ciências físicas,
tornando possível quantificar e provar princípios físicos abstratos (Seeram, 1994).
Blaise Pascal (1623 – 1662) desenvolveu uma máquina de computação
envolvendo contadores separados. Quando um dos contadores chegava a sua
capacidade máxima, retornava a zero e o contador a sua esquerda aumentava
uma unidade. Hoje o nome Pascal é associado a uma linguagem de programação
de computadores, de alto nível (Seeram, 1994).
Em meados do século XIX, o inglês Charles Babbage (1792 – 1871),
desenhou um protótipo dos modernos computadores. O sistema de leitura do
engenho era uma série de cartões perfurados. O mérito de suas pesquisas não foi
reconhecido durante sua vida, apenas quando o primeiro computador eletrônico
digital foi desenvolvido baseado nos desenhos por ele feitos naquele século é que
sua genialidade foi exaltada (Seeram, 1994).
Em 1890 Hollerich construiu eficientes máquinas de calcular, baseadas no
sistema de cartões perfurados para o Escritório de Censos dos Estados Unidos e
fundou a Companhia de Máquinas de Tabulação. Na metade dos anos 20 esta
empresa troca de nome para “International Business Machine Company”, melhor
conhecida atualmente como IBM (Seeram, 1994).
O progresso da ciência prossegue e os grandes computadores com
milhares de tubos de vácuo, relés elétricos, resistores e capacitores vai dando
lugar a aparelhos menores, mais baratos e pesquisas começam para avaliar seu
potencial uso em medicina (Seeram, 1994).
Godfrey Hounsfield, um engenheiro da “Electrical Musical Industries”, na
Inglaterra, estava interessado na aplicação da computação no reconhecimento de
27
vários sinais eletrônicos. Seu trabalho levou-o a investigar a possibilidade de criar
uma imagem por computador baseada nas medidas de atenuação de sinais
passados pela matéria. Seus estudos levaram ao desenvolvimento do primeiro
tomógrafo computadorizado em 1972, o que lhe valeu o Prêmio Nobel de
Medicina e Fisiologia em 1979, com Allan Cormack (Seeram, 1994).
Com a introdução da Tomografia Computadorizada (TC), um tubo de RX
ainda é usado mas o processamento da imagem mudou. As imagens são
captadas por detectores eletrônicos de radiação (aquisição da informação),
gravadas no computador e manipuladas de acordo com procedimentos
programados (geração de imagem) sendo então projetadas num tubo de raios
catódicos conforme protocolos programados (exposição da imagem). Esta
imagem pode ser transferida para películas, para interpretação pelo radiologista
(Mixdorf et al., 1996).
O
progresso
da
neurorradiologia
prosseguiu
rapidamente
com
o
desenvolvimento da Ressonância Magnética (RM), no início dos anos 80. É uma
técnica de geração de imagem por computador que não utiliza os RX. A imagem é
produzida por ondas de radiofreqüência direcionadas para os prótons dos núcleos
dos átomos de hidrogênio em um forte campo magnético. Os prótons são
inicialmente excitados e depois de relaxados, emitindo sinais de radiofreqüência
que são processados pelo computador gerando imagens. As imagens da RM
mostram diferenças no conteúdo e distribuição da água nos diversos tecidos do
corpo. Mesmo os diferentes tecidos de um mesmo órgão podem ser facilmente
distinguidos, como as substâncias branca e cinzenta do cérebro. Um estudo
cerebral típico é composto de cinco a sete seqüências, com cortes axiais,
coronais e sagitais. Pode ser usado agente contrastante paramagnético
(gadolíneo), que é bastante menos alergênico, quando comparado com
substâncias iodadas, utilizadas nas técnicas baseadas no RX (Radiological
Society of North America, 2003).
2.3 A NEURORADIOLOGIA E O AVE:
A necessidade de tratamento emergencial do AVE, exige estudos
diagnósticos com precisão, rapidez e de fácil acesso, para orientar o tipo de
proposta terapêutica a ser seguida (Carmignani et al., 1999).
28
A Tomografia Computadorizada é o exame emergencial mais usado devido
a sua disponibilidade, rapidez, características não invasivas, custo relativamente
baixo e confiabilidade para o diagnóstico das hemorragias agudas e outras
patologias que possam estar mimetizando o AVEI como tumores, abscessos,
traumatismos, coleções subdurais e extradurais, etc (Carmignani et al., 1999).
Nas isquemias agudas podemos observar achados como a perda da
definição córtex/substância branca, borramento nos contornos da cápsula interna,
apagamento regional de sulcos corticais, hipoatenuação do parênquima cerebral
e realce espontâneo segmentar das artérias cerebrais, que só deverá ser
valorizado quando não houver o mesmo achado no sistema circulatório
contralateral e não houver sido administrado contraste radiológico (Beauchamp et
al., 1999).
A sensibilidade da TC para alterações isquêmicas nas primeiras horas do
AVE é considerada baixa. Exame inicial não contrastado pode ajudar na definição
daqueles pacientes que não se beneficiarão da terapêutica trombolítica por
presença de hemorragias, ou dimensões do edema isquêmico já estabelecido
(mais de 1/3 do território da artéria cerebral média). É insensível, contudo, para
definir tecidos em graus menores de isquemia, que poderiam ser beneficiados por
uma precoce reperfusão (Carmignani et al., 1999).
A TC tem demonstrado aproximadamente 100% de sensibilidade para
detecção de hemorragias intraparenquimatosas, excetuando-se pacientes com
anemia importante e hematomas isodensos (hematócrito menor do que 20%)
(Culebras et al., 1997).
A angiotomografia exige tecnologia espiral e injeção de contraste iodado
com bomba de infusão. Pode ser realizada após a tomografia inicial, sem
contraste. É capaz de demonstrar de forma rápida, oclusões e estenoses do
polígono de Willis e se um tronco arterial em um paciente com AVE ainda
encontra-se ocluido ou já recanalizado, o que poderia prevenir o risco do uso de
terapia trombolítica (Hunter et al., 1998).
von Kummer et al. (1995) demonstrou que nas primeiras seis horas após
um íctus isquêmico, 31% das TC podem ser mal interpretadas pela sutileza de
seus achados. Inoue et al. (1980) e Castilho et al. (1997) descrevem que a TC
pode apresentar achados precoces de isquemia cerebral em 3-6h após o início do
29
quadro,
mas
60%
destes
exames
são normais mas
primeiras horas,
demonstrando uma sensibilidade relativamente pobre.
TC convencional combinado com angioTC e perfusão na TC, são
importantes para determinar áreas de hemorragia, oclusão de grandes vasos da
base e regiões de hipoperfusão tecidual. Contudo a tomografia permanece
limitada, devido a sua baixa sensibilidade para delinear o tecido definitivamente
comprometido, nas fases “hiperagudas” das isquemias (Castillo et al., 1997).
As imagens obtidas por Ressonância Magnética (RM) convencional podem
detectar áreas de infarto cerebral com maior precocidade do que a TC. Nas
primeiras 24 horas as RM mostram-se positivas para isquemias em 80% dos
casos contra 60% das TC. As imagens de RM são particularmente superiores na
detecção de AVE na fossa posterior, onde a TC é limitada devido à formação de
artefatos de imagem pelos ossos da base do crânio. Pequenas isquemias
corticais e infartos lacunares também são mais bem visualizados neste método
(Bryan et al., 1991).
Os sinais precoces de isquemias na RM são: perda da leitura normal dos
fluxos intravasculares, o edema da substância cinzenta e aumento da intensidade
de sinal nas seqüências ponderadas em T2 e de densidade protônica. Assim
como o realce espontâneo da artéria cerebral média à TC, a ausência de fluxo em
vaso envolvido na isquemia, pode ser detectado imediatamente após o íctus, na
RM (Beauchamp et al., 1999).
A injeção de substância contrastante pode fornecer informações adicionais.
Realce vascular pode ser visto em 75% dos casos de infartos corticais. Acreditase que isto aconteça devido a lentificação do fluxo sanguíneo na região
comprometida. Realce meníngeo também pode ser visto em 33% dos casos, e
seria decorrente de processo inflamatório desta membrana causado por AVE
adjacente. Ambos os realces costumam desaparecer após uma semana, tornando
achado importante na identificação da lesão aguda em casos de lesões múltiplas
(Elster et al., 1990).
Usualmente não é necessário o uso de substâncias contrastantes para
estudar as características de uma lesão isquêmica. O caráter agudo da lesão
pode facilmente ser observado na seqüência de difusão, reservando-se o uso
destes materiais quando se deseja realizar a perfusão (Alexander et al., 1996).
30
A seqüência “fluid-attenuated inversion-recovery” (FLAIR) suprime o sinal
do líquor, mantendo hipersinal associado a processos patológicos. Isto reduz os
artefatos de imagem causados pelo fluxo do líquido cefalorraquidiano, resultando
em boa sensibilidade para pequenas e grandes lesões (Alexander et al., 1996).
Técnicas mais avançadas de RM como as seqüências pesadas em Difusão
(DW), podem evidenciar áreas lesadas por isquemias, mais precocemente. Logo
após a falência dos mecanismos ativos da membrana celular do neurônio, ocorre
uma redistribuição da água intra e extracelular no local comprometido, que é
registrada pelo método. É aceito que apenas uma leitura com DW não é capaz de
definir a irreversibilidade de uma área comprometida por isquemia (Beauchamp et
al., 1999). A imagem em DW é essencialmente uma imagem que é sensível ao
movimento randômico das moléculas de água, como elas difundem através do
espaço extracelular. Em regiões de alta mobilidade (difusão rápida), a intensidade
do sinal é baixa (preta), e em regiões de baixa mobilidade (difusão lenta), a
imagem é brilhante (Stark et al.,1999). A diminuição da livre movimentação das
moléculas de água restringe a difusão e se caracteriza por marcado hipersinal no
parênquima comprometido. O hipersinal observado na seqüência de difusão pode
ocorrer também por efeito T2, neste caso utilizamos o coeficiente de difusão
aparente (ADC) que elimina o efeito T2 e caracteriza a restrição a difusão como
perda de sinal (Ozsunar et al.,2000).
A técnica de Perfusão à RM (PW) é feita através da infusão de um “bolus”
de substância contrastante gadolíneo (gadopentetato dimeglumina). Em um
cérebro normal, o agente contrastante paramagnético fica restrito aos vasos.
Rápidas imagens obtidas durante a primeira passagem do contraste podem ser
processadas para produzir leitura do volume relativo do fluxo sangüíneo cerebral
regional. Em lesões onde há quebra da barreira hemato-encefálica, as imagens
também podem ser analisandas e gerar um índice relativo da permeabilidade da
barreira (Rempp et al., 1994).
A Espectroscopia de prótons pode ser de utilidade para a detecção do AVE
agudo. Usualmente a quantidade de lactato (anaerobiose) no tecido cerebral
normal não é suficiente para ser medida pela técnica, contudo nas isquemias
agudas atinge 1.33 partes por milhão (ppm), sendo acompanhada pela diminuição
da quantidade do N-acetil-aspartato a 2.02 ppm (marcador neuronal); podendo
31
portanto, ser utilizada para diagnóstico diferencial em caso de dúvidas quanto a
imagens obtidas em outras seqüências da RM (Birken et al., 1989).
A Angioressonância magnética cerebral (Angio-RM) é utilizada para
estudar a árvore arterial intracraniana, inicialmente é utilizada a técnica de influxo
ou "tempo de vôo" (time-of-flight - TOF), em aquisições tridimensionais (3DTOF).
Enquanto nas seqüências convencionais os vasos não exibem sinal (flow void) na
angio-RM o sangue tem mais sinal que o tecido estacionário, devido a pulsos de
saturação e subtração de imagens, o que permite o estudo detalhado da
circulação cerebral. As principais indicações de angio-RM são a suspeita ou o
estadiamento de doença vascular oclusiva com localização da estenose, suspeita
de dissecção vascular, malformações arterio-venosas intracranianas e na
pesquisa de aneurismas cerebrais da árvore vascular. Na pesquisa de
aneurismas deve ser considerado o fato de que há a necessidade de confirmação
com estudo angiográfico digital nos casos positivos e nos negativos em que a
suspeita clínica é muito forte. Uma limitação da angio-RM é a análise de
segmentos próximos a bifurcações ou ramificações, onde o turbilhonamento
fisiológico do fluxo pode dificultar a caracterização de eventuais aneurismas. Para
estes casos, o método de escolha é a angiografia digital, que apesar do seu
caráter invasivo e da presença de radiação, oferece a opção terapêutica, além da
melhor capacidade diagnóstica (Chien et al., 1996).
2.4 A CIRURGIA E O AVE:
2.4.1 Hemorragia Intracerebral – é uma das mais graves formas de
apresentação de Acidente Vascular Encefálico. Devido a sua heterogeneidade, a
terapêutica também deve ser baseada em circunstâncias individualizadas. Em
muitos casos apenas o controle clínico é a terapia adequada para uma
hemorragia cerebral. Porém, ocasionalmente um grande hematoma pode colocar
o paciente em risco iminente de vida, necessitando intervenção cirúrgica (Unwin
et al. 1992). O papel da cirurgia e de seus efeitos no prognóstico para o manejo
destes doentes ainda é motivo de debate na literatura. Tamanho do hematoma,
localização, etiologia do sangramento e outros fatores já foram investigados em
estudos clínicos para tentar definir qual a melhor conduta em cada caso. Os dois
maiores indicadores para a realização de um procedimento cirúrgico em casos de
32
HCP são: o estado clínico neurológico do paciente e o tamanho do hematoma. De
maneira geral, a cirurgia não está indicada em pacientes alertas (pontuação entre
treze e quinze na Escala de Coma de Glasgow) ou profundamente comatosos
(pontuação entre três e cinco). Além disso, raramente será indicada quanto o
hematoma for menor de três centímetros ou trinta centímetros cúbicos aferidos
pela tomografia computadorizada. A fórmula utilizada para cálculo do volume do
hematoma é: quatro x maior raio horizontal x maior raio vertical x profundidade da
lesão, calculada pela imagem deste método de imagem. A indicação da cirurgia
geralmente ocorre no grupo “intermediário”, ou seja, os pacientes que se
encontram sonolentos ou torporosos (pontuação entre seis e doze), cujos
hematomas apresentam tamanho entre três e seis centímetros. Os pacientes com
hematomas maiores de seis centímetros apresentam prognóstico muito pobre, e
os sangramentos menores de três centímetros são muito pequenos e não
necessitam drenagem cirúrgica na fossa anterior (Juvela et al., 1989).
Nos hematomas talâmicos, a drenagem cirúrgica aberta não está indicada,
pois há necessidade de dissecção de grande quantidade de tecido normal para
acessar a lesão. Como este tipo de lesão muito frequentemente evolui com
hidrocefalia, geralmente o único procedimento cirúrgico indicado nestes pacientes
é a instalação de uma DVE (Duff et al., 1981). Protocolos de drenagem
estereotáxica de hematomas têm sido empregados
para sangramentos
profundos, com resultados animadores. Esta técnica consiste de instalação, por
meio de estereotaxia, de um cateter no interior do hematoma. Através deste
cateter, é possível a irrigação do coágulo com fibrinolíticos, preferencialmente o
Ativador do Plasminogênio Tecidual Recombinante (rt-PA). Com isto obtém-se a
dissolução da lesão sem a necessidade de craniotomia. Esta técnica está
indicada para hematomas muito profundos, como os talâmicos anteriormente
referidos, em que o paciente evolui com piora neurológica que não pode ser
relacionada à hidrocefalia (Hunhevich et al., 1994).
Os hematomas cerebelares são patologias graves e devem ser encarados de
maneira diferente quanto à indicação cirúrgica. Os pacientes, mesmo aqueles
previamente alertas, podem deteriorar rapidamente. Isto pode ser resultado tanto
de hidrocefalia aguda, como também por compressão direta do tronco cerebral.
Portanto, nesta região, qualquer hemorragia com mais de três centímetros é
33
considerada cirúrgica, independente de o paciente encontrar-se alerta ou com
sinais de compressão do troco cerebral (Da Pian et al. 1984).
A técnica indicada para estes casos é a abordagem direta da fossa
posterior com drenagem do hematoma, associado a uma derivação ventricular
externa, esta última para tratamento da hidrocefalia aguda (Da Pian et al. 1984).
Em geral, não são candidatos à cirurgia os pacientes com hemorragias de tronco
cerebral. O “timming” cirúrgico também é matéria de controvérsia. Kaneko e cols.
(Da Pian et al. 1984) recomendam cirurgia o mais precoce possível, ou seja, com
menos de 6h após o ictus.
2.4.2 Hemorragia subaracnóidea – Representa aproximadamente cinco por
cento dos AVEs. Excetuando o trauma crânio encefálico, que é a causa mais
comum de hemorragia subaracnóidea, a ruptura de um aneurisma cerebral
representa cerca de 51% de todas as causas deste tipo de hemorragia. O
aneurisma cerebral é encontrado em cerca de 10% da população sendo estimada
uma taxa de sangramento de 10 por 100 mil habitantes por ano. A HSA por
ruptura de aneurisma cerebral é um evento agudo, extremamente grave com
índices de mortalidade e morbidade bastante elevados sendo o pronto diagnóstico
e tratamento, fundamentais para preservação da vida e diminuição das
complicações e sequelas. O tratamento deve ser precoce, geralmente nas
primeiras 48 horas, e atualmente vários estudos sugerem que os procedimentos
devam ser realizados nas primeiras doze a vinte e quatro horas da hemorragia no
sentido de se evitar as complicações mais frequentes que são o ressangramento
(30% nos primeiros três dias) e o vasoespasmo (Laidlaw et al., 2002). Nos
pacientes mais graves, a indicação de cirurgia precoce é controversa, geralmente
sendo operados os pacientes jovens, com hematomas intracranianos grandes ou
hidrocefalia. Também são questionáveis as cirurgias precoces em pacientes com
aneurismas complexos, aneurismas gigantes e aneurismas do sistema posterior
(Laidlaw et al., 2002).
Existem duas formas de tratamento, a cirurgia convencional que consiste
na craniotomia com a colocação de clipe metálico na base do aneurisma e a
embolização endovascular que não necessita da abertura do crânio e pode ser
realizada com sedação. Esta técnica consiste na oclusão do saco aneurismático
com micro-molas (coils) conduzidas através de micro-cateteres introduzidos por
34
uma punção da artéria femoral (Guglielmi et al., 2009). A cirurgia convencional na
fase aguda provoca piora neurológica em aproximadamente vinte por cento dos
pacientes em razão da oclusão temporária das artérias e pela retração do cérebro
durante o ato operatório. Nos casos neurológicos mais graves, o insucesso é
maior. A cirurgia realizada tardiamente, após o décimo segundo dia, põe em risco
o sucesso do tratamento em virtude da possibilidade de ressangramento e das
consequências isquêmicas do vasoespasmo que ocorre entre o terceiro e décimo
segundo dia do inicio do quadro. A embolização endovascular consiste na
navegação através das artérias, podendo ser realizada em qualquer período após
a hemorragia, pois não interfere na fisiologia cerebral e não manipula estruturas
cerebrais. O tratamento pode ser realizado logo após o diagnóstico angiográfico,
durante o mesmo procedimento e com qualquer grau de gravidade neurológica. É
indicação formal para pacientes acima de 65 anos e para aqueles que tenham
algum outro comprometimento clínico (cardíacos, renais crônicos, etc.) (Guglielmi
et al., 2009).
2.4.3 Craniotomia descompressiva – nos casos de infarto extenso da
artéria cerebral média (infarto hemisférico), pode haver indicação desta técnica
cirúrgica, visando criar espaço para o tecido cerebral edemaciado com a remoção
do osso do crânio e realização de duroplastia, com o objetivo de aprimorar a
perfusão de vasos leptomeníngeos colaterais, melhorar a perfusão retrógrada da
cerebral média, otimizar a área de penumbra, reduzir a área de infarto e
consequentemente reduzir o déficit neurológico. Deve ser ampla, abrangendo as
regiões fronto-temporo-parieto-ocipital com diâmetro médio de doze centímetros e
volume de aproximadamente oitenta e seis mililitros (Kastrau, 2005).
Critérios de Inclusão – Evidência clínica de infarto da ACM: hemiparesia
completa contralateral à lesão vascular, hemianopsia homônima contralateral a
lesão, tendência a desvio oculocefálico para o lado da lesão; idade < 60 anos
(relativo); evidência tomográfica de infarto agudo extenso da ACM: hipodensidade
precoce envolvendo topografia córtico-subcortical da ACM e ou sinais de edema
na topografia córtico-subcortical da ACM (apagamento de sulco e compressão
ventricular); piora do NIH em relação à admissão ou história de deterioração
neurológica desde o início dos sintomas.
35
Critérios de Exclusão – outras Doenças incapacitantes prévias (músculo
esqueléticas, neurológicas ou clínicas); sinais de deterioração neurológica grave
no momento da indicação da cirurgia (uma ou ambas as pupilas com midríase ou
não reativas, sinais de descerebração ou decorticação); complicações clínicas
graves; doença terminal; Rankin pré mórbido maior ou igual a três; distúrbio de
coagulação; indisponibilidade de leito em UT; instabilidade hemodinâmica no
momento da indicação da cirurgia (Adams et al., 2007).
36
3 OBJETIVOS
3.1 Principal:
Estudar um grupo de pacientes com AVE agudo por ocasião do diagnóstico.
3.2 Secundários:
3.2.1 Conhecer quanto:
•
a frequência do AVEI e AVEH no grupo estudado.
•
a ocorrência quanto ao sexo, faixas etárias e raça.
•
o nível de consciência, no primeiro atendimento.
•
a gravidade inicial dos AVEs pelo NIHSS.
3.2.2 Dentro dos subgrupos AVEI e AVEH conhecer especificamente:
•
a ocorrência quanto ao sexo, faixas etárias e raça.
•
o nível de consciência, no primeiro atendimento.
•
avaliação da gravidade inicial dos AVEs pelo NIHSS.
•
observar a incidência por regiões – fossa anterior ou posterior.
37
3.3.3 Conhecer a contribuição do diagnóstico por imagem (RNM e TC) em relação
às modalidades isquêmicas e hemorrágicas dos AVEs considerando-se o ∆t para
cada grupo.
3.3.4 Conhecer os casos operados e sues desfechos.
PACIENTES E MÉTODOS
Foi realizado trabalho tipo observacional, prospectivo, coorte, com 188
pacientes, cujo projeto de pesquisa obteve aprovação da Comissão de Ética em
Pesquisa do Hospital Pró Cardíaco, local da coleta de dados.
A observação foi feita durante o período de maio de 1998 a março de 2002.
O critério de inclusão foi o de pacientes com história de quadro de início
agudo, com ou sem alteração do nível de consciência e presença de sinais
neurológicos focais como: paralisia facial, déficits motor e/ou sensitivo dimidiados,
alterações de palavra, alterações visuais; vertigem, ataxia e alterações de
equilíbrio associadas a sinais neurológicos; cefaléia caracterizada como intensa e
súbita, diferente das já sentidas anteriormente, seguida ou não de perda de
consciência.
A origem dos pacientes variou entre os casos de intercorrências durante
internação clínica ou cirúrgica, principalmente de esfera cardiológica, dado ao
perfil do hospital e aqueles que deram entrada no setor de emergência, via
atendimento feito em residência pelos médicos do setor, trazidos por seus
familiares ou transferidos de outras entidades assistenciais.
Como início do quadro, foi considerado o momento do surgimento dos
primeiros sintomas, referidos pelo paciente, familiar ou acompanhante. No caso
de pacientes internados, quando foi observado o déficit, que em certas ocasiões
38
somente ocorreu depois de suspensa sedação pós-operatória. Na eventualidade
de pacientes desacompanhados ou que o início dos sintomas se deu durante o
sono, foi considerado o último horário em que foi testemunhado estar
assintomático, para o foco deste trabalho.
Em todos os casos a primeira suspeita diagnóstica era feita por médico do
staff do hospital, sendo nossa presença solicitada a seguir.
A história era revisada, tentado estabelecer com precisão o tempo de início
do quadro atual e realizado exame neurológico, incluindo a Escala de Coma de
Glasgow (anexo I) e Escala do National Institutes of Health (NIHSS) para AVE –
rtPA (anexo II), revisada presença de sinais meníngeos e história ou ocorrência
de crises convulsivas.
O formulário denominado Plano para Atendimento do Acidente Vascular
Encefálico (anexo III) passava a ser preenchido, enquanto o paciente era
encaminhado para exame de imagem cerebral.
Tal formulário foi desenvolvido pela equipe interessada em estudos do
AVE, durante reuniões multidisciplinares realizadas pelo corpo clínico do hospital.
Os exames de Tomografia Computadorizada (TC) de crânio foram
realizados no aparelho helicoidal, da marca General Eletric, modelo Pro-Speed,
com protocolo de grupos de cortes com angulação baseada na linha cantomeatal,
FOV= 22cm; matrix 256/256; espessura/ espaçamento de 3mm/3mm para fossa
posterior; 5mm/5mm para base do crânio (plano selar) e 10mm/10mm para região
encefálica. Todos os exames foram feitos sem contraste venoso.
Os exames de Ressonância Magnética (RM) de crânio foram realizados em
aparelho de 1,5T, da marca General Eletric, modelo Signa Horizon LX-8.2.
Realizadas aquisições com espessura/espaçamento 5mm/5mm, ponderadas em
T1 (TR= 500 / TE= 8.4) nos planos axial e sagital; em T2 (TR= 5066 / TE= 102)
nos planos axial e coronal; T2 com supressão de líquidos (FLAIR), no plano axial
(TR= 10002 / TE= 102 / TI= 2100) e análise de difusão (TR= 6999 / TE= 803), no
plano axial. Todos os exames foram feitos sem contraste venoso (gadolíneo).
A TC foi considerada positiva quando apresentava área de hipodensidade,
perda de definição entre substância branca e cinzenta e/ou diminuição da
profundidade dos sulcos cerebrais em região compatível com o quadro clínico
39
apresentado pelo paciente. No caso das hemorragias, área de hiperdensidade em
região representativa dos sintomas ou em espaço subaracnóide.
A RM foi considerada positiva para isquemias quando apresentava
hipersinal nas seqüências de difusão, T2 e/ou FLAIR e hiposinal em T1 em região
compatível com o quadro clínico apresentado pelo paciente. Nas hemorragias,
área de hipersinal em T1 na região representativa dos sintomas.
Para efeitos deste trabalho foram estudados dados constantes do
formulário (anexo III) nos campos sexo, idade, cor, escore na escala de coma de
Glasgow, escore na NIHSS, tempo de realização dos exames de imagem em
relação ao início do quadro clínico (∆t) e resultados destes, vistos sob a ótica da
positividade e local de ocorrência das lesões.
Do total inicial de 188 pacientes, foram excluídos 43 casos em que a
história e o exame neurológico eram compatíveis com a hipótese diagnóstica de
AVEI e nos quais não foi possível sua confirmação em método de imagem, por ter
sido a primeira TC normal e um segundo exame impossível de ser realizado
devido à transferência hospitalar.
O grupo restante, composto por 145 pacientes foi estratificado inicialmente
entre os dois grandes tipos de AVE, o isquêmico (AVEI) e o hemorrágico (AVEH).
De cada um destes três grupos, na observação inicial, foram tabuladas e
posteriormente calculadas idades máxima, mínima, média aritmética e mediana;
incidência de acordo com a faixa etária dos AVEI e AVEH (tendo também sido
estratificado em faixas de ocorrências: até 65 anos, 65 a 74 anos e superior a 75
anos); freqüência quanto ao sexo e porcentuais; escore na escala de coma de
Glasgow com máximo, mínimo, média e mediana; escore na NIHSS com valores
máximo, mínimo, média aritmética
e mediana; localização quanto aos dois
grandes territórios, fossa anterior e fossa posterior, sendo que no caso dos
hemorrágicos também foi tabulada a hemorragia subaracnóide (HSA).
Para efeito de localização dentro dos dois grandes territórios (fossa anterior
e posterior) e permitir sistematização e comparações, padronizamos os lobos
cerebrais (frontal, parietal, temporal, ocipital), região de núcleos da base, tálamo,
cerebelo e tronco cerebral, para os achados radiológicos que confirmaram os
quadros de AVE agudos.
40
Foi feita observação quanto à positividade de TC, como primeiro exame
para o diagnóstico das isquemias e hemorragias e relacionado com o intervalo de
tempo entre o início do quadro de AVE e a realização de tais exames. Nos casos
em que a tomografia foi o primeiro exame utilizado para a tentativa de
confirmação diagnóstica das isquemias, nos grupos positivos e negativos foram
calculados os ∆t: máximo, mínimo e mediana e aplicado o teste não paramétrico
de Wilcoxon.
O teste de Wilcoxon pode ser usado na comparação de dados pareados,
medidos nas escalas ordinal, intervalar ou de razão. Não há a exigência de que
as amostras tenham distribuição normal. Tem 95% do poder do teste t pareado e,
sua indicação, restringe-se às situações em que este último não pode ser
utilizado. O princípio do teste consiste em avaliar se ocorreram modificações
significativas nos dois conjuntos de dados. Quando as modificações ou diferenças
são muito pequenas, elas podem ser devidas ao acaso, porém, quando são
expressivas, é pouco provável que se devam ao acaso, sendo fruto de um fator
causal (Siegel, 1975).
Também foram comparados os ∆t das tomografias e ressonâncias
magnéticas positivas, como primeiro exame realizado. Neste caso , novamente
valores máximo, mínimo e mediana foram calculados e posteriormente aplicado o
teste de Wilcoxon.
Foram ainda comparados pelo teste os grupos formados pelos exames de
tomografia positivos, como exame inicial, nos casos de isquemias e hemorragias,
onde também foram obtidas medianas, valores máximos e mínimos dos ∆t.
Foram calculados os mesmos parâmetros para os casos em que a
ressonância foi usada como primeiro exame na confirmação diagnóstica nos
pacientes com suspeita de AVEI. Os membros deste grupo apresentavam
quadros clínicos que inicialmente poderiam sugerir comprometimento de fossa
posterior.
Por ultimo foram avaliados os casos de AVCH que necessitaram ser
levados à cirurgia, tanto a céu aberto como por via endovascular e sua relação
com mortalidade no período de internação hospitalar.
41
5 RESULTADOS
Foram estudados 188 pacientes com história e exame físico compatível
com AVE agudo, destes, 43 foram excluídos devido à impossibilidade de
confirmação diagnóstica através de método de imagem (TC ou RM). Dos 145 que
permaneceram na amostra, 104 eram isquêmicos (71,72%) e 41 hemorrágicos
(28,28%). A distribuição quanto ao sexo mostrou ocorrência de 73 casos no sexo
masculino (50,34%). Quanto à raça, 138 pertenciam à branca (95,17%), seis a
negra (4,14%) e um a raça amarela (0,69%). A idade máxima foi de 95 anos, a
mínima 42, a média aritmética das idades foi de 71,87 anos e a mediana 74 anos.
O escore na escala de Glasgow máximo apresentado neste grande grupo foi de
15 e o mínimo de três, com média aritmética de 12,20 e mediana de 14. Quanto
ao escore na escala de gravidade de AVE do National Institutes of Health
(NIHSS), o valor máximo 42 e o mínimo de zero, com média de 13,10 pontos e
mediana de 10. O tempo mínimo entre o início do quadro de AVE e a realização
da primeira TC foi de 60 minutos e da primeira RM 120 minutos.
43
28%
Isquêmco
Hemorrágico
72%
Gráfico 1 – Tipos de AVE
Os dados dentro de cada um dos tipos de AVE, foram obtidos quanto as
seguintes variáveis: idade, tendo também sido estratificado em faixas de
ocorrências: até 64 anos, 65 a 74 anos e superior a 75 anos; escore nas escalas
de Glasgow e NHISS na admissão ou primeira avaliação após intercorrência e
foram calculadas médias aritméticas, medianas, valores mínimo e máximo.
Com relação a sexo, raça, região e localização do AVE, foram obtidas freqüências
simples e percentagens.
Em relação aos valores de tempo decorrido entre o íctus (Delta T) e a
realização da Tomografia Computadorizada ou Ressonância Magnética
como
primeiro exame para o diagnóstico do AVEI e da Tomografia Computadorizada
como primeiro exame positivo no diagnóstico do AVEH, para fins de comparação
foi aplicado o teste não paramétrico de Wilcoxon adotando-se o nível de
significância de 5% de probabilidade.
5.1 AVEI
Quanto à raça, obtivemos uma nítida predominância da branca, com 98
casos (94,23%), seguida da negra com cinco (4,8%) e da amarela com apenas
um (0,96%).
44
98
100
80
Branca
60
Negra
Amarela
40
20
5 1
0
Gráfico 2 – Distribuição Conforme Raças
A Idade variou entre 45 e 95 anos, com média aritmética de 74,13 anos e
mediana de 77 (Tabela 1).
Tabela 1 – Idades - AVEI
Idades
45 anos
95 anos
74,13 anos
77 anos
Mínima
Máxima
Média aritmética
Mediana
A ocorrência do AVEI por faixas etárias foi de: até 64 anos, 20 casos
(19,23%), sendo dez do sexo masculino e igual número do feminino. No intervalo
entre 65 e 74 anos a ocorrência foi de 24 casos (23,07%), sendo 14 homens e
dez mulheres, já na faixa de pacientes acima de 75 anos, o número cresce para
60 casos (57,69%), agora com incidência maior de mulheres, 36. Observou-se
ainda, que em idade superior a 80 anos concentravam-se 39 destes casos, sendo
22 em mulheres (Tabela 2).
Tabela 2 – Freqüência Segundo Faixas Etárias e Sexo
Idade
Até 64 anos
65 a 74 anos
• 75 anos
Freqüência
20
24
60
%
19,23
23,07
57,69
Homens
10
14
24
Mulheres
10
10
36
(•80 anos
39
37,5
17
22)
45
58%
até 64 anos
65 a 74 anos
>75 anos
23%
19%
Gráfico 3 – Ocorrência Segundo Faixas Etárias
A freqüência quanto ao sexo mostrou predomínio do sexo feminino com 56
casos (53,84%) e 48 do masculino (46,16%).
Tabela 3 – Distribuição quanto ao sexo
Sexo
Feminino
Masculino
Total
Freqüência
56
48
104
%
53,84
46,16
100,0
Na avaliação física inicial, a escala de coma de Glasgow (ECG) mostrou
valores máximo de 15, mínimo de 4, a média aritmética 12,93 e mediana de 14
(Tabela 4).
Tabela 4 – Escores na Escala de Coma de Glasgow – AVEI
Máximo
Mínimo
Média Aritmética
Mediana
Glasgow (3 a 15)
15
4
12,93
14
46
O escore de gravidade do AVE segundo o National Institutes of Health
(NIHSS) também quantificado na avaliação inicial, mostrou valores que variaram
entre zero e 38, com média aritmética de 11,78 e mediana de nove (Tabela 5).
Tabela 5 – NIHSS – AVEI
NIHSS (0 a 42)
38
0
11,78
9
Máximo
Mínimo
Média
Mediana
Foram estudados quanto à ocorrência nas grandes regiões vasculares,
sendo encontrados 73 casos (70,19%) na fossa anterior e 31 (29,81%) na
posterior. Para efeito de localização dentro destes dois territórios, padronizamos
os lobos cerebrais (frontal, parietal, temporal, ocipital), região de núcleos da base,
tálamo, cerebelo e tronco cerebral, para os achados radiológicos que confirmaram
os quadros de AVE agudos. Em alguns casos houve divergência entre a
impressão inicial da localização do AVE pelo exame fisco e a confirmação
radiológica.
Tabela 6 – Região de Ocorrência do AVEI
Região
Fossa Anterior
Fossa Posterior
Total
Freqüência
73
31
104
%
70,19
29,81
100,0
A localização dentro destes grandes territórios mostrou, na fossa anterior:
(tabela 7), freqüência de 29 casos na região temporo-parietal, 24 na parietal, três
no tálamo, região fronto-parietal, núcleos da base e lobo ocipital; região parietoocipital, frontal e fronto-temporo-parietal com duas ocorrências cada e região
temporal e temporo-parieto-ocipital com um caso por região. Em 10 casos
47
(13,69%) ocorreram lesões múltiplas (tabela 8), sendo considerada como lesão
principal, a que correspondesse maioria dos sintomas agudos ora apresentados.
Tabela 7 – Ocorrência por territórios – AVEI – Fossa Anterior
LOCAL
Temporo - parietal
Parietal
Tálamo
Fronto-parietal
Núcleos da Base
Ocipital
Parieto-ocipital
Frontal
Fronto-temporo-parietal
Temporal
Temporo-parieto-ocipital
TOTAL
Freqüência
29
24
3
3
3
3
2
2
2
1
1
73
%
39,72
32,88
4,11
4,11
4,11
4,11
2,74
2,74
2,74
1,37
1,37
100
Tabela 8 - AVEI – Fossa Anterior – Localizações Múltiplas
LOCAL
Parietal + Núcleos de base
Temporal + parietal
Cerebelo + ocipital
Temporo-parietal + cerebelo
Tronco + cerebelo
Tálamo + parietal
Temporo-parietal + Núcleos de base
TOTAL
Freqüência
3
2
1
1
1
1
1
10
%
30
20
10
10
10
10
10
100
Seguindo os mesmos critérios, na fossa posterior foi observado: cerebelo
com 16 casos e tronco cerebral quinze (tabela 9). Neste território também foram
observadas 10 lesões múltiplas (32,25%) que se encontram discriminadas na
tabela 10.
Tabela 9 - Ocorrência por territórios – AVEI – Fossa Posterior
LOCAL
Cerebelo
Tronco
TOTAL
Freqüência
16
15
31
%
51,61
48,39
100
48
Tabela 10 - AVEI – Fossa Posterior – Localizações múltiplas
LOCAL
Cerebelo + tronco
Tálamo + tronco
Tronco +cerebelo + tálamo
Parietal + cerebelo +frontal
Núcleos de base + cerebelo
Parietal + cerebelo
Parieto-ocipital + cerebelo
TOTAL
Freqüência
3
2
1
1
1
1
1
10
%
30
20
10
10
10
10
10
100
5.2 AVEH
No diagnóstico radiológico inicial dos AVEH, a TC mostrou-se positiva em
40 casos (97,56%). No único paciente em que a suspeita clínica era importante
para HSA e a TC havia sido normal, foi procedida punção lombar, que se mostrou
positiva para presença de sangue. Apenas em uma eventualidade a RM foi usada
como primeiro exame tendo evidenciado quadro hemorrágico. Este era de
pequenas dimensões e situava-se no tronco cerebral. Foi confirmado por TC
realizada posteriormente.
Quanto à raça, também neste grupo obtivemos uma nítida predominância
da branca, com 40 casos (97,56%), e apenas um caso da raça negra (2,44%).
98%
Branca
Negra
2%
49
Gráfico 4 – AVEH - Raças
As idades nas hemorragias variaram entre 42 e 92 anos, com média
aritmética (66,14 anos) e mediana (68 anos) inferiores as das isquemias (tabela
11).
Tabela 11 – AVEH – Idades
Idades
92 anos
42 anos
66,14 anos
68 anos
Máxima
Mínima
Média aritmética
Mediana
Nas hemorragias, a distribuição por faixas etárias mostrou incidência em
indivíduos mais novos. No grupo até 64 anos ocorreram 18 casos, sendo 11 em
homens e sete em mulheres. Entre 65 e 74 anos 11 casos, sendo oito em homens
e, em indivíduos de idade superior a 75 anos 12 casos, seis em indivíduos do
sexo feminino. Se observarmos dentro desta última faixa o subgrupo de
indivíduos com mais de 80 anos, vemos que 9 dos 12 casos ocorreram nesta
faixa mais avançada (tabela 12).
Tabela 12 - Ocorrência por Faixas Etárias – AVEH
Idade
Até 64 anos
65 a 74 anos
• 75 anos
Freqüência
18
11
12
%
43,90
26,82
29,26
Homens
11
8
6
mulheres
7
3
6
(•80 anos
9
21,95
4
5)
44%
até 64 anos
65 a 74 anos
>75 anos
29%
27%
50
Gráfico 5 – Distribuição por Faixas Etárias
Quanto ao sexo a freqüência foi de 25 indivíduos do sexo masculino e 16
do feminino 9 (Tabela 13).
Tabela 13 – Distribuição Quanto ao Sexo – AVEH
Masculino
Feminino
Total
Freqüência
25
16
41
%
60,97
39,03
100,0
A classificação na escala de coma de Glasgow mostrou valores inferiores
aos encontrados nas isquemias. O valor mínimo foi inferior ao AVEI (três), o
máximo igual (15) a média aritmética foi de 10,34 e a mediana 10 (tabela 14).
Tabela 14 – Escores na Escala de Coma de Glasgow – AVEH
Glasgow
15
3
10,34
10
Máximo
Mínimo
Média Aritmética
Mediana
O escore de gravidade do AVE segundo o National Institutes of Health
(NIHSS) também quantificado na avaliação inicial para as hemorragias como
forma de homogeneizar as observações, mostrou valores que variaram entre zero
e 42, com máximo superior ao encontrado para as isquemias, com média
aritmética de 16,43 e mediana de 16, também mais elevadas (Tabela 15).
Tabela 15 – NIHSS – AVEH
Máximo
Mínimo
NIHSS (0 a 42)
42
0
51
Média Aritmética
Mediana
16,43
16
Este tipo de AVE também foi estudado quanto à ocorrência nas grandes
regiões vasculares, sendo encontrados 35 casos (85,36%) na fossa anterior, dois
(4,88%) na posterior e o diagnóstico exclusivo de sangue no espaço subaracnóide
– HSA em quatro casos (9,76%), com presença de quatro aneurismas em três
pacientes (tabela 16). Dois destes aneurismas foram tratados por via
endovascular e dois cirurgicamente. Um caso não foi detectado malformação
vascular em dois estudos angiográficos realizados. Dentro destes dois grandes
territórios, a ocorrência dos dois eventos na fossa posterior foi de localização no
tronco cerebral. Na fossa anterior observamos 17 casos ocorridos em região de
núcleos da base, sete na região parietal, quatro temporo-parietais, três frontotemporo-parietais, três no tálamo e um em região frontal (tabela 17). Dois casos
apresentavam localização múltipla e são apresentados na tabela 18.
Tabela 16 – Região de ocorrência do AVEH
Região
Fossa Anterior
Fossa Posterior
Hemorragia Subaracnóide
TOTAL
Freqüência
35
2
4
41
%
85,36
4,88
9,76
100,0
Tabela 17 – Ocorrência por territórios – AVEH
LOCAL
Núcleos de base
Parietal
Temporo-parietal
HSA
Fronto-temporo-parietal
Tálamo
Tronco cerebral
Frontal
TOTAL
Freqüência
17
7
4
4
3
3
2
1
41
%
41,46
17,07
9,76
9,76
7,32
7,32
4,87
2,44
100
52
Tabela 18 – AVEH – Localizações Múltiplas (4,87%)
LOCAL
Parietal + Núcleos de base
Tálamo + Núcleos de base
TOTAL
Freqüência
1
1
2
%
50
50
100
5.3 ANÁLISE DO DELTA T (∆t) – PRIMEIRA TC AVEI:
Nos casos em que a Tomografia Computadorizada cerebral foi o primeiro
exame diagnóstico utilizado para o esclarecimento de quadros sugestivos de
AVEI, esta apresentou como tempo mínimo de realização, após o íctus, de 70
minutos e máximo, igual ou superior a 4320 minutos, ou seja, 72 horas ou três
dias. Este grupo foi constituído de 93 casos, sendo que 33 (35,48%) se
mostraram inicialmente negativos, em termos de imagem, para alterações
cerebrovasculares agudas (mediana de ∆t: 450 minutos). Em 15 destes 33
pacientes a TC mostrou positividade em novo exame realizado 48h após. Nas TC
que já se mostravam positivas para alterações compatíveis com isquemia
cerebral, 60 (64,51%), possuíam ∆t máximo igual ao grupo anterior, mínimo de 70
minutos e mediana de 820 minutos. Foi então utilizado o teste não paramétrico de
Wilcoxon que mostrou que a diferença entre os valores de ∆t dos grupos não é
estatisticamente significativa. (W*= 1,42 – p=0,16).
Tabela 19 - ∆t (em minutos) Primeira TC no AVEI
Máximo
Mínimo
Mediana
Negativo (n=33)
≥4320
75
450
Positivo (n=60)
≥4320
70
820
53
5.4 Análise do Primeiro Exame Positivo com Relação ao Delta T (∆t):
Quando comparamos entre os grupos formados pelos primeiros exames
que mostraram positividade no diagnóstico inicial do AVE isquêmico, constatamos
que a TC foi positiva em 60 casos e a RM em 31 (três casos a TC já havia sido
positiva e a RM foi realizada apenas para dados adicionais). Esta última com ∆t
máximo igual ao da TC, mínimo de 120 minutos e mediana de 1560 minutos.
Neste caso, aplicando-se também o teste de Wilcoxon, constatamos agora uma
diferença significativa ao nível de 2%, com um valor mediano mais elevado na RM
(W*= 2,32 – p= 0,02).
Tabela 20 - ∆t (em minutos) Primeira TC e Primeira RM Positivas no AVEI
Máximo
Mínimo
Mediana
1ª. TC (n=60)
≥4320
70
820
1ª. RM (n=31)
≥4320
120
1560
5.5 ANÁLISE DOS ∆t NAS PRIMEIRAS TC POSITIVAS NO
DIAGNÓSTICO DOS AVEI E AVEH:
Se trabalharmos os ∆t dos 60 casos de TC inicial positiva nos AVEI e os 40
de positividade nos AVEH, observamos que o tempo mínimo de realização do
exame foi de 70 minutos para as isquemias e 60 minutos para hemorragias, o
tempo máximo para realização da primeira TC nas isquemias foi superior a 4320
minutos, já para hemorragias, 3010 (≅ 50 horas) e as medianas foram 820 e 272,
respectivamente para AVEI e AVEH. Usando aqui também o teste não
paramétrico de Wilcoxon obtivemos diferença estatisticamente significativa no
valor mediano mais elevado no grupo AVEI, com W*= 4,66 (p= 0,0012).
Tabela 21 – ∆t (em minutos) Primeira TC Positiva para AVEI e AVEH
Máximo
Mínimo
Mediana
1a TC Pos. AVEI (n=60)
≥4320
70
820
1a TC Pos. AVEH (n=40)
3010
60
272
54
5.6 POSITIVIDADE DA RM COMO PRIMEIRO EXAME NAS
ISQUEMIAS.
De 34 casos em que foi realizada nesta situação, mostrou-se positiva em
31 casos (91,18%) e os tempos máximo, mínimo e mediana de realização do
exame encontram-se expressos na tabela abaixo.
Tabela 22 – RM como Primeiro Exame AVEI
Negativo (n=3)
1540
870
1065
Máximo
Mínimo
Mediana
Positivo (n=31)
≥4320
120
1560
5.7 AVCH E CIRURGIAS.
As hemorragias intracerebrais corresponderam a 90% da casuística, sendo
que os aneurismas e a única malformação arterio-venosa (angioma de bulbo)
respondem pelos 10% restantes. Quanto à localização dos aneurismas
obtivemos:
um
aneurisma
de
artéria
cerebelar
póstero-inferior,
um
de
comunicante posterior, um de comunicante anterior e o último de artéria cerebral
média.
Uma paciente que apresentara quadro de hemorragia subaracnóidea foi
submetida a dois estudos angiográficos, com três semanas de intervalo e ambos
se mostraram negativos, portanto, após o último estudo foi liberada apenas para
controle ambulatorial.
Dois aneurismas foram tratados com a técnica de micro cirurgia e dois por
via endovascular. O angioma, por sua localização, a opção foi pelo tratamento
clínico.
Dos trinta e sete pacientes com hemorragia intracerebral, cinco foram
submetidos à cirurgia de drenagem em caráter emergencial, com três óbitos.
A mortalidade geral dos casos de AVCH foi de 34,1%, sendo que 17,1%
dos pacientes foram transferidos de hospital e 48,8% receberam alta hospitalar.
55
6 DISCUSSÃO
Na casuística estudada de um total de 145 pacientes, foram encontrados
104 com quadros de AVEI, correspondendo a 71,72% dos casos e 41
hemorragias (28,28%), com 37 casos de hemorragia intracerebral (25,52%) e
quatro hemorragias subaracnóides (2,76%). A atualização de 2004 de dados
estatísticos da American Stroke Association descreve cifras superiores para as
isquemias com 88% dos casos e 12% de hemorragias (9% intracerebrais e 3%
subaracnoídes). Embora haja diferença de aproximadamente 12% entre as
isquemias em favor da casuística americana e 16% nas hemorragias na por nós
observada, fica clara a maior incidência dos AVEI sobre os hemorrágicos,
achados corroborados pelas citações de Saposnik et al. (2003) quando se
referem à publicação de Cabral,1997 que descreve achados de 73,4% de AVEI e
25,9% de AVEH (0,7% não classificados) e de Siqueira Neto, 1996 que encontrou
em seu estudo na cidade de São Paulo, 86% de casos de AVEI.
A distribuição quanto ao sexo encontrada por Tsiskaridze em seu artigo de
2004, refere ocorrência de 55,36% de mulheres numa casuística de 233
pacientes. Em nossa observação as mulheres representaram 49,66% dos casos,
enquanto a mesma fonte da American Stroke Association citada acima descreve
ocorrência de 53% dos casos no sexo feminino. Leopoldino et al. (2003)
encontraram 45,7% de mulheres em sua amostra. Tais dados mostram que
nossos números são semelhantes aos descritos na literatura para o tópico,
corroborado pelo descrito por Yamashita et al. (2004), apontando discreta
predominância nos homens.
56
Quanto à raça, obtivemos grande predominância da branca com 138 casos
(95,18%), seis da raça negra (4,14%) e um da amarela (0,68%). Tais dados foram
considerados como um viés devido ao perfil do hospital onde a pesquisa foi
realizada. Trata-se de clínica privada, que atende pacientes com planos de saúde
e convênios diferenciados e que em nosso país ainda são privilégios de pessoas
de classe social mais abastada e muito mais comumente, da raça branca. A
proporção encontrada no Veterans Administration Acute Stroke Study foi de
67,1% de brancos, 29,2% de negros e 0,12% de amarelos. Acrescentam ainda os
latinos com 3,58% [Goldstein et al. (2003)].
Neste mesmo estudo, a idade média para AVE foi de 71,0 anos para os
brancos e 71,9 para os não brancos. Em nossa amostra a idade média foi de
71,87 anos, encontrando-se em faixa similar à deste autor. Já Jones (2000)
encontrou idades médias na faixa de 67 anos. Leopoldino et al. (2003) descrevem
como idade média de seus pacientes estudados, 64,32 anos.
O escore na Escala de Coma de Glasgow (3 – 15) em nossa casuística
apresentou média de 12,2 e mediana de 14. Não encontramos na literatura
pesquisada, dados sob esta forma, contudo no trabalho de Marik (1997) há
mostra de relação entre mortalidade e o Glasgow de admissão nos casos de AVE,
assim, escores médios de seis, apresentavam maior mortalidade na UTI, escores
médios de oito, maior mortalidade na hospitalização e escores superiores a 12,
maior chance de alta hospitalar. Counsell et al. (2002) utilizam esta escala como
parte dos dados analisados para formação de prognóstico de resultados
evolutivos de AVE, em 530 pacientes, estratificando nos três grupos de
observação da escala: abertura ocular, melhor resposta motora e melhor resposta
verbal.
Na avaliação pela escala para AVE do National Institutes of Health (0 – 42),
encontramos média de 13,1 pontos e mediana de 10, o que, segundo a
classificação do próprio NIH, encontrar-se-ia em faixa moderada de gravidade
(leve: até 7, moderada: 8 – 15, grave: > 15). Também neste caso encontramos
referência a seu uso, não só na avaliação de casos de pacientes incluídos nos
57
protocolos de trombólise, como nas avaliações prognósticas dos AVEIs como cita
Lam et al.(2004) que o prognóstico é melhor nos escores mais baixos do NIHSS.
Lyden et al. (2004) fazem referência de medianas de NIHSS em torno de 15 nos
AVEs de hemisfério direito e medianas de 19 nos de hemisfério esquerdo,
assinalando assim, sua maior gravidade.
Nosso tempo mínimo para realização da TC, desde o íctus informado foi de
60 minutos e deste até a realização da RM em tempo mais precoce, de 120
minutos. No trabalho de Yamashita et al. (2004) o tempo médio de chegada ao
hospital foi de 607 minutos e a realização da TC, média de tempo, de 115 minutos
após adentrar ao nosocômio. Enfatiza ainda que os pacientes com chegada ao
hospital com tempo inferior a 180 minutos são os que se encontram em estado
mais grave.
Quando subdividimos os AVEs em seus dois grandes grupos, isquêmicos e
hemorrágicos, o predomínio da ocorrência na raça branca permaneceu evidente,
como foi anteriormente descrito.
A idade de ocorrência dos AVEIs mostrou média aritmética de 74,13 anos
e mediana de 77. Hillen et al. (2000) descrevem idade média de seus pacientes
de AVEI na faixa de 72,7 anos e Kolominsky-Rabas et al. (2001) em sua
casuística de 752 casos, encontraram idade média do AVEI na faixa de 73 anos,
não mostrando variação importante com os dados obtidos neste trabalho.
À estratificação quanto à ocorrência dos AVEI por faixas etárias
encontramos 20 casos até 64 anos, dez em homens e igual número em mulheres,
24 entre 65 e 74 anos (14 em homens, 10 em mulheres) e 60 acima de 75 anos
(24 do sexo masculino e 36 do feminino). Tsiskaridze et al. (2004) encontraram
em pacientes até 64 anos, 53 casos com distribuição semelhante quanto ao sexo,
sendo 27 em mulheres, na faixa entre 65 e 74 anos, 51 pacientes com 31 do sexo
feminino e nos pacientes acima de 75 anos, 31 ocorrências sendo 22 em
mulheres. Nota-se que a ocorrência maior em nossa série foi em faixa etária
superior a encontrada por este autor. Quanto ao sexo, predomínio de mulheres
nas duas séries, apenas no subgrupo 65 a 74 anos encontramos incidência maior
na população masculina em contraponto ao descrito na literatura revisada.
Na comparação da Escala de Coma de Glasgow entre nossos dados e a
literatura, encontramos a mesma dificuldade citada quando abordamos tal tema
58
para os AVEs em geral. Em nossa revisão bibliográfica foram encontrados dados
relacionados a escores da referida escala, relacionados à evolução e expectativa
de vida em AVE e não em dados puros, apenas como avaliação inicial do nível de
consciência, como aqui foram documentados. Se compararmos com a
amostragem geral dos AVEs, as médias e medianas são bastante semelhantes
(12,93 X 12,20 e 14 X14 respectivamente).
O NIHSS para as isquemias mostrou-se um pouco inferior ao obtido na
casuística geral (média de 11,78 X 13,1 e medianas respectivamente de 9 X 10
pontos). Ogata et al. (2004) descrevem casuística de 12660 pacientes com AVEI
em estudo multicêntrico realizado em 156 hospitais no Japão, entre maio de 1999
e abril de 2000. Na pesquisa encontrou mediana de cinco no escore do NIH para
os AVEIs. Derex et al. (2002) fizeram trabalho relacionando escores na NIHSS e a
positividade ou não de oclusão vascular detectada pela angiorressoância
magnética cerebral. Encontraram escores nos casos de oclusão visível,
respectivamente nos dias 0, 1 e 7: 18, 16 e 13, já naqueles que não foi possível
detectar oclusões vasculares pela técnica empregada escores de: 7, 4 e 0.
Quanto aos dois grandes territórios vasculares, os AVEIs apresentaram
70,19% das ocorrências na fossa anterior e 29,81% na posterior. Perkins et al.
(2001) encontram positividade na seqüência de difusão em 67 casos de AVE
agudo, sendo 88,05% deles na fossa anterior e 11,95% na posterior,
demonstrando maior incidência no território anterior do que a observada em
nossa casuística.
Por ordem de ocorrência a região temporo-parietal apresentou 39,72% dos
casos, seguida da parietal com 32,88%, sendo portanto as regiões mais afetadas
nas isquemias com 72,6% do total de nossa série. Perkins e al. (2001)
encontraram 41,79% dos casos de isquemias lobares, 14,9% em núcleos da base
e 31,34% em localizações múltiplas na fossa anterior. Nota-se nítida
superioridade numérica em nossos achados para isquemias lobares, comparados
com esta referência da literatura, contudo nossos casos de lesões múltiplas
mostraram-se bastante inferiores, representando apenas 13,69% das ocorrências
na fossa anterior.
Na fossa posterior, obtivemos 31 ocorrências com 16 no cerebelo e 15 no
tronco cerebral, ocorrendo dez lesões múltiplas. Na amostra do mesmo autor,
59
neste território, foram apenas oito ocorrências (cinco no tronco cerebral e duas no
cerebelo), sendo uma múltipla, achados também inferiores numericamente aos
por nós encontrados para ocorrências isquêmicas neste território vascular.
Ao olharmos as hemorragias, observamos que a TC mostrou positividade
em 97,56% dos casos, fazendo o diagnóstico num primeiro exame em 40 dos 41
casos estudados. Culebras et al. (1997) descrevem que a TC apresenta
sensibilidade
de
praticamente
100%
para
a
detecção
de
hemorragias
intracerebrais, excetuando-se os casos de hematomas isodensos em pacientes
com hematócrito menor do que 20%, além de demonstrar alterações associadas
como efeito de massa, drenagem para sistema ventricular e hidrocefalias. Para
detecção de hemorragia subaracníode descreve sensibilidade de 96% nas
primeiras 24h, decrescendo após. Tais afirmativas são concordantes com os
números encontrados neste trabalho.
Também
nas
hemorragias,
em
nossa
casuística,
houve
nítida
predominância da raça branca (97,56%), fato já discutido anteriormente e que não
encontra equivalência na literatura, como se pode observar em Zuccarello et al.
(1999) que encontraram 40% de pacientes com AVEH de raça negra e 60% da
branca.
As idades observadas neste subgrupo (AVEH) apresentaram médias e
medianas inferiores as obtidas para as isquemias, sugerindo que a idade de
ocorrência das hemorragias seja mais precoce (AVEI: média: 74,13; mediana: 77
anos – AVEH: média: 66,14; mediana: 68 anos). Zuccarello et al. (1999)
encontraram idade média e mediana inferior a nossa, respectivamente 62,4 e 65
anos.
Na avaliação por faixa etária e sexo, notamos ocorrência maior no sexo
masculino e na faixa até 64 anos, que também é a de maior incidência entre
mulheres. Os achados do autor supracitado vêm ao encontro dos nossos,
também com maior incidência de casos na faixa até 64 anos (50%), com
distribuição igual quanto ao sexo (50 X 50%) neste subgrupo. Na distribuição
global quanto ao sexo, em ambas as casuísticas houve maior incidência nos
homens.
Nossos valores de média e mediana para a observação inicial pela Escala
de Coma de Glasgow nas hemorragias encontram-se bastante semelhante às
60
encontradas por Zuccarello et al. (1999). Nossa média aritmética foi de 10,34
enquanto que a do autor pesquisado foi 11 e a mediana em nossos casos foi 10 e
nos seus 12.
No confronto entre os escores iniciais dos AVEH na escala do NIH os
dados da literatura divulgados por Zuccarello et al. (1999), mostraram-se
superiores aos por nós obtidos com médias e medianas, respectivamente de 20,1
e 21 X 16,43 e 16, demonstrando maior gravidade em sua série.
Note-se que nas hemorragias viemos fazendo comparações com um único
trabalho da literatura, que após busca foi o que maior similaridade apresentou
com os dados por nós pesquisados, e com número (n) semelhante ao nosso.
Quanto à localização dentro dos grandes territórios vasculares, Zuccarello
et al. (1999) não encontraram casos situados na fossa posterior em sua amostra.
Encontramos dois casos (4,88% das hemorragias).
Dentro do território vascular da fossa anterior, procedemos a uma
adaptação em nossa amostra de forma a torná-la comparável com a de
Zuccarello et al. (1999), assim, os autores descrevem ocorrência de 35% das
hemorragias intracerebrais em núcleos da base, 50% lobares e 15% no tálamo.
Nossa casuística apresenta maior número de casos de HIC nos núcleos de base
(41,46%), seguido das lobares com 39,02% e das talâmicas com 7,31% dos
casos. Não incluímos aqui as hemorragias de fossa posterior e as subaracnóides
que não foram descritas pelo autor, assim como as de localização múltipla.
Com relação aos aneurismas encontramos incidência bastante inferior à
descrita por Bederson et al. (2000), onde estimam a ocorrência entre 5 e 15% dos
casos de AVE. Em nossos dados representaram 7,32% dos AVCH e apenas
2,07% do total dos AVEs, talvez devido ao perfil do hospital onde a pesquisa foi
realizada que destina-se primariamente ao tratamento da patologia cardiológica e
portanto mais relacionada com quadros isquêmicos de origem cardioembólica e
as hemorragias intracerebrais primárias, de origem hipertensiva.
Ao enfocarmos o diagnóstico inicial por imagem das isquemias,
observamos que 64,51% das TC (60 pacientes) já se mostravam positivas para
isquemias agudas. Como a mediana do ∆t de realização dos exames que se
mostraram positivos (820 minutos) era maior do que a dos negativos (450
minutos), foi aplicado o teste não paramétrico de Wilcoxon, que mostrou não ser
61
a diferença entre os ∆t estatisticamente significativa, o que nos permitiria pensar
ser esta a sensibilidade do método para detecção das isquemias na casuística
estudada. Quando buscamos dados comparativos na literatura, encontramos
estudo de Kloska et al. (2004), que trabalharam com série numericamente inferior
a nossa, 44 casos, encontrando positividade na TC inicial em 55,3% dos casos,
sendo que dos 20 casos negativos inicialmente, apenas três eram verdadeironegativos em exame de controle realizado em tempo médio de 2,32 dias. O ∆t
médio de realização do primeiro TC foi de 3,05 horas. Já Lam et al. (2004)
encontraram positividade em 73% dos casos de AVEI examinados inicialmente
com TC e comparam seus dados com estudos de von Kummer, Roberts e Saur
que mostram sensibilidade do método em 75% nas ocorrências de AVEI.
Schellinger et al. (2000) descrevem positividade da TC no AVEI, em janela de
tempo de seis horas entre 50 e 67%, sendo mais semelhante à encontrada em
nossa casuística.
Culebras et al. (1997) citam em seu Guia Prático para o Uso de Imagem
em AIT e AVE descreve que a detecção da TC nas isquemias depende do tempo
decorrido ente a realização do exame e o íctus. Grandes infartos corticais são
freqüentemente detectados pelo método antes de três horas desde o íctus, mas
que em torno de 60% dos casos podem ser visualizados em 24 horas. A detecção
cresce com o passar dos dias , sendo em torno de sete dias, na faixa de 100%.
O mesmo autor afirma que as RM de alto campo (1.0 a 1.5 Tesla) são
superiores a TC para a identificação precoce das isquemias, podendo, nas
seqüências de difusão e perfusão identificar alterações no tecido cerebral em
minutos depois de iniciado o quadro de AVE. Nas seqüências convencionais, 15%
dos pacientes mostram alterações de sinal nas oito primeiras horas e 90% após
24 horas.
Em nossa série, quando comparamos as medianas dos ∆t de realização
dos primeiros exames que mostraram positividade no diagnóstico dos AVEI,
observamos que nas TC positivas foi de 820 minutos e nas RM positivas, 1560
minutos. Neste caso o teste não paramétrico de Wilcoxon mostra diferença
estatisticamente significativa ao nível de 2% com um valor mais elevado na RM,
62
não nos permitindo portanto, pelo critério de tempo, comparar os resultados das
técnicas.
Quando trabalhamos as medianas de ∆t de realização das TC como
primeiros exames positivos comparando isquemias e hemorragias e aplicando o
mesmo tratamento estatístico, foi notada diferença estatisticamente significativa
no valor mediano mais elevado nas isquemias, ou seja, as tomografias nesta
eventualidade eram realizadas mais tardiamente, possivelmente devido a menor
magnitude dos achados clínicos como pode ser verificado pelo escore do NIH de
entrada que apresentou média de 11,78 e mediana de 9 para os AVEI e
respectivamente de 16,43 e 16 para os AVEH.
Em 34 pacientes, a RM foi o primeiro exame realizado na tentativa de
diagnóstico das isquemias. Mostrou positividade em 91,18% dos casos, contudo
em três deles foi negativo. Foi-nos possível repetir os exames após 24 horas,
mostrando então a positividade. A mediana do ∆t dos casos negativos foi inferior
as dos demais (1065 X 1560), ainda assim, superior a 17 horas do início do
quadro de AVE, o que segundo Culebras et al. (1997), descrito acima deveria ser
suficiente para positivar a seqüência de difusão, que foi realizada em todos os
casos.
Schellinger et al. (2000) descrevem que a sensibilidade das seqüências de
difusão e perfusão é de 94% e especificidade de 100% para o diagnóstico do
AVEI, nas primeiras horas após o íctus. Complementa afirmando que a
combinação das seqüências de difusão, perfusão, T2 rápido e angiorressonância
informaria ao médico que atende pacientes com AVE agudo, todos os aspectos
fisiopatológicos importantes.
No editorial escrito por Steven Warach, publicado na revista Stroke após o
trabalho de Perkins et al. (2001) existe o comentário de que RM com falsonegativos são possíveis mas para quadros clínicos de AVE com déficits fixos é o
método que apresenta sensibilidade próxima a 100%, nas seqüências de difusão
e perfusão, sendo superior a TC e mesmo as seqüências de RM pesadas em T2
e FLAIR.
63
Nossa casuística cirúrgica é em número pequeno, contudo, quando
comparada com a literatura observamos que os resultados dos tratamentos de
malformações vasculares encontram-se com resultados positivos superiores aos
encontrados normalmente por outros autores, em séries maiores (Laidlaw et al.,
2002), entretanto as dernagens de hemorragias intracerebrais reproduzem os
dados de vários estudos (Adams et al., 2007).
A taxa global de mortalidade possui semelhança estatística com a
amostragem verificada na literatura (Adams et al., 2007).
64
7 CONCLUSÕES
Os Acidentes Vasculares Encefálicos do tipo isquêmico foram mais
freqüentes do que os hemorrágicos.
Em nossa amostra a distribuição por sexo, quanto a ocorrência dos AVEs
foi bastante semelhante, com discreta superioridade para os homens. Ao
estratificarmos nos subgrupos, as hemorragias foram mais freqüentes no sexo
masculino e as isquemias no feminino.
A idade média de incidência das isquemias foi superior as das
hemorragias.
O nível de consciência avaliado pela Escala de Coma de Glasgow no
primeiro exame físico realizado por ocasião do diagnóstico dos AVEs mostrou
maior rebaixamento do sensório no caso das hemorragias.
Na avaliação do AVE pela escala do NIH, o subgrupo hemorrágico
apresentou maior pontuação, sugerindo maior gravidade.
Tanto eventos isquêmicos
quanto hemorrágicos ocorreram mais
freqüentemente no território carotídeo (fossa anterior).
As isquemias foram mais freqüentes na região temporo-parietal e as
hemorragias ocorreram em maior número na região de núcleos da base.
65
A TC foi o exame diagnóstico inicial mais realizado.
A diferença entre as medianas do tempo de realização das TC iniciais para
o diagnóstico das isquemias com resultados positivos e negativos não mostrou
diferença estatisticamente significativa.
O tempo de realização das RM iniciais positivas, quando comparado com
as TC na mesma situação, foi maior (diferença estatisticamente significativa).
As TC iniciais para o diagnóstico das hemorragias foram realizadas em
tempo menor do que para as isquemias, possivelmente pela maior gravidade dos
quadros clínicos, conforme o observado nas avaliações iniciais pela Escala de
Coma de Glasgow e do NIH.
A RM mostrou alta positividade como primeiro exame para o diagnóstico
das isquemias.
As cirurgias, quando criteriosamente indicadas, reproduzem os resultados
considerados como de boa qualidade assistencial.
66
8 REFERÊNCIAS BIBLIOGRÁFICAS
ACKERMAN, R.H. Neuroimaging looks to the future [Editorial]. Journal of the
Neurological Sciences, n. 128, p. 117-121, 1995.
ADAMS, R.; VICTOR, M.; ROPPER, A. Doenças vasculares cerebrais In ______
Neurologia. 6a. ed. Rio de Janeiro: Mcraw Hill, 1998. p. 513-575.
ADAMS H P, del Zoppo G, Alberts M J, et al. Guidelines for the early management
of adults with ischemic stroke: A guideline from the American Heart
Association/American Stroke Association Stroke Council Stroke v.38, p.16551711, 2007.
ALEXANDER, J A., et al. Adult cerebrovascular disease: role of modified rapid
fluid-attenuated inversion-recovery sequences. American Journal of
Neuroradiology , v.17, p. 1507-1513,1996.
AMERICAN
STROKE
ASSOCIATION.
Statistics.
http://www.strokeassociation.org/professionals/statistics.htm.
06/11/2004.
Disponível
Acesso
em
em
AVAL- Programa de Avaliação do Acidente Vascular Cerebral em Território
Nacional. Estudos Clínicos. Hospital Albert Einstein. Disponível em:
<http://wwweistein.br/cpc/estudos.htm> Acesso em 24/07/2004.
BEAUCHAMP, N.J. et al. State of art: imaging of acute cerebral ischemia.
Radiology, n. 212, p.307-324, 1999.
BEDERSON, J. B, et al. Recommendations for the management of patients with
unrupted intracranial aneurysms. Circulation, n.102, p.2300-2308, 2000.
BIRKEN, D.L..; OLDENDORF W.H. N-acetyl-L-aspartate: a literature review of a
compound prominent in IH-NM spectroscopic studies of the brain. Neuroscience
Biobehavior Review, v.13, p.23-31, 1989.
67
BRODERICK, J. et al. The Greater Cincinnati / Northern Kentucky Stroke Study.
Preliminary first-ever and total incidence rates of stroke among blacks. Stroke, v.
29, p.415-421, 1998.
BRYAN, R. N., et al . Diagnosis of acute cerebral infarction: comparison of CT
and MR imaging. American Journal of Neuroradiology; v.12, p.611-620, 1991.
CARMIGNANI, M.; HANDFAS, B.W; RADVANY, J. Novos métodos
neurorradiológicos para o diagnóstico de Acidente Vascular Cerebral Agudo.
Revista da Sociedade de Cardiologia do Estado de São Paulo, v. 9, n.4, p.
562-569, 1999.
CASTILLO, J.; DAVALOS, A.; NOYA N. Progression of Ischemic Stroke and
excitotoxic aminoacids. Lancet, n.349 , p. 79-83, 1997.
CHIEN, D.; ANDERSON, C.M.; LEE, R.E. MR Angiography: basic principles, in
EDELMAN, R.R, HESSELINK JR, ZLATKIN MB, eds., Clinical Magnetic
Resonance Imaging, 2 ed, Philadelphia: W.B. Saunders, 1996. p. 271-301.
CLARE, C. Prevenção da Doença Cerebrovascular. In
TIMERMAN, S.;
RAMIRES, J.A.F., BARBOSA, J.L.V., HARGREAVES, L.H.A. Suporte básico e
avançado de vida em emergências. Centro de Documentação e Informação.
Coordenação de Publicações. Brasília: Câmara dos Deputados, 2000. p. 556-567.
COUNSELL, C., et al. Predicting outcome after acute and subacute stroke.
Development and validation of new prognostic models. Stroke, v. 33, p. 10411047, 2002.
CULEBRAS, A. et al. Practice guidelines for the use of imaging in transient
ischemic attacks and acute stroke: a report of the Stroke Council, American Heart
Association. Stroke, v.28, p.1480-1497, 1997.
DA PIAN R, Bazzan A, Pasqualin A. Surgical versus medical treatment of
spontaneous posterior fossa hematomas: a cooperative study of 205 cases.
Neurol. Res. V.6, p.15-21, 1984.
DEREX, L. et al. Early detection of cerebral arterial occlusion on magnetic
resonance angiography: predictive value of the baseline NIHSS score and impact
on neurological outcome. Cerebrovascular Disease, v. 13, n.4, p. 225-229, 2002.
Resumo.
DUFF T.A., Ayeni S, Levin A. Nonsurgical management of spontaneous
intracerebral hematomas. Neurosurg. v. 9, p. 387-392, 1981.
ELSTER, A.D.; MOODY, D.M. Earl Cerebral infarction:
Dimeglumine enhancement. Radiology, v.177, p.627-632, 1990.
Gadopentetate
GOLDSTEIN, L.B. et al. Veterans administration acute stroke (VASt)
Stroke, v.34, p. 999-1004, 2003.
study.
68
GUGLIELMI G, Viñuela F, Duckwiler G, Jahan R, Cotroneo E, Gigli R
Endovascular treatment of 306 anterior communicating artery aneurysms: overall,
perioperative results J. Neurosurg v.110, n.5, p.874-879, 2009.
HEBERT, P.R. Cholesterol lowering with statins drugs, risk of stroke, and total
mortality: an overview of randomized trials. JAMA, n. 278, p.313–321, 1997.
HILLEN, T. et al. Antithrombotic and antihyperthensive management 3 months
after ischemic stroke. A prospective study in an inner city population. Stroke, v.
31, p. 469-475, 2000.
HISTORY OF STROKE. The Methodist Hospital. Disponível em
<www.methodisthealth.com> . Acesso em 09/08/2004.
HUNHEVICH S, Meneses MS, Pedrozo AA, Ramina R, Favorito LF. Drenagem
Estereotáxica de Hematoma Intracerebrais. In. Congresso Brasileiro de
Neurocirurgia, 20, 1994.
HUNTER, G.J., et al. Rapid assessment of cerebral perfusion and arterial anatomy
in hiperacute stroke by 3D functional computed tomography: early clinical results.
American Journal of Neuroradiology, v.19, p.29-37, 1998.
INOUE, Y.; et al. Sequential computed tomography scans in acute cerebral infarct.
Radiology, v. 135, p. 655-662, 1980.
ITZAK, K.; TUNICK, P.A. Atheromatous disease of the thoracic aorta: pathogenic
and clinical implications. Annals of Internal Medicine, v.126, p.629 – 637, 1997.
JONES, M.R. Racial variation in initial stroke severity. Stroke, v. 31, p. 563-567,
2000.
JUVELA S, Heiskanen O, Poranen A. The treatment of spontaneous intracerebral
hemorrhage: a prospective randomized trial of surgical and conservative
treatment. J. Neurosurg. v.70, p. 755- 61, 1989.
KASTRAU F, Wolter M, Huber W, Block F. Recovery from aphasia after
hemicraniectomy for infarction of the speech-dominant hemisphere. Stroke.; v.36,
p.825–829, 2005.
KLOSKA, S. P. et al. Acute stroke assessment with CT: do we need multimodal
evaluation? Radiology, v. 233, n.1, p. 79-86, 2004.
KOLOMINSKY-RABAS, P.L. et al. Epidemiology of ischemic stroke subtypes
according to TOAST criteria. Incidence, recurrence and long-term survival in
ischemic stroke subtypes: a population based study. Stroke, v.32, p. 2735-2740,
2001.
KOTHARI, R. (ed) Acute stroke. American Heart Association, 1998. p.1-20.
69
LAIDLAW J D, Kevin H S. Ultra-early surgery for aneurismal subaracnoid
hemorrhage: outcomes for a consecutive series of 391 pacients not selected by
grade or age. J. Neurosurg. v. 97 , n.2, p. 250-255, 2002.
LAM, W. W. et al. Hyperacute extensive middle cerebral artery territory infarcts.
Role of computed tomography in predicting outcome. Computer Assisted
Tomography, v. 28, n.5, p. 650-653, 2004.
LEEDS N.E.; KIEFFER, S.A. Evolution of diagnostic neuroradiology from 1904 to
1999. Radiology, n.217, p. 309-318, 2000.
LEOPOLDINO, J. F. S., et al. Time of presentation of stroke patients in São Paulo
Hospital. Arquivos de Neuropsiquiatria, v.62, n. 2-A, p. 186-187, 2003.
LESSA, I. Doenças cerebrovasculares no Brasil. Hipertensão, v. 2, n.2, p.38-42,
1999.
LYDEN, P. et al. Factor analysis of the National Institutes of Health Stroke Scale
in patients with large strokes. Archives of Neurology., v. 61, n. 1677-1680,
2004.
MANSON, J.E., et al. Physical activity and incidence of coronary heart disease
and stroke in women. Circulation, v.91, p. 5. 1995.
MARIK, P.E. Stroke patients in the ICU - Is there any benefit? The Internet
Journal of Emergency and Intensive Care Medicine, v.1, n.2, 1997. Disponível
em :http://www.ispub.com/journals/IJEICM/vol1n2/stroke.html
Acesso em:
11/11/2004.
MINISTÉRIO DA SAÚDE/SUS. Sistema de Informação de Mortalidade (SIM) e
IBGE. 2004. Disponível no site: < http://tabnet.datasus.gov.br >
Acesso em 4/8/04.
MIXDORF, M.A.; GOLDSWORTHY, R.A. A History of computers and
computerized imaging. Radiologic Technology, v.67, n. 4, p. 291-296, 1996.
MULLINS, M.E. et al. CT and conventional diffusion-weighted MR imaging in acute
stroke: study in 691 patients at presentation to the emergency department.
Radiology, n. 222, p. 353-360, 2002 .
NEWMAN, J. Diagnosis and treatment of stroke. Radiologic Technology, v.73,
n.4, p. 305-338, 2002.
OGATA, T. et al. Variation in ischemic stroke frequency in Japan by season and
by other variables. Journal of Neurological Sciences, v. 225, p. 85-89, 2004.
70
OZSUNAR, Y.; SORENSEN, G. Diffusion-and perfusion-weighted magnetic
resonance imaging in human acute ischemic stroke: technical considerations.
Topics in Magnetic Resonance Imaging, v. 11, n.5, p.259-272, 2000.
PERKINS, C.J. et al. Fluid attenuated inversion recovery and diffusion - and
perfusion - weighted MRI abnormalities in 117 consecutive patients with stroke
symptoms. Stroke, v. 32, p. 2774-2781, 2001.
PERRY, I.J., et al. Prospective study of serum total homocysteine concentration
and risk of stroke in middle-aged British men. Lancet, v.346, n.1395-1398. 1995.
RADANOVIC M. Características do atendimento de pacientes com acidente
vascular cerebral em hospital secundário. Arquivos de Neuropsiquiatria, v. 58,
n. 1, p. 99-106, 2000.
RADIOLOGICAL SOCIETY OF NORTH AMERICA.
Magnetic Resonance
Imaging (MRI) of the head. Disponível em
<http://www.radiologyinfo.org/content/mr_of_the_head.htm>
Acesso em 16/04/2003.
REMPP, K.A., et al. Quantification of regional cerebral blood flow and volume with
dynamic susceptibility contrast-enhanced MR imaging. Radiology; n..193, p.637641, 1994. Resumo.
SACCO, R.L.; et al. American Heart Association Prevention Conference, IV:
Prevention and Rehabilitation of Stroke. Risk Factors. Stroke, v.28, p.1507 –
1517, 1997.
SANTOS, G.J.P. Epidemiologia do AVC. Faculdade de Medicina de Petrópolis –
Disponível em <http://www.compuland.com.br/anatomia/avc.htm.> Acesso em:
24/07/2004.
SAPOSNIK, G.; DEL BRUTTO, O.H. Stroke in South America: a systematic review
of incidence, prevalence, and stroke subtypes. Stroke, v.34, n.9, p.2103-2107,
2003.
SCHELLINGER, P. D. et al. Feasibility and practicality of MR imaging of stroke in
the management of hyperacute cerebral ischemia. American Journal of
Neuroradiology , v. 21, p. 1184-1189, 2000.
SEERAM,E. Computed tomography: an overview In: Computed Tomography –
physical principles, clinical & applications quality control. Philadelphia, Pa:
W.B. Saunders, 1994. p.6-10.
SHURKIN, J.N. One, two, many. In: Engines of mind. New York: W.W Norton &
Co, 1984. p.20-96.
71
SIEGEL,S. Estatística não paramétrica. Rio de Janeiro: Editora Mc Graw-Hill do
Brasil Ltda. 1975. 350p.
SILVER FL, Norris JW, Lewis AJ, Hachinski VC. Early mortality following stroke: a
prospective review. Stroke, v.15 n.3, p.492-496, 1984.
STAESSEN, J.A. et al. Randomized double-blind comparison of placebo and
active treatment for older patients with isolated systolic hypertension. Lancet,
n.350, p.757-764, 1997.
rd
STARK, D.D.; BRADLEY, W.G. Magnetic Resonance Imaging. 3 ed. Missouri:
Mosby. 1999.
TSISKARIDZE, A. et al. Stoke incidence and 30-day case fatality in a suburb of
Tbilisi. Results of the first prospective population-based study in Georgia. Stroke,
v. 35, p. 2522-2528, 2004.
UNWIN DH, Batjer HH, Greeleen RG, Management controversy: medical versus
surgical terapy for spontaneous intracerebral hemorrage. Neurosurg. Clin.
Noorth Am. v3. p.533-538, 1992.
VON KUMMER, R., et al. interobserver agreement in assessing early CT signs of
middle cerebral artery infarction. American Journal of Neuroradiology, v.17,
p.1743-1748, 1995.
WANNAMETHEE, S.G.; et al. Smoking cessation and the risk of stroke in middleaged men. JAMA, n.274, p. 115-160. 1995.
WARACH, S. Studying stroke syndromes with diffusion and perfusion MRI.
(editorial) Stroke, v. 32, p. 2781, 2001
WEBER, A.L. History of head and neck radiology: past, present and future.
Radiology, n.218, p. 15-24, 2001.
WOLF, P.A., et al. Cigarettes smoking as a risk factor for stroke: the Framinghan
Study. JAMA, n. 259, p. 1025-1029, 1998.
YAMASHITA, L.F, et al., Paciente com acidente vascular cerebral isquêmico já é
atendido com mais rapidez no Hospital São Paulo.
Arquivos de
Neuropsiquiatria, v. 62, n.1, p. 96-102, 2004.
ZÉTOLA, V.H.F; et al. Acidente Vascular Cerebral em pacientes jovens: análise
de 164 casos. Arquivos de Neuropsiquiatria, v.59, n.3B, p. 740-745, 2001.
ZUCARELLO, M. et al. Early surgical treatment for supratentorial intracerebral
hemorrhage: a randomized feasibility study . Stroke, v. 30, p. 1833-1939, 1999.
9 ANEXOS
9.1 ANEXO 1 - Escala de Coma de Glasgow
Abertura Ocular
espontânea
ordem verbal
dor
sem resposta
4
3
2
1
Melhor Resposta Verbal
orientado
confuso
palavras inapropriadas
sons
sem respostas
5
4
3
2
1
Melhor Resposta Motora
obedece comando verbal
localiza dor
flexão normal (inespecífica)
flexão anormal (decorticação)
extensão a dor (descerebração)
sem resposta
6
5
4
3
2
1
Total
3-15
73
9.2 ANEXO 2 - Escala de AVE do NIH
-
Avaliar os itens da escala na ordem sugerida.
Os pontos obtidos devem refletir o que o paciente faz, não o que o médico
interpretar. Exceto quando indicado, o paciente não deve ser treinado (p.ex.
repetir solicitações para executar determinado item).
orientação
1a. Nível de consciência
O examinador deve escolher uma
alternativa mesmo se a avaliação for
prejudicada por obstáculos como um
tubo endotraqueal, barreiras de
linguagem ou trauma. Somente será
dado 3 pontos se o paciente não
realizar nenhum movimento (além da
postura reflexa) aos estímulos
dolorosos.
definição da escala
0= Alerta
1= Não alerta, mas aos mínimos
estímulos o paciente
obedece, responde ou
demonstra alguma reação.
2= Não alerta, requer
estimulação repetida ou
estimulação dolorosa para
realizar movimentos
3= Responde somente com
reflexo motor ou reações
autonômicas, ou totalmente
irresponsivo, flácido e
arreflexo
1b. Nível de consciência:
0= Responde ambas as
perguntas
questões corretamente.
O paciente é questionado sobre o mês
1=
Responde
uma questão
e sua idade. A resposta deve ser
corretamente.
totalmente correta, não há nota parcial.
2=
Não
reponde nenhuma
Paciente com afasia ou alteração do
questão corretamente.
nível de consciência que não
compreendem as perguntas irão
receber 2. Pacientes incapazes de
falar devido a intubação endotraqueal,
trauma orotraqueal, disartria grave,
barreiras de linguagem ou qualquer
outro problema não secundário a
afasia receberão 1. É importante que
somente a resposta inicial seja
considerada e que o examinador não
interfira na resposta.
pontos
74
1c. Nível de consciência: comandos
O paciente é solicitado para abrir e
fechar os olhos e após para fechar e
abrir a mão não parética. Substitua por
outro comando de um único passo se
as mãos não puderem ser utilizadas. É
dado crédito se a tentativa for
realizada mas não completada devido
ao déficit neurológico. Se o paciente
não responder ao comando, a tarefa
deve ser demonstrada através de
gestos (pantomima) e o resultado
registrado. Somente a primeira
tentativa é registrada.
2. Olhar conjugado
Somente os movimentos oculares
horizontais são testados. Movimentos
oculares voluntários ou reflexos (óculocefálico) recebem notas mas a prova
calórica não é realizada. Se o paciente
tem um desvio conjugado do olhar,
que pode ser sobreposto por atividade
voluntário ou reflexa, recebe 1 ponto.
Se o paciente tem uma paresia de
nervo craniano isolada (III, IV, ou VI),
marque 1. O olhar é testado em todos
os pacientes afásicos. Os pacientes
com trauma ocular, curativos, cegueira
preexistente ou outro distúrbio de
acuidade visual ou déficit do campo
visual devem ser testado com
movimentos reflexos e a escolha feita
pelo examinador. Estabelecendo
contato visual e, então movendo-se
perto do paciente de uma lado para
outro, ocasionalmente, irá esclarecer
se há paralisia do olhar.
3. Visual
Os campos visuais (quadrantes
superiores e inferiores) são testados
por confrontação, utilizando contagem
de dedos ou desafio visual, conforme
apropriado. O paciente deve ser
encorajado, mas se olhar
apropriadamente para o lado do
movimento dos dedos, deve ser
considerado normal. Se houver
cegueira unilateral ou enucleação, os
campos visuais no outro olho devem
0= Realiza ambas as tarefas
corretamente.
1= Realiza uma tarefa
corretamente.
2= Não realiza nenhuma tarefa
corretamente.
0= Normal.
1= Paralisia parcial do olhar.
Somente será dado quando
o olhar for anormal em um
ou ambos os olhos e não
houver desvio forçado ou
paresia total do olhar.
2= Desvio forçado ou paresia
total do olhar não revertida
por manobra óculo-cefálica.
0= Sem perda visual.
1= Hemianopsia parcial.
2= Hemianopsia completa.
3= Hemianopsia bilateral (cego,
incluindo cegueira cortical).
75
ser considerados. Marque 1 somente
se uma clara assimetria, incluindo
quadrantanopsia, for encontrada. Se o
paciente for cego por qualquer outra
causa, marque 3. Estimulação dupla
simultânea é realizada neste
momento. Se houver uma extinção, o
paciente recebe 1 e os resultados são
utilizados para responder a questão
11.
4. Paralisia facial
Pergunte ou utilize gestos para
encorajar o paciente a mostrar os
dentes ou sorrir e fechar os olhos.
Considere simetria da contração facial
em resposta aos estímulos dolorosos
em pacientes com alteração do nível
de consciência ou incapazes de
compreender. Na presença de trauma/
curativo facial, tubo orotraqueal ou
outra barreira física, estas devem ser
removidas, quando possível.
0= Movimentos normais e
simétricos.
1= Paralisia leve (discreta perda
do sulco naso-labial,
assimetria no sorriso).
2= Paralisia facial (paralisia total
ou quase total da região
inferior da face).
3= Paralisia completa (ausência
de movimentos faciais das
regiões superior e inferior da
face).
5A= PONTOS PARA MSD
5b= PONTOS PARA MSE
5. Membros Superiores
O membro é colocado na posição
apropriada: extensão dos braços 90°
(se sentado) ou 45° (se deitado). É
0= Sem queda, mantém o MS a
considerado queda se o braço cair
90° (45°) por 10 segundos
antes de 10 segundos. O paciente
1= Queda, mantém o MS a 90°
afásico é encorajado através de gestos
(45°), mas cai antes de
ou estimulação verbal. Cada membro
completados os 10 segundos
é testado isoladamente, iniciando-se
e não toca a cama ou outro
com o braço parético. Somente em
suporte.
caso de amputação ou fusão das
2= Demonstra algum esforço
articulações no ombro pode ser
contra a gravidade; MS não
colocado 9, sendo que o examinador
atinge ou não mantém
deve esclarecer o motivo.
90°(45°), cai e encosta na
cama, mas mantém alguma
força contra a gravidade.
3= Queda sem nenhum esforço
contra a gravidade.
4= Ausência de movimento.
9= Amputação, fusão da
articulação: EXPLIQUE:
6. Membros Inferiores
6A= PONTOS PARA MID
O membro é colocado na posição
6b= PONTOS PARA MIE
apropriada: MI a 30° (sempre testado
deitado). É considerado queda se o MI 0= Sem queda, mantém o MI em
cair antes de 5 segundos. O paciente
76
afásico é encorajado através de gestos
30° por 5 segundos.
ou estimulação verbal. Cada membro
é testado isoladamente, iniciando-se
1= Queda, MI cai próximo ao
com o MI parético. Somente em caso
término de 5 segundos e não
de amputação ou fusão das
encosta na cama.
articulações no ombro pode ser
2= Demonstra algum esforço
contra a gravidade; MI cai e
colocado 9, sendo que o examinador
toca a cama, mantém
deve esclarecer o motivo.
alguma força contra a
gravidade.
3= Queda imediata sem força
contra a gravidade.
4= Ausência de movimento.
9= Amputação, fusão da
articulação: EXPLIQUE:
7. Ataxia
0= Ausente.
Faça os testes com os olhos abertos.
No caso de déficit visual, assegurar
1= Presente em um membro
que o teste é realizado no campo
2= presente em dois membros
visual intacto. Os testes index-nariz e
calcanhar-joelho são realizados em
Se presente, a ataxia:
ambos os lados e a ataxia é
MSD 1= SIM, 2=NÃO
considerada, somente, se for
9= amputação ou fusão da
desproporcional ao déficit motor. A
articulação: EXPLIQUE:
ataxia é considerada ausente no
paciente que não pode compreender o
MSE 1= SIM, 2=NÃO
teste ou está plégico. Somente no
9= amputação ou fusão da
caso de amputação ou fusão de
articulação: EXPLIQUE:
articulação deve ser considerado 9, o
examinador deve esclarecer o motivo.
MID 1= SIM, 2=NÃO
No caso de cegueira, teste tocando o
9= amputação ou fusão da
nariz, a partir de uma posição com os
articulação: EXPLIQUE:
braços estendidos.
MIE 1= SIM, 2=NÃO
9= amputação ou fusão da
articulação: EXPLIQUE:
8. Sensibilidade
0= Normal; sem déficit.
Sensação ou mímica facial e retirada
ao realizar estimulo doloroso em
1= Déficit sensitivo, leve a
paciente com rebaixamento do nível
moderado. O paciente sente
de consciência ou afásico. Somente o
discreta alteração da
déficit sensitivo secundário ao AVC
sensibilidade subjetiva,
deve ser registrado como anormal. O
porém continua ciente que
examinador deve testar todas as áreas
está sendo tocado aos
do corpo incluindo tronco e face. Deve
estímulos dolorosos.
ser dado 2 pontos somente quando um
2= Déficit sensitivo grave; o
déficit sensitivo grave for claramente
paciente não sente os
demonstrado. Pacientes com
77
rebaixamento do nível de consciência
ou afásicos irão receber 1 ou O. O
paciente com AVC de tronco
encefálico que tem déficit bilateral
sensitivo deve receber 2. Se o
paciente não responder e está
tetraplégico marque 2. Paciente em
coma (questão 1a=3), recebem
arbitrariamente 2.
9. Linguagem
O paciente deve ser solicitado:
descrever o que está acontecendo na
figura em anexo; nomear os itens na
lista de figuras em anexo e; ler a lista
de palavras em anexo. A compreensão
é julgada a partir destas respostas,
assim como todos os comandos no
exame neurológico precedente. Se a
perda visual interferir com o teste,
peça ao paciente que identifique os
objetos colocados em sua mão, repetir
e identificar em voz alta. O paciente
intubado deve ser solicitado para
escrever uma sentença. O paciente
em coma (questão 1a=3) irá receber
arbitrariamente 3 pontos neste item. O
examinador deve escolher a melhor
pontuação para um paciente com
rebaixamento do nível de consciência
ou que apresentar limitação na
compreensão, contudo apenas deve
ser dado 3 pontos ao paciente com
mutismo que não consegue realizar
nenhum comando.
estímulos dolorosos.
0= Normal; sem afasia.
1= Afasia leve a moderada.
Algum déficit na fluência
verbal ou na compreensão,
sem contudo limitar as idéias
expressas ou a forma de
expressão. Na descrição
sobre o material fornecido o
examinador consegue
identificar o quadro ou nome
a partir das respostas do
paciente.
2= Afasia grave. Toda a
comunicação é através de
expressões fragmentadas,
grande necessidade de
interferência no
questionamento e respostas
por parte do examinador. O
examinador não consegue
identifica o que foi
respondido pelo paciente.
3= Mutismo, afasia global.
Nenhuma fala ou
compreensão foi obtida.
10. Disartria
0= Normal
Uma avaliação adequada da fala é
obtida, solicitando-se ao paciente para 1= Leve a moderada; discreta
alteração em algumas
ler ou repetir as palavras da lista
palavras. Pode ser entendido
anexa. Se o paciente tem afasia grave,
com alguma dificuldade.
a clareza da articulação da fala
2=Grave; fala empastada,
espontânea poderá ser graduada.
chegando a ser ininteligível,
Somente se o paciente estiver
na ausência de afasia ou
intubado ou apresentar outras
afasia desproporcional;
barreiras físicas deverá receber 9, o
mutismo ou anartria.
examinador deve esclarecer o motivo.
9= Intubado ou outra barreira
física.
78
Explique:
11. Extinção e inatenção
(negligência)
Suficiente informação capaz de
identificar negligência pode ter sido
obtida durante os testes anteriores. Se
o paciente tem grave déficit visual que
impede a estimulação visual
simultânea, e os estímulos sensitivos
estão normais, deve ser considerado
normal. Se o paciente é afásico, mas
parece perceber ambos os lados, é
também considerado normal. A
presença de negligência visual ou
anosognosia podem ser consideradas
com evidência de negligência. A
negligência é considerada somente
quando presente.
Item adicional não faz parte dos
pontos da Escala de AVC do NIH
Função motora distal
O examinador segura o MS do
paciente e mantém sua mão elevada.
O paciente é solicitado para estender
seus dedos tanto quanto possível. Se
o paciente não pode ou não consegue
estender os dedos, o examinador
posiciona os dedos em extensão e
observa a presença de movimento em
flexão por 5 segundos. Somente as
primeiras tentativas dos pacientes
devem ser consideradas.
0= Normal. Sem anormalidades.
1=Negligência visual, tátil,
auditiva, espacial ou
extinção à estimulação
bilateral simultânea em uma
das modalidades.
2= Grave negligência para mais
de uma modalidade. Não
reconhece o próprio membro
e somente se orienta para
um lado do espaço.
TOTAL DE PONTOS
A. MSD
B. MSE
0= Normal.
1= Pelo menos alguma extensão
após 5 segundos, ma não
totalmente estendido. Os
movimentos devem ser
realizados após comando
verbal.
2=Nenhuma extensão voluntária
após 5 segundos.