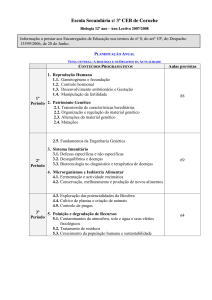
Aconselhamento Genético
e
Diagnóstico Pré-natal
Disciplina: Estudo da Genética e da Evolução
Turma: Terapia Ocupacional (1o Ano)
Docente: Profa. Dra. Marilanda Ferreira Bellini
E-mail: [email protected]
Blog: http://marilandabellini.wordpress.com
O CIDADÃO DIFERENTE E O
PROFISSIONAL DA SAÚDE
Histórico
1883
1922
Histórico
• 1883: Eugenia
“aplicação às
sociedades humanas
do princípio da
eliminação dos
menos aptos no seio
de uma concorrência
generalizada.”
Galton apud Opitz, 1997 ; Tort, 2000
Histórico
"Assim que eu realmente estiver no poder, minha
primeira e mais importante tarefa será a
aniquilação dos judeus. Tão logo eu tenha o poder
de fazer isso, eu terei forcas construídas em fileiras na Marienplatz em Munique, por exemplo, tantas
quantas o tráfego permitir. Então os judeus serão
enforcados
indiscriminadamente,
e
eles
continuarão pendurados até federem; eles ficarão
pendurados lá tanto tempo quanto os princípios da
higiene permitirem. Assim que eles tiverem sido
desamarrados, o próximo lote será enforcado, e
assim por diante da mesma maneira, até que o
último judeu em Munique tiver sido exterminado.
Outras cidades farão o mesmo, precisamente dessa
maneira, até que toda a Alemanha tenha sido
completamente limpa de judeus.”
Entrevista de Hitler a Joseph Hell, em 1922
http://holocausto-doc.blogspot.com/2008/01/adolf-hitler-fala-sobre-o-extermnio-dos.html
Justificativa Histórica
Gregos antigos exterminavam seus filhos com
deformidades ou saúde frágil.
Será?
Mitologia Grega:
Hefesto:
Feio e Coxo
Ciclope:
3º olho
Histórico
• 1975 - ONU
Declaração sobre a utilização do progresso científico e
tecnológico no interesse da Paz e em benefício da
Humanidade
• 1993 - Comitê Internacional de Bioética- UNESCO
• 1996 - Convenção sobre Direitos Humanos e Biomedicina Conselho de Ministros do Conselho da Europa
• 1998 - Declaração Universal do Genoma Humano e Direitos
Humanos - UNESCO
(Dallari, 1997; Cruz-Coke, 2000)
Brasil
...A criança com anomalias congênitas
...e desde antes de seu nascimento
•
reconhecida desde seu nascimento como cidadã pela Constituição
Federal do Brasil de 1988, em seu artigo 5º., por seu registro civil
• Lei 8069/90 de 13 de julho de 1990, ECA:
– artigo 8º. – cuidados com a gestante no pré e perinatal;
– artigo 10 – diagnóstico e medidas terapêuticas precoces em
acometimentos congênitos e metabólicos;
– artigo 15 – sujeito de direito total, como tal, inserido em uma família e
uma comunidade, livre de qualquer discriminação.
DIFERENTE, mas NÃO DESIGUAL
Sheldon Reed (1947): “concenciosamente dava respostas
cuidadosas a questões genéticas indagadas por pais ansiosos”
(serviço genético social)
ACONSELHAMENTO GENÉTICO
Atualmente: Consulta Médica - “processo pelo qual um indivíduos ou
família obtém informações sobre um problema genético real ou possível”
CONSULTA GENÉTICA:
• 1975:
American Society of Human Genetic
É um processo de comunicação que lida
com problemas humanos associados à
ocorrência de risco de um distúrbio
genético em uma família. Este processo
envolve uma tentativa por uma ou mais
pessoas apropriadamente treinadas de
ajudar a pessoa ou família.
O Profissional
• Compreender os fatos médicos: diagnóstico, progressão da doença
e conduta disponível;
• Modo de herança e o risco de recorrência em parentes;
• Comprender as alternativas para se lidar com o risco de recorrência;
• Fazer as melhores adaptações possíveis ao distúrbio em um
membro afetado da família e/ou ao risco de recorrência deste
distúrbio;
• Respeitar os valores éticos, religiosos e a decisão da família.
Equipe Multidisciplinar
•
•
•
•
•
•
•
Médico
Geneticista
Biólogo
Biomédico
Bioquímico
Farmacêutico
Enfermeiro / Técnico/
Auxiliar de enfermagem
•
•
•
•
•
•
Assistente Social
Psicólogo
Terapeuta Ocupacional
Fisioterapeuta
Fonoaudiólogo
Outras especialidades
médicas e paramédicas
Normas e Responsabilidades
1. Privacidade e confidência das informações dadas e recebidas;
2. Os procedimentos devem ter o consentimento do consulente, inclusive fotos,
pesquisas, etc;
3. Respeitar a herança cultural, social e religiosa;
4. Usar linguagem acessível;
5. Informar e não recomendar;
6. Falar a verdade, exceto nos casos onde possa trazer danos irreparáveis;
7. Responder ao que foi e ao que deveria ter sido perguntado;
8. Diminuir a ansiedade, culpa e raiva, auxiliando na aceitação do problema;
9. Fazer com que as informações sejam bem compreendidas, não rejeitadas ou
esquecidas.
ETAPAS DO
ACONSELHAMENTO GENÉTICO
1. Entrevista:
2. Exame clínico:
3. Exames complementares:
4. Hipótese Diagnóstica:
5. Laudo:
ETAPAS DO
ACONSELHAMENTO GENÉTICO
1. Entrevista:
DETERMINAÇÃO DO TIPO DE HERANÇA
Diagnóstico clínico seguro
Análise do heredograma
Estudo clínico de familiares
Genética e/ou ambiental
Tipo de transmissão genética
Pesquisa bibliográfica
Comparar com os dados da literatura
Detecção de heterozigotos
ETAPAS DO
ACONSELHAMENTO GENÉTICO
1. Entrevista:
2. Exame clínico:
-aspecto geral do paciente; medidas antropométricas e exame
específico
Medidas da Face:
Anomalias Minor
Padrão
Alterações
Medidas da Face:
Anomalias Minor
Padrão
Alterações
Anomalias Minor
Anomalias Minor
ETAPAS DO ACONSELHAMENTO
GENÉTICO
3. Exames complementares:
-cariótipo, moleculares,
-bioquímicos
-radiográficos
4. Hipótese diagnóstica:
-causa genética ou ambiental; cromossômica, monogênica, ou
multifatorial.
-estabelecer o padrão de herança e risco de recorrência
5. Laudo:
relatório com diagnóstico da doença, informações do quadro clínico,
causa,
prognóstico, evolução, conduta terapêutica, risco de
recorrência, necessidade de investigação de outros membros da
família ou diagnóstico pré-natal.
Risco de Recorrência
Causa
Estimativa de Recorrência
Doença Monogênica
25 – 50% (recessiva),
50 - 100% (dominante)
Aberração Cromossômica Estrutural
10 – 100%
Aberrações cromossômicas com pais
normais a nível de cariótipo
< 2%
Multifatoriais
< 5%
Doenças Infecciosas
0%
Indicações
Casal Normal com história reprodutiva insatisfatória:
• Esterilidade (1/10)
• Aborto de repetição;
• Uma ou mais crianças com anormalidades;
Indicações
Casamento Normal sem
ou com filhos normais:
• Consanguinidade entre o casal
Indicações
Casamento Normal sem
ou com filhos normais:
Idade Materna x Síndrome de Down
• Consanguinidade entre o casal
• Idade avançada de um dos cônjuges
– Materna (> 35 anos)
– Paterna (> 55 anos)
Indicações
Casamento Normal sem
ou com filhos normais:
• Consanguinidade entre o casal
• Idade avançada de um dos cônjuges
– Materna
– Paterna
• História familial de um dos cônjuges com anomalias que parecem hereditárias
• Quando um dos cônjuges:
– Recebeu radiação ionizante
– Fez uso de drogas mutagênicas
– Fez uso de drogas teratogênicas
• Teve ou tem doenças infecciosas (Sífilis, Rubéola, AIDS, Toxoplasmose)
• Tem doença crônica (Hanseníase, Diabetes)
Indicações
Casamento Normal com filhos
afetados:
•
•
•
•
•
Retardo mental;
Defeito físico congênito;
Síndrome com etiologia mendeliana;
Síndrome com aberração cromossômica;
Síndrome com etiologia multifatorial.
Reações
Questionamentos
•
•
•
•
•
•
•
•
•
•
•
•
Impacto
Negação
Tristeza, culpa e ódio
Equilíbrio
Reorganização
O que nosso filho apresenta?
Por que isto aconteceu?
Tem cura?
O que podemos fazer por ele?
Pode acontecer de novo?
Tem como prevenir?
Tem como saber antes?
Os Pais
Indicações
Pessoa Afetada, solteira ou já Casada:
• Risco alto:
– Síndromes mendelianas (Albinismo, Nanismo,
Marfran, Hemofilia, Duchene, Daltonismo...)
• Risco moderado:
– Defeitos multifatoriais
• Risco nulo:
– Síndrome de Turner
– Síndrome de Klinefeltter
– Feminização Testicular
Opções Reprodutivas
• Tentar outra gestação:
– Com diagnóstico pré-natal
– Sem diagnóstico pré-natal
• Inseminação artificial com doador
• Fertilização in vitro
– Com diagnóstico antes da implantação
– Sem diagnóstico antes da implantação
• Adoção
DIAGNÓSTICO PRÉ-NATAL
(DPN)
DIAGNÓSTICO PRÉ-NATAL (DPN)
• Fornece informações ao casal para que eles
tomem as decisões necessárias como:
• Levar à gravidez à termo
• Preparar-se para um parto difícil e os cuidados
especiais necessários ao recém-nascido
• Tranquilizar e reduzir a ansiedade
• Terminalização da gestação
• ~98% casos: resultado normal
DIAGNÓSTICO PRÉ-NATAL (DPN)
• Abortos 2%
• DPN não exclui todos os defeitos fetais possíveis
distúrbio específico.
• Equipe Multidisciplinar: obstetrícia e ultra-sonografia,
genética clínica (avaliação, diagnóstico e informação)
• Exames laboratoriais: citogenética, bioquímica e análise do
DNA
•
Aconselhamento Genético antes e após o exame: riscos e
limitações, consentimento, repetições, exames adicionais
DIAGNÓSTICO PRÉ-NATAL (DPN)
Idade materna
avançada
Filho anterior com
anomalia
Abortos
espontâneos
História familiar de
distúrbios genéticos
Anomalias
cromossômicas em
um dos genitores
Anomalias fetais
Risco de
defeito de tubo neural
Consanguinidade
entre os cônjuges
Métodos de Diagnóstico
Pré-natal
Não-invasivos
• Ultra-sonografia
• Marcadores Bioquímicos:
Triagem tripla do soro
materno
• Isolamento de células fetais
da circulação materna
Nenhum risco para o feto
Amplamente indicados
Invasivos
• Amniocentese
• Punção de vilosidades
coriônicas (CVS)
• Cordocentese
↓risco de aborto
↓
indicado na minoria das
gestações
Técnicas Não-invasivas
Ultra-Sonografia
Emissão de ondas sonoras ou eletromagnéticas de baixa intensidade e
alta frequência.
Abdome da mulher grávida
↓
transdutor emite e recebe o som por sinais acústicos
↓
convertidos em sinais elétricos
↓
amplificados e visualizados em um monitor
Técnicas Não-invasivas
Ultra-Sonografia
Sangramentos
•Vitalidade
• Distúrbios de crescimento fetal
• Quantidade de líquido amniótico
• Gestações múltiplas
• Idade gestacional e fetal
• Análise direta da anatomia interna e
externa
•Apresentação e posição
• Localização da placenta
• Morfologia fetal (11a semana)
Técnicas Não-invasivas
Ultra-Sonografia
Distúrbios Monogênicos
Displasias esqueléticas
Doença renal policística
Pé torto
Técnicas Não-invasivas
Ultra-Sonografia
Distúrbios Monogênicos
Displasias esqueléticas
Fenda labial e palatina
Doença renal policística
Distúrbios Multifatoriais
Cardiopatias congênitas
Anencefalia, espinha bífida
Espinha Bífida
Fenda labial e palatina
Anancefalia
Técnicas Não-invasivas
Ultra-Sonografia
Distúrbios Monogênicos
Anomalias Indicadoras de Síndromes
Displasias esqueléticas
Face anormal
Doença renal policística
Genitália anormal
Polidactilia
Distúrbios Multifatoriais
Cardiopatias congênitas
Anencefalia, espinha bífida
Fenda labial e palatina
Polidactilia
Técnicas Não-invasivas
Translucência Nucal Fetal (NT)
Marcador Ultrassonográfico
Medida da região entre a pele e o
tecido mole que recobre a coluna
cervical
Realizada entre a 10a e 14a semana
NT↑: acúmulo de líquido posterior ao
pescoço fetal
2,5 - 3,9 mm: risco 3x↑
↑
↓
4 - 4,9 mm: risco 18x↑
↑
↑ risco de cromossomopatias
Acima de 5 mm: 13% aborto
Técnicas Não-invasivas
Marcadores Bioquímicos
• Triagem Tripla no Soro Materno:
– Alfa-fetoproteina (AFP):proteína fetal (saco vitelínico e fígado)
– Beta-gonadotrofina coriônica (β-hCG): produzido pelos trofoblastos
– Estriol (uE3): produzido pelo feto (glândula Adrenal e metabolizado
pela placenta)
Triagem Tripla associada com idade materna avançada
FETO COM CROMOSSOMOPATIA
Técnicas Não-invasivas
Células Fetais Isoladas de Sangue Materno
•
•
•
•
Hemáceas nucleadas (comuns no feto)
Isoladas na 8a semana
Análise FISH → trissomias
PCR → distúrbios monogênicos
→ sexo fetal : gene SRY (Lo et al., 1998)
• Nenhum risco para o feto
Dificuldade: separar populações puras de células fetais
Técnicas Invasivas
AMNIOCENTESE
Serr et al (1955): determinação do sexo por exame da
cromatina X (líquido amniótico)
Ultrassom
Células fetais
Precoce: 12a a 14a semana
Tradicional: 14a - 17a semana
Dosagem de metabólitos
Cariotipagem
Extração DNA
Técnicas Invasivas
AMNIOCENTESE
ALFA-FETOPROTEÍNA (AFP) do Líquido Amniótico
•rastreamento de fetos com Tubo Neural (DTN) aberto → AFP↑
• 95% dos bebês com DTNs nascem em famílias sem história
conhecida
• espinha bífida e anencefalias são detectadas (99%)
• Período: 15a a 18a semana
•Suplementação com ácido fólico: 1 mês antes da concepção e
durante o 1º trimestre de gestação
•↓ Em 75% os DTN
Técnicas Invasivas
AMNIOCENTESE
Resultado: 2- 3 semanas
• Riscos:
0,2 - 0,5% de induzir aborto
0,1% deformidade de membros
• Complicações aspiração de sangue materno
• Imunização por Rh da mãe (Rh-)
• acidentes de punção
• Infecção materna
• perda de líquido (raro)
• diagnóstico mais tardio
Técnicas Invasivas
Coleta de amostras das vilosidades coriônicas (CAVC)
• tecido do trofoblasto (estruturas digitiformes) da área vilosa do cório
(placenta)
• via transcervical ou transabdominal (monitorização ultrassonográfica)
• período variável → 8a - 12ª semana
Complicações:
- sangramento ou aborto (1%)
- risco de defeitos de redução de membros
- sucesso da análise cromossômica é menor
- CAVC falha → amniocentese subsequente
Técnicas Invasivas
Coleta de amostras das vilosidades coriônicas (CAVC)
Coleta transcervical
-cateter acoplado a seringa com meio de cultura
-aspiração de ~50mg de vilo corial
-cultura de curta duração (24h)
-resultado em 1-3 dias
Coleta transabdominal
Em relação à amniocentese
Vantagem :
culturas de curta duração
Desvantagem:
-medição da AFP não pode ser realizada
-mosaicismo placentário (1-2%)
Técnicas Invasivas
CORDOCENTESE
•amostra de sangue fetal do cordão umbilical (linfócitos)
•a partir da 18 semana
• Aplicações:
• presença de alguma anormalidade fetal detectada pela ultra-sonografia
• falha nas culturas de amniocentese e vilo corial
• cultura de células de línfócitos – curta duração (2-3 dias)
• extração de DNA
•Hemoglobinopatias e doenças hematológicas
Técnicas Invasivas
CORDOCENTESE
Amostra direta do cordão umbilical
(1 – 6 ml de sangue – veia umbilical)
18ª a 21ª semana de gestação
- Risco de aborto: até 3% acima da média
normal
-Complicação: hemorragia no sítio de punção
Alguns dias...
análise
Cultura de
células
O que fazer com o material coletado?
Cultura
Cariotipagem
FISH
Análises no DNA
Análises
bioquímicas
Aneuploidias
DIAGNÓSTICO PRÉ-IMPLANTAÇÃO
Diagnóstico Pré-implantação
Objetivo: Selecionar embriões livres de doença genética
para implantação no útero
Pré-Concepção
Remoção do 1o. ou 2o.
corpúsculo polar
↓
Não está envolvido com o
desenvolvimento do embrião
Biópsia - Blastômero
Remoção de um blastômero
↓
Células totipotentes
Não afeta embrião
Corpúsculo Polar
Ovulogênese:
Formação dos glóbulos polares.
No caso feminino as células formadas na divisão I
são muito diferentes entre si. Uma delas fica
praticamente com todo o citoplasma ( e vitelo ) , e é
chamada de ovócito secundário ( ou ovócito II ou de
2º ordem ).
A outra célula , apesar do núcleo normal, quase
não tem citoplasma . Ela nada mais é do que um
pequeno glóbulo aderido a um dos pólos do ovócito
II, daí ser denominada glóbulo (ou corpúsculo _
polar I).
A meiose II só prossegue depois da fecundação .
A penetração do espermatozóide estimula o
ovócito II a prosseguir a meiose. Se a fertilização
ocorrer a meiose se completa . Forma-se o óvulo e é
liberado o corpúsculo polar II.
Após corpúsculos polares são degenrados e
participam da formação do embrião.
Blastômero
• O blastômero é a estrutura
que resulta da divisão do
ovo fertilizado durante o
desenvolvimento
embrionário.
Diagnóstico Pré-implantação
Indicações:
•
•
•
•
•
Abortos anteriores de causa desconhecida
Idade materna avançada
Rearranjos estruturais nos genitores
Mutações gênicas
Mosaicismo gonadal
Diagnóstico Pré-implantação
Pré-Concepção ou Biopsia de Corpúsculo Polar
• DNA do corpúsculo polar
→ mutação causadora de doença
→ ovócito não contém → fertilizado e implantado
- Desvantagem: não detecta aneuploidias paternas
e anomalias após a fertilização
- Método caro e limitado
Diagnóstico Pré-implantação
Biopsia de Blastômero
• Análise genética de 1-2 blastômeros removidos por micromanipulação no
estágio de 8 células (3 dias), após fertilização in vitro
• DNA da célula biopsiada → amplificado por PCR e submegdo a testes
moleculares para verificação de várias doenças→ mutações gênicas
•DMD
•Doença de Huntington
•Fibrose Cística
•Retinite pigmentosa
•Hemoglobinopatias
•Síndrome de Marfan
•Doenças ligadas ao X
•Síndrome do X frágil
•Doença de Tay-Sachs
•Hemofilia
Diagnóstico Pré-implantação
Análise do DNA da Célula biopsiada
FISH
- mulheres > 35 anos
- célula fetal fixada em lâmina
- Utilização de sondas específicas
- 90% de eficiência
FISH: Sinais para X e Y
PERSPECTIVA
DNA de 1 única célula amplificado e
hibridizado contra um chip de centenas de
marcadores
FISH: Trissomia do 21
Diagnóstico Pré-implantação
Biósia
Embriões não afetados
Implantados
Embriões afetados
Descartados
Vantagem: evitar a implantação de embrião inviável.
Questão ética: Seleção da vida em fase cada vez mais precoce
Em que momento se inicia a vida?
“Ter nascido vivo significa ter
atingido a condição necessária
para assumir seus direitos como
cidadão; é uma vitória, uma
distinção.”
Dalva Maria de Almeida Marchese, 2003
“Creio que a sociedade entrará
em colapso se a competência
média de seus membros,
encarregados de manter os
sistemas que preservam a vida,
não
for
consideravelmente
aumentada e se a capacidade
dos mais talentosos não for
devolvida completamente, de
modo a promover o bem geral.”
Potter, VR: Bioetics for whom?
Ann.N.Y. Acad. Sci 196/4: 200-205, 1972.
Referências
• NUSSBAUM, RL; MCINNES, RR & WILLARD, H.F.
Thompson e Thompson - Genética Médica. 7ª
ed.Elsevier, 2008. Capítulos 15, 19 e 20.
• Moore, KL. Embriologia Clínica. 3a. ed. Editora
Interamericana, 1984. Capítulo 8.
• Langman, J. Embriologia Médica. 4a. ed. Atheneu
Editora, São Paulo, 1985. Capítulo 8.