DOENÇAS DO CORAÇÃO e VASOS SANGUÍNEOS
Introdução: o sistema circulatório e o coração
O coração é um dos órgãos mais importantes pois, com a força e o tempo
adequados, recebe e impulsiona o sangue para todo o nosso organismo mediante um
sistema de circulação similar ao de tráfego urbano – o que faz o corpo se manter vivo e
funcionar bem. Para isso, deve estar sadio e as artérias, veias e outros vasos que levam e
trazem o sangue têm que estar livres, para que não haja problemas de tráfego.
Como uma embalagem de proteção, o coração é revestido por uma fina
membrana a qual, externamente, recebe o nome de pericárdio; e internamente, endocárdio.
Para desempenhar o constante trabalho de bombear o sangue, seu principal músculo é o
miocárdio, responsável pela tarefa de contração e relaxamento. Internamente, possui quatro
câmaras ou cavidades: duas superiores, os átrios, e duas inferiores, os ventrículos.
Os átrios e ventrículos direito e esquerdo comunicam-se através de válvulas.
Outras válvulas semelhantes dão passagem ao sangue que entra ou sai das artérias e veias
para dentro ou fora do coração. As válvulas cardíacas funcionam como uma espécie de
sinal de trânsito, pois têm a função de controlar a entrada e saída do sangue, na quantidade
e tempo certos, durante os movimentos de contração (sístole) e relaxamento (diástole) do
miocárdío.
Portanto, o sistema circulatório é formado pelos vasos sangüíneos (veias,
artérias e capilares) e pelo coração, que, além de irrigar com sangue o corpo humano, irriga
também a si mesmo. Os vasos linfáticos também integram o sistema, pois, espalhados pelo
corpo, garantem a circulação da linfa, líquido derivado do sangue e que banha, nutre e
protege as células contra infecções.
As Doenças do Coração
Denominamos como doença do coração qualquer problema no sistema
circulatório que venha a dificultar ou impedir a boa circulação do sangue. Estas doenças
são várias e podem ter causas diversas e acometer diferentes partes do órgão, originando
13
diferenciados problemas no sistema circulatório. A grande maioria delas gera problemas
que podem tornar o coração incapaz de proporcionar uma circulação de sangue adequada
para todo o corpo.
DOENÇAS MAIS COMUNS DO CORAÇÃO
Hipertensão arterial, angina ou "dor no peito", isquemia cardíaca, trombose,
embolia, infarto do miocárdio, arritmia cardíaca, doenças dos vasos sangüíneos (veias,
artérias, capilares e vasos linfáticos), insuficiência cardíaca congestiva, etc.
As doenças do coração podem ser congênitas ou adquiridas. Nas congênitas, as
pessoas já nascem com alterações no aparelho cardiovascular - que, caso não corrigidas ou
tratadas, causarão anormalidades no funcionamento do coração ou artérias. No segundo
caso, a grande maioria das doenças cardíacas foi adquirida pelos indivíduos ao longo da
vida e têm origens diversas, mas quase sempre ocorrem na pessoa com fatores de risco para
doenças cardiovasculares ou naquelas cujos parentes apresentam problema no coração. A
expressão fatores de risco refere-se às condições ou hábitos que atingem diretamente o
desempenho do coração ou artérias, como, por exemplo, o hábito de fumar, a presença de
altas taxas de gordura (colesterol e triglicérides) no sangue, a hipertensão arterial, a
existência de parentes próximos com doenças cardíacas e o estresse. Como fatores de risco
secundário, temos o diabetes, o alcoolismo e a idade avançada.
A associação de diversos fatores de risco num mesmo indivíduo representa
grande probabilidade do surgimento de doença cardiovascular. A intensidade dos sintomas
sempre estará interligada à gravidade do comprometimento cardíaco ou dos órgãos
relacionados com o sistema circulatório - como é o caso dos rins.
Portanto, para evitar a ocorrência de problemas cardíacos ou mantê-los sob
controle a pessoa deve conhecer seus antecedentes familiares de predisposição a certas
doenças, bem como verificar e controlar a pressão arterial, o colesterol e o peso corporal,
além, obviamente, de abandonar o hábito de fumar e, dentro do possível, tentar evitar o
estresse e a raiva desnecessários - e realizar exercícios físicos diariamente, com moderação.
14
a) Infarto Agudo do Miocárdio (IAM)
È a morte das células de uma zona mais ou menos extensa do músculo que forma as
paredes do coração (miocárdio), produzida pela falta de irrigação desta área. A interrupção
do fluxo sanguíneo se deve à obstrução de um vaso derivado de alguma das artérias
coronarianas, que são as que levam sangue ao miocárdio. Esta obstrução pode ocorrer de
forma lenta e progressiva, como conseqüência do engrossamento das paredes arteriais, em
decorrência do acúmulo de gorduras (arteriosclerose).
O sintoma é uma dor opressiva, intensa e duradoura que se concentra quase sempre
atrás do esterno e se estende até os ombros e braços, sobretudo o ombro esquerdo e a parte
inferior do braço esquerdo. Esta dor é quase sempre acompanhada de : sudorese abundante
e fria, febre, náuseas e vômito, perturbações do ritmo cardíaco, etc. O paciente se encontra
ansioso e tem a sensação de uma morte iminente.
Nos exames laboratoriais, podemos verificar o desenvolvimento de leucocitose
polimorfonuclear (10.000 – 20.000), dentro de 12-24 h após os sintomas. A leucocitose é
acompanhada de elevação moderada da temperatura e de aumento da velocidade de
hemossedimentação (VHS). Existem certas enzimas no músculo cardíaco que são liberadas
quando ocorre necrose tecidual.
As Enzimas
As enzimas cardíacas são elementos importantes nos exames cardiológicos,
principalmente para detectar a presença de sofrimento cardíaco agudo (isquemia). Quando
há morte de células do coração, há uma liberação de uma variedade de moléculas entre as
quais as enzimas , as mioglobinas e algumas protéinas contráteis . As enzimas que são
avaliadas são a Creatinoquinase (CK), o Aspartato Aminotransferase (AST), anteriormente
referida como Transaminase Glutâmico Oxaloacética (TGO) e Desidrogenase Lática
(DHL). Essas enzimas liberadas na circulação podem ser mensuradas através de reações
químicas específicas e a demonstração de níveis elevados conduz ao diagnóstico de
sofrimento ou lesão do músculo do coração. Recentemente, outras enzimas foram
15
introduzidas no auxílio médico, entre elas a Troponina T e a Mioglobina. Através da
eletroforese que é uma técnica de laboratório, a Creatinoquinase pode ser dividida em
variantes chamadas CKmb, CKmm e CKbb conferindo maior precisão ao exame. A análise
da curva dessas enzimas correlacionadas ao quadro clínico e alterações do
eletrocardiograma permitem o diagnóstico de infarte. Lembrando que algumas dessas
enzimas podem se alterar, sem necessariamente, indicarem sofrimento do coração como no
caso de intoxicação alcoólica, diabetes , trauma muscular, convulsões e injeções musculares
entre
outras
.
Os lipídeos
A importância dos lipídeos e lipoproteínas decorre de sua estreita relação com
a doença de obstrução das artérias . As lipoproteínas são formas de transporte dos lipídeos
na circulação, podendo, sob ação de vários estímulos , e principalmente, quando em
concentração elevada no sangue, depositar-se na parede das artérias , levando à formação
de placas . As lipoproteínas capazes de produzir a doença são as de baixa densidade (LDL),
as de muita baixa densidade (VLDL), as de densidade intermediária (IDL) e os
quilomícrons (Qm). Quanto a lipoproteína de alta densidade (HDL), evidências mostram
que sua relação com a formação das placas se faz de maneira inversa, ou seja, níveis baixos
podem propiciar o desenvolvimento da doença de obstrução das artérias , enquanto níveis
elevados são protetores . As pessoas com lipoproteínas levadas , em sua maioria, não
apresentam sintomas ou sinais decorrentes diretamente da alteração dos níveis de lípideos .
Desse modo, essas alterações geralmente s ó são percebidas quando solicitados os exames
laboratoriais Entretanto, em casos mais graves , podem desenvolver-se acúmulos lipídicos
em determinados tecidos , visíveis externamente, e que levam a pessoa ao médico, muitas
vezes pelo problema estético que acarretam, no caso dos xantelasmas (depósitos de
colesterol na pele) ou na formação do arco ou halo córneo nos olhos . O tratamento é
baseado em uma reeducação alimentar e no uso de medicamentos quando necessário.
16
b) Hipertensão Arterial
Pressão Arterial (PA) é a força com a qual o coração bombeia o sangue através dos
vasos. È determinada pelo volume de sangue que sai do coração e a resistência que ele
encontra para circular no corpo.
Ela pode ser modificada pela variação do volume de sangue ou viscosidade
(espessura) do sangue, da freqüência cardíaca (batimentos cardíacos p/ min.) e da
elasticidade dos vasos. Os estímulos hormonais e nervosos que regulam a resistência
sanguínea sofrem influência pessoal e ambiental.
A Hipertensão Arterial Sistêmica (HAS) é uma doença crônica que quando não
tratada e controlada adequadamente, pode levar à complicações que podem atingir outros
órgãos e sistemas.
- No SNC podem ocorrer infartos, hemorragias;
- No coração pode ocorrer cardiopatia isquêmica, insuficiência cardíaca, cardiomegalia;
- No sistema vascular pode ocorrer entupimento e obstruções das artérias carótidas,
aneurisma da aorta;
- Nos rins pode ocasionar insuficiência renal.
Exames Bioquímicos de rotina na HAS:
. Creatinina
. Aldosterona
. Uréia
. Renina
. Sódio
. HMC
.Lipidograma
17
Sistólica = 130
20% a 40% de obesos
30% a 60% de diabéticos
P.A.
normal
Incidência de
Hipertensão
Arterial
20% a 30% de negros
30% a 50% de idosos
Diastólica = 90
18
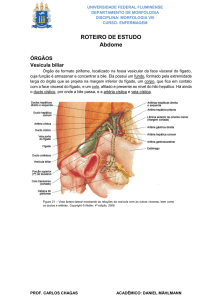
DOENÇAS DO FÍGADO E DO TRATO BILIAR
O que é o Fígado ?
O fígado é o maior órgão do corpo humano. Ele pesa cerca de 1,5 quilo e se
localiza no lado direito, no quadrante superior da cavidade abdominal , protegido pelas
costelas.
O fígado se divide em dois lobos (partes). O lobo direito é seis vezes maior que o
esquerdo. O órgão é totalmente recoberto pelo peritônio e é irrigado pela artéria hepática,
recebendo sangue venoso do baço e intestinos pela veia porta. Abaixo do lobo direito situase a vesícula biliar, uma bolsa de 9 cm, aproximadamente, que tem a capacidade de coletar
cerca de 50 ml de bile produzida pelo fígado.
O fígado, junto com o baço e a medula óssea são os órgãos responsáveis pela
hematopoese, formação e desenvolvimento das células sanguíneas. São também
denominados órgãos hematopoiéticos.
As funções do fígado são as seguintes:
- Integração entre os vários mecanismos energéticos do organismo.
- Armazenar e metabolizar as vitaminas.
- Fazer a síntese das proteínas plasmáticas.
- Desintoxicação de toxinas químicas produzidas pelo organismo.
- Desintoxicação de toxinas químicas externas ao organismo.
- Filtragem mecânica de bactérias.
- Controlar o equilibrio hidro-salínico normal.
- Secreção da bile.
19
Os males e a prevenção
As doenças que podem destruir o fígado
Cirrose - Doença crônica caracterizada pela destruição das células hepáticas e sua
substituição por tecido cicatricial. Esses danos são irreversíveis e, se a causa da doença não
for tratada a tempo, o processo leva à falência total do fígado e à morte. A cirrose ocorre
mais freqüentemente em alcoólatras, especialmente se sua dieta é pobre. O álcool lesa
diretamente a célula hepática, alterando seu metabolismo e provocando sua morte. A
cirrose pode ser também decorrente de uma insuficiência cardíaca ou uma hepatite.
Hepatite - É uma infecção do fígado, que pode ser viral ou não viral (geralmente
provocada por drogas). Existem três formas conhecidas de hepatite viral: tipo A, B ou C.
Recentemente, foi descoberto um novo vírus, o G, mas ainda não se sabe se ele também
causa a doença. A hepatite tipo A é chamada de infecciosa e é transmitida por alimentos
contaminados (principalmente frutos do mar), água, leite, sêmen, lágrimas e fezes. É uma
doença geralmente benigna, mas que, em alguns casos mais raros, pode vir na forma de
uma infecção fulminante, que mata em duas a três semanas. Uma pessoa que contraia
hepatite tipo A não se torna um portador, mas um paciente afetado com tipo B carrega a
doença por um período indefinido. A hepatite B é transmitida pelo sangue, saliva ou sêmen,
e usualmente tem uma evolução lenta e prolongada (de 40 a 100 dias). Alguns portadores
do vírus B (VHB), no entanto, desenvolvem hepatite crônica, que pode evoluir para cirrose
ou câncer de fígado.
Embora hepatite B e aids tenham as mesmas formas de transmissão (contato sexual, sangue
contaminado), o VHB é aproximadamente 100 vezes mais contagioso que o vírus da aids.
A terceira forma conhecida de hepatite é a tipo C, que geralmente resulta de transfusões de
sangue contaminado e também pode evoluir para uma cirrose. O tratamento é feito com
drogas que melhoram o sistema imunológico, como o interferon. Mas o medicamento tem
fortes efeitos colaterais e nem todos os pacientes respondem positivamente. Por isso, o
melhor meio de evitar o problema é o aprimoramento na qualidade dos bancos de sangue, o
uso de preservativo nas relações sexuais e a vacinação, já existente para os vírus A e B. As
20
hepatites não virais são geralmente causadas pela exposição a substâncias químicas ou
drogas como o álcool, agrotóxicos, fósforo, mercúrio, tetracloreto de carbono e alguns
medicamentos antidepressivos e anticancerígenos.
Icterícia - É o aumento da quantidade de bile em circulação no sangue, tornando a pele e a
esclera (branco do olho) amarelados, devido ao pigmento da bile, a bilirrubina.
Ela pode ter três diferentes causas:
1 - Icterícia hemolítica: ocorre quando as células vermelhas do sangue são destruídas em
um número maior do que o fígado é capaz de suportar. Ela pode ser provocada por
distúrbios sangüíneos, como anemia falciforme, talassemia e malária.
2 - Icterícia hepática: a habilidade do fígado em absorver bilirrubina fica prejudicada,
geralmente devido a uma hepatite viral ou ação de drogas, como álcool e medicamentos.
Situação semelhante ocorre na icterícia neonatal: o fígado, imaturo, é incapaz de excretar
grandes quantidades de bilirrubina, devido à deficiência na produção de enzimas. Nesse
caso, raios ultravioleta são utilizados para estimular as enzimas na pele, evitando que a
bilirrubina exceda os níveis aceitáveis no sangue e se deposite no cérebro, provocando
deficiência mental.
3 - Icterícia obstrutiva: é produzida quando obstruções no ducto do fígado, provocadas
principalmente por cálculos ou tumores, fazem a bilirrubina voltar das células do fígado
para dentro dos sinusóides, os vasos capilares sangüíneos que transportam sangue às células
hepáticas.
Pedra na vesícula
A vesícula biliar e a digestão
A vesícula biliar assemelha-se a uma pequena pêra e fica debaixo do fígado. Trata-se de um
reservatório para o armazenamento da bile, líquido fundamental à digestão das gorduras,
produzido pelo fígado. A vesícula é capaz de armazenar toda a bile produzida durante 12
21
horas pelas células hepáticas e levada até ela pelo canal cístico. Nesse reservatório, a bile
perde parte da água que contém e fica concentrada. Quando os alimentos, especialmente os
gordurosos, passam pelo duodeno (primeira porção do intestino delgado), quimioreceptores
são estimulados, provocando a formação do hormônio colecistoquinina. Esse hormônio
promove a contração da vesícula biliar. Ao contrair-se, ela lança a bile sobre o quimo
(comida misturada com suco gástrico) que está passando pelo duodeno.
As chamadas pedras, ou cálculos, da vesícula, são formadas pela cristalização de
substâncias que compõem a bile, como colesterol e bilirrubina. As pedras freqüentemente
obstruem a passagem da bile para o duodeno, causando fortes dores e interferindo na
absorção das gorduras.
Quando isso acontece, a remoção da vesícula (colecistectomia) costuma ser o procedimento
mais indicado. A retirada da pedras por raio laser tem um caráter meramente paliativo, pois
não impedem a formação de outras.
Viver sem a vesícula biliar é perfeitamente possível, pois a bile, nesse caso, passa a fluir
diretamente do fígado para o intestino delgado. Só que o tempo de digestão, principalmente
dos alimentos mais gordurosos, tende a aumentar. A bile vinda diretamente do fígado não
está na concentração ideal, nem é liberada nos momentos e em quantidades certas. Por isso,
a digestão de certos alimentos tende a se tornar mais difícil e lenta.
Enzimas hepáticas
Como interpretar enzimas hepáticas alteradas?
Enzimas hepáticas alteradas são um problema freqüente na prática clínica causando,
muitas vezes, apreensão ao médico e ao paciente. O achado dessas anormalidades demanda
a realização de outros testes, pois o aumento de enzimas dificilmente sugere um diagnóstico
específico. As enzimas mais freqüentemente utilizadas na prática clínica são as
aminostransferases (AST e ALT), a fosfatase alcalina e a gama-GT . Apesar de não serem
enzimas, as bilirrubinas e suas frações são testes úteis nesse conjunto, pois fornecem
informações importantes.
22
A determinação desses parâmetros permite classificar o quadro do paciente em
colestático (aumento predominante de fosfatase alcalina, gama-GT e bilirrubinas) ou
hepatocelular (aumento predominante de aminotranferases), o que direciona o raciocínio
para as etiologias mais prevalentes dentro de cada grupo sindrômico.
Esse conjunto de exames permite detectar a presença de doença hepática, fazer
diagnóstico diferencial entre as diversas síndromes possíveis e avaliar a extensão do dano
hepático e a resposta ao tratamento.
Qual o significado das alterações das aminotransferases ( ALT e AST )?
A AST está presente no hepatócito, na musculatura estriada (coração e músculos
esqueléticos) e em menor concentração, em outros órgãos como rins, cérebro, pâncreas e
em pequena quantidade na musculatura estriada tendo, portanto, maior especificidade para
lesão hepática.o
A ALT apresenta distribuição mais restrita, estando presente no hepatócito e em
pequena quantidade na musculatura estriada tendo, portanto, maior especificidade para
lesão hepática.
Um aumento predominante de ambas leva ao diagnóstico de lesão hepatocelular,
que pode ser aguda (hepatites virais, induzida por drogas ou auto-imune, ou doença
hepática isquêmica) ou crônica (lesão induzida por etanol, doença hepática gordurosa,
hepatite crônica viral, auto-imune ou induzida por drogas, doença de Wilson,
hemocromatose ou deficiência de alfa 1-antitripsina). Obstrução ao fluxo biliar pode
interferir com a excreção dessas enzimas, não sendo raro o achado de AST e ALT
significativamente aumentadas na vigência de coledocolitíase.
23
Qual o significado de alterações da fosfatase alcalina e gama-GT?
A fosfatase alcalina está presente predominantemente no fígado (tanto nos ductos
biliares como próxima à membrana biliar dos hepatócitos), mas quantidades significativas
da enzima são também encontradas nos ossos, no intestino delgado e na placenta. Assim,
frente a um aumento isolado dessa enzima, convém afastar a possibilidade de causas
fisiológicas de aumento, como gestação (especialmente no terceiro trimestre), adolescência
e menopausa (que causam aumentos às custas da fração óssea). A coleta com tempo de
jejum adequado também é importante para se afastar aumentos às custas da fração óssea).
A coleta com tempo de jejum adequado também é importante para se afastar aumentos às
custas da fração intestinal da enzima.
A gama-GT está presente no fígado (tanto em epitélio biliar quanto em hepatócitos)
e em outros órgãos, como pâncreas e rins. Apesar de ser um marcador bastante sensível de
doença hepatobiliar, é pouco específica, estando aumentada em outras doenças, como o
diabetes mellitus e a insuficiência renal. Além disto, alguns medicamentos atuam como
indutores, especialmente os barbitúricos, a difenil-hidantoína e os anti-depressivos
tricíclicos, além do etanol.
O aumento predominante de ambas as enzimas sugere a presença de doença
colestática, como obstrução biliar, cirrose biliar primária, colangite esclerosante primária,
colestase induzida por drogas e doenças infiltrativas do fígado (amiloidose ou neoplasias).
O aumento isolado e persistente da fosfatase alcalina, excluídas eventuais causas
fisiológicas, pode ser esclarecido com o auxílio da determinação das isoenzimas,
direcionando-se a investigação para o órgão causador do aumento.
24
Como interpretar elevações das bilirrubinas?
As bilirrubinas provêm da degradação das hemeproteínas, sobretudo hemoglobina.
A bilirrubina indireta (não conjugada) é conjugada ao ácido glucurônico (Síndrome de
Gilbert, Criggler-najar) são causas de aumento da bilirrubina indireta (BI). Aumentos de
bilirrubina direta (BD) são evidenciados na presença de obstrução biliar e doenças
hepatocelulares agudas ou crônicas que comprometam a excreção de bilirrubina.
25