OTITE
A otite média aguda é uma infecção no ouvido médio
causada por um germe (bactéria). É muito comum
nas crianças. O ouvido é dividido em 3 partes:
externo, médio e interno. O ouvido médio é uma
cavidade com ar localizada entre o tímpano e o
ouvido interno. A tuba auditiva (trompa de
Eustáquio), um canal de comunicação entre ouvido
médio e nariz, tem a função de ventilação e limpeza.
1
2
Os principais sintomas são dor e diminuição da audição.
A dor costuma ser severa. Outros sintomas podem estar
presentes: febre, inquietude, perda de apetite e secreção
no ouvido se houver ruptura timpânica (perfuração do
ouvido); vômitos e diarréia podem ocorrer nas crianças
pequenas.
O diagnóstico é feito através da história e do exame
otológico com otoscópio (aparelho específico para
visualizar o ouvido) e/ou microscópio. Na otoscopia ou
microscopia o médico verifica a coloração (timpano
opaco e sem brilho) e situação da membrana timpânica,
que costuma estar vermelha e abaulada na otite média
aguda.
3
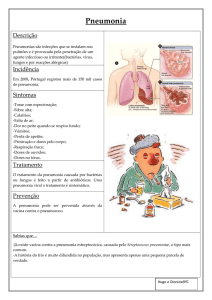
PNEUMONIA EM CRIANÇAS
A pneumonia aguda é habitualmente uma doença
infecciosa que afeta os pulmões, traduzida por uma
consolidação dos alvéolos pulmonares ou infiltração
do tecido intersticial por células inflamatórias.
As pneumonias que afetam as crianças normais, no
seu meio habitual, designadas pneumonias da
comunidade são aquelas aqui abordadas, uma vez
que
os
recém-nascidos,
as
crianças
imunodeprimidas, com doenças crônicas ou
internadas, constituem um grupo à parte, podendo
ser infectadas por microorganismos diferentes.
4
CAUSAS
Para além das causas infecciosas, existem outras
pneumonias provocadas, por exemplo, por aspiração de
alimentos
ou
corpos
estranhos,
reações
de
hipersensibilidade
ou
induzidas
por
drogas.
Os vírus respiratórios são os principais agentes
infecciosos (80 a 85%), sendo o vírus sincicial
respiratório (VSR), o influenza, o parainfluenza e o
adenovírus os mais vezes implicados.
O Mycoplasma pneumoniae e bactérias selecionadas,
com o pneumococo, o Staphilococos aureus e atualmente
menos freqüente o Haemophilus influenza tipo b são
outras causas comuns de pneumonia na criança.
5
Os quadros de bronquiolite predominam no 1º ano
de vida, enquanto a pneumonia viral tem a máxima
incidência entre os 2 e os 3 anos, reduzindo-se a
partir de então de uma forma progressiva.
Relativamente ao Mycoplasma, a maior incidência
ocorre em crianças em idade escolar, sendo
responsável por cerca de um terço das pneumonias
entre os 5 e os 9 anos e por aproximadamente 70%
das pneumonias entre os 9 e 15 anos.
6
DIAGNOSTICO
Na pneumonias virais, muitas vezes existem
familiares com sintomas respiratórios em casa e
durante alguns dias, a criança apresenta pingo no
nariz e tosse; entretanto surge febre, que não
costuma ser muito elevada e sinais de dificuldade
respiratória, mais ou menos intensos.
Taquipnéia acima de 60 rpm em menores de 2
meses; acima de 50 rpm entre 2 meses e 1 ano;
acima de 40rpm entre 2 e 4 anos. Tosse, dispnéia,
esforço, tiragem, batimento de asa de nariz.
Cianose; agitação e/ou prostração.
7
O
quadro de pneumonia bacteriana é
habitualmente mais súbito e exuberante, com
febre
elevada,
tosse
e
dificuldade
respiratória,
continuando
a
ser
o
pneumococo o agente mais freqüente.
O diagnóstico é feito pela clínica, com
particular importância para a auscultação
pulmonar, por radiografia pulmonar e por
análises de sangue.
8
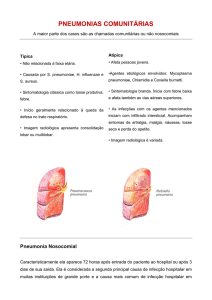
O RX de torax PA e perfil é o exame mais importante
para confirmação de pneumonia
Os casos graves são os de pneumonia hospitalar;
pneumonia de aspiração.
Complicações:
Pneumotórax, abcessos pulmonares, atelectasias.
Complicações pleurais empiema e pneumotórax
devem ser drenados em selo d’agua
Pequenos derrames podem
aspirações por agulha
ser
tratados
com
9
ASMA
A asma brônquica é uma doença pulmonar freqüente
e que está aumentando em todo o mundo.
Esta doença se caracteriza pela inflamação crônica
das vias aéreas, o que determina o seu
estreitamento, causando dificuldade respiratória.
Este estreitamento é reversível e pode ocorrer em
decorrência da exposição a diferentes fatores
desencadeantes ("gatilhos"). Esta obstrução à
passagem de ar pode ser revertida espontaneamente
ou com uso de medicações.
10
As pessoas asmáticas reagem demais e facilmente
ao contato com qualquer "gatilho" (estímulo).
Dentre estes, os mais comuns são:
Alterações climáticas, o contato com a poeira
doméstica, mofo, pólen, cheiros fortes, pêlos de
animais, gripes ou resfriados, fumaça, ingestão de
alguns alimentos ou medicamentos.
11
A mucosa brônquica, que é o revestimento interno
das vias aéreas, está constantemente inflamada por
causa da hiper-reatividade brônquica (sensibilidade
aumentada dos brônquios).
Nas crises de asma, esta hiper-reatividade brônquica
aumenta ainda mais e determina o estreitamento das
vias aéreas. Este fenômeno leva à tosse, chiado no
peito e falta de ar.
12
Cerca de um terço de todos os asmáticos possui um
familiar (pais, avós, irmãos ou filhos) com asma ou
com outra doença alérgica.
Alguns asmáticos têm como "gatilho" o exercício. Ao
se exercitarem, entram numa crise asmática com
tosse, chiado no peito (sibilância) ou encurtamento
da respiração.
13
TRATAMENTO
Broncodilatadores
Todo asmático deverá utilizar um broncodilatador. É
um medicamento, como o próprio nome diz, que
dilata os brônquios (vias aéreas) quando o asmático
está com falta de ar, chiado no peito ou crise de
tosse.
Antiinflamatórios
Os corticóides inalatórios são, atualmente, a melhor
conduta para combater a inflamação, sendo
utilizados
em
quase
todos
os
asmáticos(BECLOMETASONA,
BUDESONIDA,
FLUNISOLIDA). Só não são usados pelos pacientes
com asma leve intermitente (que têm sintomas
esporádicos).
14
Tanto
os
broncodilatadores
quanto
os
antiinflamatórios podem ser usados de várias
formas:
por nebulização,
nebulímetro ("spray" ou "bombinha"),
comprimido,
xarope
15
CRIANÇA
TRAQUEOSTOMIZADA
16
POR QUE FAZER?
A razão mais comum para a realização de uma traqueostomia é a
obstrução das vias aéreas superiores, o que não permite a chegada
do ar oxigenado aos pulmões. É uma maneira de restabelecer a
passagem do ar e permitir uma respiração próxima da normal.
A incisão é feita sobre a segunda, a terceira e a quarta cartilagens
da traquéia. Logo a seguir, uma cânula de traqueostomia, com o
diâmetro correto e munida do respectivo mandril, é introduzida com
cuidado, observando-se sua curvatura. Após a retirada do mandril o
paciente é ventilado com bolsa de ressuscitação (Ambu). Então,
com o posicionamento correto confirmado, o tubo é fixado.
17
ASPIRAÇÃO DE TRAQUEOSTOMIA
SINAIS DE NECESSIDADE DE ASPIRAÇÃO
tosse freqüente e formação de bolhas de secreção no
orifício da cânula traqueal;
ansiedade, cansaço ou choro demasiados;
sinais de respiração desconfortável, com esforço
batimento de asa de nariz, tiragens, intercostal ou
diafragmática;
boca, lábios e ponta dos dedos pálidos, azuis ou roxos
(palidez/cianose);
dificuldade para comer (inapetência);
dificuldade para tossir e/ou eliminar secreções.
18
TROCA DA FIXAÇÃO
É importante manter a área em volta do orifício limpa
para prevenir infecções. Então, deve-se trocar a fixação
todos os dias ou sempre que estiver molhada ou suja.
Durante a troca da fixação, uma pessoa deve segurar o
tubo no lugar enquanto outra remove a fixação antiga e
coloca uma nova.
NUNCA amarre a fixação da traqueostomia com um
nó. A fixação deve ser amarrada com um laço, o que
facilitará a sua retirada.
19
20
Você
saberá se a fixação foi bem
colocada se couber exatamente o seu
dedo indicador entre a fixação e o
pescoço.
21
DRENO DE TÓRAX
INSERÇÃO DO DRENO
INSTALAÇÃO DO SISTEMA
(ASPIRAÇÃO CONTINUA)
TROCA DO COLETOR DE DRENAGEM
RETIRADA DO DRENO
DE
DRENAGEM
22

![[159] 65. BROnQUITE AGUdA 66. PnEUMOnIA cOMUnITÁRIA nO](http://s1.studylibpt.com/store/data/005889019_1-5f1e317583c896c73e7e648b6bfd1d7b-300x300.png)