“Human immunodeficiency virus”
HIV
Foto: http://www.medicinenet.com/
Como tudo começou?
HIV-1- origem: chimpanzé (Pan troglodytes)
HIV-2-
Pan troglodytes
"sooty mangabey” (Cercocebus atys)
Cercocebus atys
Retrovírus humanos
HIV 1 e 2: AIDS
HTLV-1: leucemias / linfomas de células T
paraparesia espástica tropical (TSP)
ou
mielopatia associada ao HTLV (HAM)
HTLV-2: patologia ?
- RNA diplóide, fita simples, positiva
- transcriptase reversa
HIV
- dois tipos: HIV-1 e HIV-2
- HIV-1: mais freqüente
- HIV-2 mais freqüente na África
(40% homologia com HIV-1)
HIV- o vírion
gp160
gp120
gp41
p17
p24
Bicamada
Lipídica
Capsídeo
RNA
Transcriptase
Reversa
p9, p7
Genomas de HIV-1 e HIV-2
Genoma do HIV-1
– Gag (group antigen). O gene gag sintetiza o capsídeo viral em forma de cone
(p24, ou CA), a proteína do núcleocapsídeo (p17, NC) e um proteína da matriz
(MA).
– Pol (polimerase). O gene pol codifica as proteínas enzimaticamente ativas do
vírus. A mais importante é a chamada transcriptase reversa(RT), integrase (IN)
pol-codificadora e a protease (PR). Essa enzima cliva o gag e as proteínas
derivadas de gag e pol em pedaços funcionais.
– env. (envelope). Codifica gp120 e a proteína transmembrana gp41.
– Tat (transativadora). Um porção da estrutura do RNA do HIV é uma estrutura
como um grampo de cabelo que inicialmente impede que a transcrição completa
ocorra. Parte do RNA é transcrita (ie. antes do grampo) e codifica a proteína tat. A
tat liga-se à CdK9/CycT e a fosforila, ajudando a alterar sua forma e a eliminar o
efeito do grampo. Isso por si só aumenta a taxa de transcrição, fornecendo um ciclo
de retroalimentação positiva. Isto permite que o HIV tenha uma resposta explosiva,
uma vez que uma grande quantidade de tat é produzida.
– rev. A rev suprime proteínas regulatórias e estimula a produçáo de proteínas virais.
Permite que fragmentos do mRNA do HIV que contém um elemento responsivo à
rev (RRE) sejam exportados sem serem clivados, do núcleo ao citoplasma. Na
ausência da rev, a maquinaria de splicing do RNA no núcleo rapidamente cliva o
RNA. Na presença da rev, o RNA é exportado do núcleo antes de ser clivado, num
mecanismo de retroalimentação positiva. RNA clivado codifica proteinas
regulaórias, como tat e nef; RNA integral codifica proteinas virais, como envelope
e capsídeo.
– Fonte: http://www.mcld.co.uk/hiv/
Genes do HIV
•
•
"vif" ("virion infectivity factor“) => aumenta a infectividade do vírion.
Vif é encontrada dentro de células infectadas – interfere com a proteína
celular chamada APOBEC3G. Vif se liga a APOBEC3G e estimula a célula a
degradá-la.
•
•
Massa de vif 23 kD
APOBEC: Apoliprotein B mRNA-editing enzyme-catalytic polypeptide-like
3G
nef ("negative replication factor“) codifica uma proteína que permanece no
citopolasme e retarda a replicação do HIV. Provavelmente o faz por modificar
proteínas reguladoras da transcrição.
•
•
Massa de nef 27 kD
Genes do HIV
•
•
•
•
•
•
•
Vpr: ("Viral protein R“) acelera a produção de proteinas do HIV.
Também facilita a localização nuclear do complexo pre-integração - um aglomerado
de RNA viral, transcriptase reversa e integrase que deve ser formado para que o
genoma do HIV possa ser integradoi. Vpr carrega “sinais de localização nuclear”
(sequencias de prote[inas que são reconhecidas pela célula e que indicam que deve ser
transportada para oi núcleo), semelhante à proteína celular chamada importin-beta.
Parace haver participação da Vpr na obstrução do ciclo de replicação celular normal.
Células em "G2“ são mais aptas à replicação do HIV.
More information:
Massa devpr : 15 kD
Há 100 copies desta proteína em cada vírion.
A proteína celular cyclophilin A é importante para a produçãop de Vpr.
Genes do HIV
• Vpu ("Viral protein U“) participa na montagem de novos vírions e
brotamento.
• Vpu também aumenta a degradação de proteínas CD4 diminuindo a
chance de superinfecção.
• Secundariamente, a vpu atrasa o efeito citopático, mantendo-a viva por
mais tempo e produzindo mais vírions. Sem o gene vpu gene, HIV
mata a célula mais rápido!
• Fonte: http://www.mcld.co.uk/hiv/?q=vpu
HIV
-
Afinidade por receptores CD4
Linfócitos T auxiliares (Th)
Macrófagos/monócitos
Co-receptores importantes
(CCR5, CXCR4)
Adsorção - HIV
• Adsorção via CCR5 e CD4 permite que o vírus penetre em macrófagos
e células T (“M-tropismo”);
• Adsorção via CXCR4 e CD4 permite que o vírus penetre somente
células T (“T-tropismo”).
Multiplicação do HIV
RNA
HIV
TRANSCRIPTASE REVERSA
RNA
DNA
INTEGRASE
Núcleo
Cellular
DNA
Genoma
mRNA
TRANSCRIÇÃO
PROTEÍNAS
DO
CAPSÍDEO
Novo
HIV
TRANSMISSÃO
MECANISMO DE INFECÇÃO
SÊMEN
SANGUE
SANGUE
SANGUE
HIV - transmissão
- sangue
- sêmen
Pequenas quantidades de vírus:
insuficientes
para transmitir a infecção
HIV - suscetibilidade
portadores de alelos recessivos para os co-receptores
CCR5, CXCR4 => refratários
(proteínas de adesão intercelular)
HIV – infecções crônicas
• Infecções crônicas assintomáticas:
3 a 20 anos, dependendo do indivíduo (Levi, 2009)
• Carga viral decresce de muitos milhões para 11-50 mil
cópias RNA/mL na fase crônica
HIV: Definição das populações de “controladores”
mais frequentes
(Poropatich & Sullivan 2011)
EC
LTNP
Quant. de céls
T CD4+
≥ 500
≥ 500
Carga viral
(cópias/mL)
≤ 50
≤ 10 000
Terapia antiretroviral
Não
Não
Anos sem AIDS
Meses- anos
≥ 7-20
HIV - exemplos de alto risco
- pessoas com contato sexual com contaminados
- usuários de drogas injetáveis
- crianças de mães infectadas
- trabalhadores da área da saúde
- laboratoristas (contato com sangue)
- hemofílicos
- transfusionados
- pacientes de transplantes
Fonte: Dráuzio Varela
AIDS no Brasil
HIV - PATOGENIA
- infecção de céls T CD4 + e macrófagos
- infecção disseminada
- resposta imune específica: imunidade humoral
imunidade celular
- destruição da maior parte dos vírus
- alguns persistem
- destruição gradual de células T CD4+
- desorganização da resposta imune
HISTÓRIA NATURAL DA INFECÇÃO POR HIV
HIV - infecção primária
- doença ~ resfriado, coincidindo com soroconversão
2 a 4 semanas após exposição
- febre, suores noturnos, dor de garganta, linfadenopatia,
diarréia
- auto-limitante
Fase assintomática: variável (2 a 10 anos)
http://bvsms.saude.gov.br/bvs/publicacoes/recomendacao_terapia.pdf
Patogenia – HIV
• Carga viral na fase aguda: muitos milhões
de cópias de RNA/mL sangue
• Progressores rápidos: tipicamente
desenvolvem AIDS em 3-5 anos
HIV- não progressores
•
•
•
•
•
•
Não progressores de longo termo, ou “Long-term non-progressors” (LTNPs):
Também chamados “controladores virêmicos”
Mantém entre 5 a 15 mil cópias de RNA/mL, sendo a maioria com < 10 mil cópias;
alguns: 50 a 2000 cópias/mL
Alguns LTNPs e mantém-se sem carga viral detectável passados 1-2 anos da infecção
(Madec et al, 2005; Okulicz et al. 2009)
Alguns chamados “controladores de elite” ( CEs), ou “supressores de elite”, tem níveis
de RNA indetectáveis ( <50 cópias/mL) por meses ou anos, sem terapia- estimados em
cerca de 0,55% dos infectados (em 4586 pacientes acompanhados desde 1986).
Nestes 4586, 3,32% se mantiveram LTNPs por 7 anos;
2, 04% se mantiveram LTNPs por 10 anos (Okulicz et al. 2009);
•
•
•
•
•
- Nunca receberam terapia anti HIV;
- Infectados com HIV por até 20-25 anos;
- Representam 2 a 5% de todos os HIV-infectados
- Durante o curso da infecção, os LTNPs mantém baixos
níveis de viremia e T CD4+ elevados ( > 500 µL)
LTNPs e HIV
• A maioria dos ECs e LTNPs tem TCD4+ normais
• Alguns podem progredir para imunodeficiência por depleção de
TCD4+
• No estudo CASCADE (“Concerted Action on Seroconversion to
AIDS and Death in Europe”): 7% progrediram para AIDS
(Madec et al. 2005)
Controladores de Elite (ECs) - HIV
•
•
•
•
Em uma coorte de 30 ECs:
infectados por > 16 anos
com carga viral muito baixa (<75 cópias/mL),
Tinham < 350 céls. T CD4+ µL e AIDS.
HIV: “progressores lentos”
• Progressores lentos , ou “slow progressors”
( SPs):
• - tem níveis de T CD4+ < 500 céls/µL
• - tem cargas virais mais elevadas do que os
LTNPs;
HIV: Definição das populações de “controladores”
mais frequentes
(Poropatich & Sullivan 2011)
EC
LTNP
Quant. de céls
T CD4+
≥ 500
≥ 500
Carga viral
(cópias/mL)
≤ 50
≤ 10 000
Terapia antiretroviral
Não
Não
Anos sem AIDS
Meses- anos
≥ 7-20
AIDS
1) doença constitucional: febre, diarréia, perda de peso,
exantemas
2) doença neurológica: demência, mielopatia, neuropatia
periférica
3) Imunodeficiência (suscetibilidade aumentada a
infecções oportunísticas)
4) tumores raros (KS, leucoplaquia oral, linfomas)
HIV- INFECÇÕES OPORTUNÍSTICAS COMUNS
-
Pneumocistis carinii
Criptosporidiose crônica
Toxoplasmose
Candidíase
Criptococose
Tuberculose e outras micobacterioses
Citomegalovírus (CMV)
Herpes simples (HSV1 ; HSV2)
Vírus Epstein Barr (EBV)
Sarcoma de Kaposi (KS)
Leucoencefalopatia Multifocal progressiva (poliomavírus)
HIV e Tuberculose
Fonte: Recomendações para terapia anti-retroviral em adultos e adolescentes infectados pelo HIV - 2007/2008
- Documento preliminar4:
http://bvsms.saude.gov.br/bvs/publicacoes/recomendacao_terapia.pdf
HIV – diversidade genética
Tipo-grupo - subtipo- cepa- quasispécie
Infecção dupla/múltipla e recombinação=> formação de híbridos
O que direciona a evolução viral é a resposta do hospedeiro!
EPIDEMIOLOGIA
GRUPOS, SUBTIPOS e RECOMBINANTES DE HIV
HIV- três grupos:
Main (principal) (M)
Outlier (O)
New
(N)
Grupo M: vários subtipos: A a L
e formas recombinantes circulantes (RCF)
TIPO
HIV-1
HIV-2
GRUPO
SUBTIPO
M
A,B,C,D,E,F
G,H,I,J,K,L
(maior)
O
(outlier)
N
(no M, no O)
RECOMBINANTES
A,B,C,D,E,F
B/F, A/G, A/E, A/C,
A/G/J
Distribuição geográfica do HIV
(Subtipos e Recombinantes)
B,A,C,D,G
A,C,D,F
A,D,E,O
HIV-2
B,D
,C,D
B/F,B/D
A
CRF12-BF
25 milhões de mortos desde 1981.
Em 2007, estimava-se que viviam com o HIV entre 30,6 e 36,1 milhões de
pessoas. Morte ~ 2,1 milhões sendo 330 000 crianças; e que tenham ocorrido 2,5
milhões de novas infeções.81
A África subsaariana é de longe a região mais afetada, 21,6 a 27,4 milhões de
pessoas infectadas. Destes 2 milhões =>crianças com <15 anos.
Mais de 64% de todas as pessoas portadoras de HIV vivem na África
subsaariana, assim como mais de 75% de todas as mulheres portadoras do vírus.
Em 2005 havia na região entre 10,6 e 13,6 milhões de órfãos em consequência da
SIDA.3
A África do Sul tem o maior número de casos de VIH no mundo, seguida
pela Nigéria.
Nos 35 países com a maior prevalência de VIH, a expectativa média de vida é de
48,3 anos, ou <6,5 anos do que seria esperado.83
A introdução da HAART (coquetel) reduziu de forma substancial a mortalidade
relacionada com o HIV nas áreas onde exista o acesso generalizado a cuidados de
saúde.
No entanto, à medida que aumentou a esperança de vida de portadores de VIH
em países desenvolvidos, aumentaram também a probabilidade de disseminação
da doença e, de forma substancial, o número de portadores vivos.84
Fonte: http://pt.wikipedia.org/wiki/V%C3%ADrus_da_imunodefici%C3%AAncia_humana
Prevalência estimada de HIV em jovens adultos (25-49 anos)
Municipios que reportaram pelo menos um caso de AIDS, por ano de
diagnóstico. Brasil, 1980 to 2009
1980 - 1994
2000 - 2004
1995 - 1999
2005 - 2009
Distribuição percentual de casos de AIDS cases entre homens com 13 anos ou mais, por categoria de
exposição e por ano. Brasil, 1991 a 2008
AIDS no Brasil – resumo
• Epidemia concentrada: anos 80 => principalmente os usuários de
drogas injetáveis, gays e outros HSH, transfusionados e receptores de
produtos derivados de sangue
• Anos 80 e início dos 90 => transmissão heterossexual => principal via
de transmissão do HIV
• Esta vem apresentando maior tendência de crescimento em anos
recentes, com participação das mulheres na dinâmica da epidemia.
• Além disso:
• Nos últimos anos => interiorização e pauperização da epidemia =>
Passou dos estratos sociais de maior escolaridade para os menos
escolarizados.
Fonte:
http://www.aids.gov.br/data/Pages/LUMISD3352823PTBRIE.htm
Testes específicos para
detecção de infecção por HIV
-
Detecção de antígeno p24
Isolamento viral
Detecção de genoma viral ou DNA pró-viral
Detecção de anticorpos
Diagnóstico de HIV
- Se a dose infectante é baixa ( p.ex. infecção c/
agulha o processo pode ser muito retardado
- Antigenemia p24 e viremia seguida de
anticorpos IgM => doença aguda
- Usar teste de captura de antígeno p24 (ELISA)
este contém anticorpos anti-p24 na fase sólida =>
30% sensibilidade
Diagnóstico de HIV
- Isolamento viral pode ser realizado a partir de orgãos
e de linfócitos periféricos
- Utiliza-se co-cultivo de linfócitos do paciente com
linfócitos não infectados na presença de IL-2
-
A replicação viral pode ser detectada por ensaios
em busca de transcriptase reversa
- Isolamento somente em laboratórios com condições
de segurança adequadas
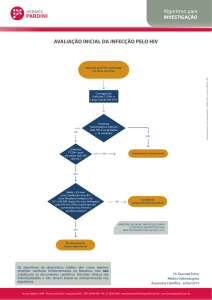
HIV - Diagnóstico: Detecção de anticorpos
Soro/ plasma
ELISA
IFI
SORONEUTRALIZAÇÃO
Positivo
Negativo
repete
se suspeito:
positivo
repetir mais adiante e fazer
detecção de vírus (PCR, etc)
testes complementares:
western blot, IFI, RIP
fazer testes complementares
HIV - Diagnóstico: Detecção de vírus
Células mononucleares periféricas
p24
Positivo
PCR
Detecção de
vírus intracelular:
IF, IPX
Hibridização
PCR
carga viral
Cultivo
Sobrenadante
Ensaio para Transcriptase
reversa
ou detecção de Ag p24
Positivo:
lisado de células=>
imunoblot (com soro
anti-HIV-1, anti HIV-2)
Western Blot
•
SDS-PAGE (PolyAcrylamide Gel Electrophoresis)
Aula 3 - Técnicas
Diagnóstico Virologia -
57
Western Blot
•
Blotting
Aula 3 - Técnicas
Diagnóstico Virologia -
58
Western Blot
•
Detecção
1. Bloqueio da
membrana
2. Ac primário
3. Ac secundário
conjugado
4. Detecção
Aula 3 - Técnicas
Diagnóstico Virologia Parte I
59
Western Blot
•
Aplicação
Aula 3 - Técnicas
Diagnóstico Virologia -
60
Testes não-específicos – HIV
- Contagem total de linfócitos e leucócitos
usualmente abaixo de 2000/mL
- Céls. T CD4+ menos de 350/mL
- Trombocitopenia
- Níveis de IgA e IgG elevados
HIV: Diagnóstico em crianças
- até 18-24 meses: anticorpos maternos
- testes para anticorpos: falsos positivos
- testar para p24 ou PCR
Vikia HIV
O Vikia HIV 1/2 => teste rápido imunocromatográfico (ICT ou Fluxo Lateral)
para a detecção qualitativa de anticorpos anti-HIV 1 e anti – HIV 2, no soro
humano, plasma ou sangue total.
> Amostras: Sangue Total, Soro ou Plasma.
> Resultados em menos de 30 minutos.
> Controle interno incluído por teste.
> Apresentação: Kit com 25 testes.
Testes imunocromatográficos – ex.: teste oral HIV
http://www.aids.gov.br/sites/default/files/anexos/page/2012/50768/manual_hiv_utilizacao_de_testes_rapidos_miolo_pd_7394f.pdf
Sarcoma de Kaposi
- É um tumor de células endoteliais
- antigamente prevalente em homens judeus
africanos e mediterrâneos
- frequente em homossexuais masculinos aidéticos
- pacientes apresentam uma forma muito agressiva
- associado ao herpesvírus humano 8 (HHV-8; KSHV)
KS
Sarcoma de Kaposi
HIV- CONTROLE
Medidas comportamentais:
-
educação sexual
contato com infectados
toxicômanos
bancos de sangue e hemoderivados
manuseio de sangue
Influência do tamanho do espaço morto na seringa e transmissão de HIV
Zule W. et al. 2012 (www.co-hivandaids.com)
Tratamento - HIV
HIV positivo: monitorar a carga viral antes de tratar.
- Monitorar o nível de linfócitos T CD4.
- Se CD4 baixar de 350 iniciar o tratamento
- O objetivo do tratamento é reduzir o nível de HIV no paciente
Carga viral
- Estima o número de cópias do genoma viral circulando no
paciente
- Expresso em número de cópias do RNA de HIV/mL.
- Há vários métodos; Presentemente os testes de real time
PCR, também chamados PCR quantitativa (qPCR)
- Os testes são capazes de detectar até ~50 cópias/mL ou
menos
- Abaixo disso – é considerado negativo ou não detectável.
Inibidores de transcriptase reversa nucleosídicos
(ITRN)
AZT (zidovudine, Retrovir),
ddI (didanosine, Videx),
3TC (lamivudine, Epivir),
d4T (stavudine, Zerit),
Abacavir (Ziagen),
FTC (emtricitabine, Emtriva)
Tenofovir (Viread).
AZT e 3TC combinados em uma pílula = Combivir
AZT + 3TC + abacavir em uma única pílula= Trizivir.
AZT + abacavir = Kivexa.
FTC(emtricitabine) + tenofovir = Truvada.
FTC + tenofovir + um ITRNN chamado efavirenz (Sustiva) = Atripla
Inibidores de transcriptase reversa
não-nucleosídicos (ITRNN)
Efavirenz (Sustiva)
Etravirine (Intelence)
Nevirapine (Viramune).
Inibidores de Protease (IP)
atazanavir (Reyataz),
darunavir (Prezista),
fosamprenavir (Telzir),
indinavir (Crixivan),
lopinavir/ritonavir (Kaletra),
nelfinavir (Viracept),
ritonavir (Norvir)
saquinavir (Invirase)
tipranavir (Aptivus).
Todos estes tem ação potenciada pelo Ritonavir (IP/r), à exceção de Nelfinavir. Como tal
devem sempre ser associados a este (IP/r = inibidor de protease + ritonavir).
Inibidores de fusão, adsorção e integrase
Todos correntemente reservados para pacientes que já tomaram
múltiplos anti-retrovirais:
Um só inibidor de fusão: T20 (enfuvirtide, Fuzeon). É o único que
precisa ser injetável.
Maraviroc (Celcentri) é um inibidor de CCR5, bloqueando a adsorção
do vírus à célula.
Vicriviroc é outro inibidor de CCR5 (em avaliação).
Raltegravir (Isentress) é um inibidor de integrase.
Truvada
TRUVADA é uma combinação de
EMTRIVA e VIREAD
(emtricitabine & tenofovir), ambos análogos nucleosídicos inibidores
da transcriptase reversa do HIV-1.
TRUVADA é indicado em combinação com outros anti-retrovirais em
adultos ou crianças com idade maior ou igual a 12 anos.
TRUVADA é indicado em combinação com práticas sexuais mais
seguras para profilaxia pré-exposição (PPrE) para reduzir o risco de
HIV-1 sexualmente adquirido em adultos em grupos de comportamento
de alto risco. Recentemente liberado pelo FDA para esse uso; porém,
ainda não liberado para tal finalidade no Brasil.
Terapia HIV
Primeira escolha de ITRN inicial: associação AZT/3TC
ITRNN, o efavirenz (EFZ) -primeira escolha. Apresenta elevada potência de supressão
viral, comprovada eficácia em longo prazo e ao menor risco de efeitos adversos sérios.
Em gestantes, primeira escolha: nevirapina (NVP).
IP: sempre associados ao ritonavir!
Transmissão materno-infantil do HIV
Gestantes portadoras: iniciar tratamento a partir da 14ª semana
com terapia Antiretroviral (ARV) tripla
HIV e vacinas - desafios
HIV integra-se
no genoma
celular rapidamente
OOHIV
integra-se
no genoma
celular rapidamente
O HIV infecta e destrói células-chave da resposta imune
As amostras de HIV isoladas são hiper-variáveis
A resposta imune natural do hospedeiro
não elimina a infecção
Os antígenos necessários para induzir uma
resposta protetora ainda são desconhecidos
Testes de eficácia de vacinas são longos e complexos
Fonte: Anatoli
Kamali
MRC/UVRI Uganda Research Unit on AIDS
O desafio dos anticorpos neutralizantes
Tipicamente, as vacinas não produzem anticorpos do tipo desejado, ou seja,
anticorpos amplamente neutralizantes.
Alguns indivíduos infectados naturalmente desenvolvem estes anticorpos
Anticorpos amplamente
neutralizantes
podem ser
o caminho adequado
em busca de uma vacina
A maioria das vacinas induz
anticorpos neutralizantes
No entanto, não induzem anticorpos
amplamente neutralizantes, isto é,
capazes de neutralizar diferentes
amostras do vírus
Existem anticorpos
amplamente neutralizantes
em alguns humanos
Entretanto, nenhuma vacina até
o presente induz anticorpos
amplamente neutralizantes
HTLV (Human T cell Leukemia Virus)
Leucemia/linfoma de células T
ou Adult T cell leukemia (ATL)
- tumor agressivo de células CD4
- genoma viral integrado nas céls. Tumorais
- infiltram-se no cérebro e pele
- longo período de incubação
- < 1% dos soropositivos desenvolvem o tumor
Paraparesia espástica tropical (TSP)
ou
Mielopatia associada ao HTLV (HAM)
- mielopatia crônica
HTLV 1
paresia espástica (membros inferiores)
entre 4a e 5a década
20-30 anos pós-infecção
> mulheres
risco em portadores (HTLV +): 0,18 a 0,26%
Testes imunocromatográficos – ex.: teste oral HIV
Análogos de nucleosídeos
• Muitas drogas antivirais são nucleosídeos
sintéticos que interferem de alguma maneira
com a síntese de DNA ou RNA
• Exemplos:
–
–
–
–
–
Ribavirina
Aciclovir
Cidofovir
Famciclovir
Idoxuridina
- Ganciclovir
- Trifluridina
- Didanosina (ddl)
- Lamivudina (3TC)
- Zidovudina (AZT)
96
Antivirais nucleosídicos
97
Inibidores enzimáticos
• São aqueles que interferem com os processos de
replicação viral, mas não são análogos de
nucleosídeos
• Podem inativar as enzimas virais por ligarem-se
diretamente a elas ou por serem inibidores da
protease
• Exemplos:
– Fosfato de oseltamivir
- Efavirenz
– Foscarnet
- Indinavir
– Nevirapina
- Ritonavir
– Delavirdine
- Saquinavir
98
Nucleosídeos inibidores da
transcriptase reversa
• Drogas utilizadas contra retrovirus (HIV)
• Uso prolonga e melhora a qualidade de vida
• Não cura a infecção
• Zidovudine (AZT), Abacavir (ABC)
• Lamivudine (3TC), Didanosine (ddl)
• Zalcitabine (ddC), Stavudine (d4T)
99
Azidotimidina (AZT)
O
CH3
HN
O
O
HOCH2
H
N
H
H
N N N
H
H
93
Azidotimidina (AZT)
Fonte: http://www.intechopen.com/source/html/45649/media/image2.png
10
Azidotimidina (AZT)
• Inibe a transcriptase reversa
• Previne a infecção de novas células pelo HIV
• Resistencia: mutação pontual que altera a
transcriptase reversa
• Cinética: Biodisponibilidade: 60 a 80%
– Meia-vida: 1 hora / intracelular: 3 horas
102
Azidotimidina (AZT)
• Efeitos colaterais:
– Anemia, náusea, vomito, dor abdominal
• Interação: paracetamol (inibe o metabolismo
de AZT)
• Uso: HIV em combinação com Lamivudine
(3TC) e NVP
103
Duovir-N
• Composto contendo:
Lamivudine: 150 mg
Zidovudine: 300 mg
Nevirapine: 200 mg
Fonte: http://www.dropshipmd.com/wp-images/hiv/duovir-n/duovir-n_tablets.jpg
104
Inibidores não-nucleosídicos da
transcriptase reversa
• Nevirapine
(NVP),
Delavirdine (DLV)
Efavirenz
(EFZ),
• Inibem diretamente a transcriptase reversa
sem fosforilação intracelular
• Se liga próximo a sitio catalítico e causa
desnaturação
• Mais potente que AZT contra HIV-1, mas não
contra HIV-2
105
Não-nucleosideos inibidores da
transcriptase reversa
• Cinética:
• Administração oral
• Meia vida: 20 min no plasma
• Pode prevenir a transmissão de HIV da mãe
para o feto se administrado em ambos
• Efeito colateral: febre, dor de cabeça, letargia,
hepatite
106
Inibidores de protease
• Saquinavir (SQV), Nelfanir (NFV), Indinavir
(IDV), Ritonavir (RTV), Lopinavir e Aprenavir
(AMP)
• Se ligam a poliproteina e impedem a
clivagem em proteínas funcionais
• Administrado oralmente
• Saquivir: meia-vida de 12 horas
107
Terapia combinada contra o
HIV
• Objetivos:
alcançar eficácia máxima, minimizar a
toxicidade pela redução da dosagem individual da
droga e diminuir as chances de desenvolvimento de
resistência.
• Combinação usual:
1 inibidor de protease + 2 inibidores de transcriptase
reversa
Drogas liberadas para o tratamento da AIDS
inibidores de transcriptase reversa
inibidores de protease
Análogos de nucleosídeos
Inibidores não análogos
de nucleosídeos
Amprenavir
Abacavir
Nevirapina
Indinavir
Didanosina (ddl)
Delavirdine (DLV)
Nelfinavir
Lamivudina (3TC)
Efavirenz
Ritonavir
Stavudina (d4T)
Zalcitabina (ddC)
Zidovudina (AZT)
Saquinavir
HAART
• Highly active antiretroviral therapy
Fonte: http://www.amfar.org/uploadedImages/_amfarorg/Articles/In_The_Lab/2013/HAART.jpg
110
HAART
• Highly active antiretroviral therapy
• Terapia antiretroviral agressiva com o
objetivo de suprimir a carga viral no plasma
• Combinação de várias drogas:
• 2 NRTIs + 1 NNRTI (Z+L+Efavirenz)
• 2 NRTIs + 1 ou 2 inibidor de protease
(Z+L+Lopinavir)
111
Terapia combinada contra HIV
2 drogas
3 drogas
AZT + ddl
AZT + ddC
AZT + DLV
AZT + 3TC
ddl + DLV
d4T + ddl
Ritonavir + 1 análogo de
nucleotídeo
Ritonavir + AZT
Indinavir + AZT
Norvir + AZT + 3TC
Indinavir + AZT + 3TC
Indinavir + AZT + ddI
11