Hormônios Gonadais
Gisela Cipullo Moreira
HIPÓFISE E SEU CONTROLE PELO HIPOTÁLAMO
TRH
GnRH
(Hormônio liberador do TSH)
(Hormônio liberador de gonadotrofinas)
CRH
PRH
(Hormônio liberador de ACTH)
(Hormônio liberador de prolactina)
GHRH
SOMATOSTATINA
(Hormônio liberador do GH)
(Hormônio inibidor do GH e TSH)
PIF
(fatores inibidores de prolactina)
DOPAMINA
HORMÔNIOS SECRETADOS PELA
ADENO-HIPÓFISE
Sintetiza e secreta basicamente 6 hormônios:
TSH- hormônio tireotrófico
LH- hormônio luteinizante
FSH- hormônio folículo estimulante
ACTH-hormônio adrenocorticotrófico
Prl- prolactina
GH- hormônio do crescimento
Hormônios Reprodutivos
Androgênio
(testosterona)
Estrógenos
Progesterona
Hormônio Foliculoestimulante- FSH
Função:
•Sexo feminino
Desencadeia crescimento dos folículos nos
ovários
Secreção de estrogênio pelos ovários
•Sexo Masculino
Desencadeia crescimento dos testículos
Hormônio Luteinizante
Função:
•Sexo feminino
Desencadeia rompimento folículo (ovulação)
Secreção de estrogênio e progesterona
•Sexo Masculino
Desencadeia secreção de testosterona pelos
testículos
Fórmulas Estruturais
Mecanismo de ação: Ativação Gênica
1-Combinação hormônio com receptores no citoplasma celular
2-Hormônio + receptor (no núcleo) = ativação gênica (aumento da
síntese de DNA e RNA)
•Ativação de genes – é o mecanismo como agem, geralmente, os
hormônios esteróides. Através deste mecanismo o hormônio, de
encontro à sua respectiva célula-alvo, penetra em seu interior e então
liga-se a um receptor específico. Ligado ao receptor o hormônio atinge
o núcleo da célula, onde genes específicos seriam então ativados.
Com a ativação de determinados genes, moléculas de RNA
mensageiro se deslocam para o citoplasma da célula e determinam a
síntese de determinadas proteínas. Estas proteínas, então aumentam
atividades específicas da célula.
Final da infância: surgimento de picos noturnos de LH
GnRH
GnRH
FSH e LH
LH e FSH
GnRH: hormônio liberador de gonadotrofinas, LHRH;
Gonadotrofinas: LH (hormônio luteinizante) e FSH (hormônio folículo-estimulante)
Primeira manifestação da PUBERDADE: amplificação dos
picos diurnos de LH
Ativação da secreção de GnRH hipotalâmico por perda da restrição
inibitória
GnRH
LH
FSH
PUBERDADE
GnRH
FSH e
LH
GnRH: hormônio liberador de gonadotrofinas, LHRH;
Gonadotrofinas: LH (hormônio luteinizante) e FSH (hormônio folículo-estimulante)
GnRH
LH e FSH
PUBERDADE: Ações das gonadotrofinas
GnRH
LH
Secreção de Testosterona
(10-17 anos)
FSH
Crescimento
testicular (9-14 anos)
Caracteres sexuais “secundários”:
crescimento linear; pelos axilares e púbicos, etc... surgimento da libido
Ciclos ovulatórios
(10-14 anos)
mas após surgimento dos caracteres sexuais 2ºs
Crescimento ovariano
secreção de Estradiol
(8-12 anos)
infância
Instalação da
puberdade
Influências inibitórias
Influências inibitórias
nn. GnRH
nn. GnRH
Influências excitatórias
Influências excitatórias
(Conn e Freeman, 2000)
Ovários
Secreção do Hormônio feminino (estrogênio)
Folículo ovariano após ovulação (secreta
progesterona)
Regulação pelos hormônios hipofisários (FSH e
LH)
Função:
Desenvolvimento dos caracteres secundários
femininos
preparação do útero para a gravidez
Estrogênios
Sintetizados e secretados pelos ovários
Gravidez→ secretados também pela
placenta
Sintetizados a partir do colesterol
Principal estrogênio: ß-estradiol
(existem pelo menos 6 tipos de
estrogênios)
Estrogênios: Funções
Desenvolvimento das características sexuais
secundárias femininas
Mamas: deposição de gordura, crescimento
Deposição de gorduras:responsáveis pela
deposição de gorduras nos tecidos
subcutâneos, nádegas e coxas
Esqueleto:promovem ↑atividade
osteoblástica,(puberdade=crescimento +
rápido)
Pele:Tornam a pele + vascularizada
Estrogênios- Utilização
Indicações: deficiência
estrogênica,contracepção, atrofia
urogenital,osteoporose,etc.
Efeitos colaterais á utilização:náuseas,
mastalgia, edema de mamas,
ginecomastia,edema periférico,irritação
Contra-indicações: neoplasias estrogêniodependentes,distúrbios tromboembólicos,
comprometimento hepático
Farmacocinética:
VO= boa absorção,metabolismo
hepático,excreção renal
Cérebro:
EST: Estimulam a libido
EST+PG: regulam a
secreção de GnRH,
regulando o ciclo
menstrual/ovariano.
Fígado e Coração:
EST: regulam a
produção de colesterol
e previne a formação de
placas nas artérias
coronarianas.
Ovários:
EST: estimulam a
maturação dos
ovários.
Vagina:
EST: estimulam a
maturação da vagina.
Altera a secreção vaginal
durante o ciclo menstrual.
Antes da ovulação,
aumenta a lubrificação
facilitando a cópula.
Mamas:
EST: estimulam o crescimento
e desenvolvimento na
puberdade e na gravidez para
futura produção de leite.
Útero:
EST: estimulam a maturação do
útero.
EST+PG: estimulam o crescimento
da mucosa uterina (endométrio)
durante o ciclo menstrual
preparando-a para a implantação de
um futuro embrião.
Ossos:
EST: estimulam o crescimento
ósseo na puberdade e auxiliam
na manutenção da fisiologia
óssea.
Menopausa: a falta de
estrógenos pode levar à
osteoporose.
Fases do Ciclo Menstrual
Indicações para o uso de hormônios sexuais
femininos
Infantilismo Sexual
Vaginite senil ou atrófica
Terapia de reposição hormonal
Inibição da lactação
Contracepção
Progesterona
Secretada pelo corpo lúteo em ♀não
grávidas
Gravidez:produzida pela placenta
Sintetizada a partir do colesterol
Progesterona- Funções
Útero:promove alterações secretoras no
endométrio,preparando o mesmo p/ implantação
do óvulo fertilizado
Trompas de Falópio:altera as secreções da
mucosa, importantes p/nutrição do óvulo
fertilizado
Mamas:desenvolvimento dos lóbulos e alvéolos,
tornando-as secretoras
Responsável pelo desenvolvimento da placenta
e inibição da contração uterina
Induz condições favoráveis para o crescimento e
desenvolvimento do feto
Progesterona-Utilização
Indicações:reposição hormonal, contracepção,
sangramento menstrual irregular
Farmacocinética:metabolismo hepático, rapidamente
metabolizada na 1ª passagem, o que não ocorre com as
formas sintéticas, podendo ser utilizada por
VO,excreção renal
Efeitos colaterais: devido á sua afinidade pelo receptor
androgênico,a utilização pode levar a efeitos
androgênicos adversos(crescimento do pêlos),náusea,
discreta alopecia,cloasma, cefaléia,galactorréia,efeitos
teratogênicos.
Uso clínico dos progestágenos
Contracepção:
a)com estrogênio nos anticoncepcionais
orais combinados;
b)Na forma de anticoncepcional oral,
injetável ou implantável, isoladamente;
C)Como parte de DIU (dispositivo
contraceptivo intra-uterino)
Combinados com estrógenos na TRH em ♀
c/ útero (impedir hiperplasia endometrial
e carcinoma)
Terapia de Reposição Hormonal
TRH=minimizar ou prevenir alterações
decorrentes do hipoestrogenismo na
pós-menopausa, corrigir disfunções
menstruais da pré e perimenopausa;
fases onde podem ocorrer também
sintomas como alterações de humor e
depressão.
Utilizam-se estrógenos naturais, ou
sintéticos (SERMs),progesterona, e em
situações especiais androgênios e
fitoestrogênios
Esquemas de TRH
♀ com útero: estrogênios (21 a 25 dias)
associados a progestógenos (10 a 12
últimos dias dos estrogênios)-pré
menopausa.Na pós menopausa:esquema
combinado contínuo (principalmente nas ♀
que não desejam menstruar)
♀ histerectomizadas: estrogênios
isoladamente
Fitoestrogênios:(Isoflavona,Lignana)→
sintomatologia das ondas de calor.
Esquemas de TRH
Androgênios:utilizados isoladamente ou
em associação com os esquemas
anteriores, indicados principalmente em
casos de osteoporose, depressão,
sintomatologia resistente aos
medicamentos tradicionais.
Moduladores Seletivos do Receptor EstrogênicoSERMs
Cloridrato de Raloxifeno (Evista®), Tamoxifeno
Agonistas dos estrogênios na reabsorção óssea,
redução do LDL, coagulação.
Efeito antagonista dos estrogênios:mamas –
endométrio
t½ = 26 hs, metabolização hepática, excreção biliar
Alternativa ao tratamento com
estrogênios/progestágenos, havendo menor
incidência de ca de mama (não estimula tecidos
como mamas e endométrio).
Previnem perda óssea,↓risco de fraturas em ♀ c/
osteoporose
Vias de administração-TRH
V. oral
Adesivos transdérmicos
Géis
Implantes subcutâneos
Anticoncepcionais
Substâncias que inibem a função reprodutiva feminina
Exercem sua ação através da inibição das gonadotrofinas
Estrogênios são associados á progesterona
Efeitos Colaterais:alterações mamárias, queda de cabelo,
cefaléia,nervosismo, distúrbios tromboembólicos
Tabagismo:↑ 5x risco de infarto em♀ c/ + de 30 anos
Contra-Indicações: câncer de mama ou genital, disfunção
hepática ou renal,doenças coronarianas ou
tromboembólicas
Anticoncepcionais
Diminuem a efetividade dos
anticoagulantes orais, hipoglicemiantes
orais, insulina,etc.
Podem diminuir o efeito hormonal:
ampicilina,
isoniazida,penicilina,sulfonamidas,tetrac
iclina, fenitoína, benzodiazepínicos,etc)
Contraceptivos orais combinados
Forma + usada na contracepção, + efetivos
Estrogênios utilizados: etinilestradiol / mestranol
Progestogênios utilizados: ciproterona,
medroxiprogesterona, megestrol, norgestrel,
levonorgestrel, noretindrona, gestodeno,
desogestrel
Primeiras pílulas –década de 60-150 mcg-hoje
=aproximadamente 30 mcg
Preparações bifásicas e trifásicas: baixas doses de
hormônios
Contraceptivos orais
Nomes Comerciais
Depo-Provera® (Medroxiprogesterona)
Gynera,Minulet (gestodeno/etinilestradiol)
Mercilon (desogestrel/ etinilestradiol)
Diane-35(ciproterona/etinilestradiol)
Triquilar, Trinordiol (L-norgestrel /
etinilestradiol)
Minipílulas
Micronor®, Nortrel®
Ingeridas continuamente
Pílulas somente a base de progestogênio
Usadas durante a amamentação
Androgênios
Testosterona: + importante
Sintetizados nos testículos e supra renais
a partir do colesterol ou acetilcoenzima
A
Testosterona:liga-se aos tecidos e é
convertida em diidrotestosterona no
interior das células.
A porção que não se fixou aos tecidos é
convertida no fígado em androsterona e
desidroepiandrosterona, excretados na
bile ou urina.
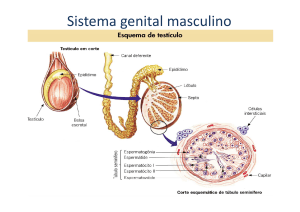
Testículos
•Secreção de Testosterona (céls.intersticiais de Leydig)
•Controle pela hipófise anterior (FSH = espermatogênese)
e (LH = testosterona)
•Função da Testosterona
Desenvolvimento / manutenção dos caracteres
secundários masculinos
Diferenciação dos órgãos sexuais masculinos na gravidez
Produção de espermatozóides, massa muscular, libido
Testosterona
Desenvolvimento das características
sexuais secundárias masculinas:
Massa muscular
Pêlos
Voz
Espermatogênese
Uso clínico dos androgênios (Testosterona)
Deficiência androgênica, atraso da
puberdade no sexo ♂, câncer de mama,
algumas disfunções ovarianas, insuficiência
testicular, agente anabólico
Efeitos colaterais:♀=
hirsutismo,irregularidades menstruais
♂= hiperplasia ou câncer prostático,
ginecomastia (alta dose), redução do nº de
sptz
♀ e ♂= câncer hepático, hipercalcemia,
coagulopatias, retenção de Na e água,
hiperlipidemia, hepatite colestática
Antiandrógenos
Flutamida, Ciproterona (agonista parcial
dos receptores androgênicos)
Utilizados no tratamento do câncer de
próstata
Finasterida (inibidor da 5ά-redutase que
transforma a testosterona em
Diidrotestosterona→metabólito ativo)
Utilizado na hipertrofia prostática benigna
Ações diretas e indiretas da Testosterona
The spectrum of testosterone (T) effects. Note that some effects result from the action of T itself, whereas others are mediated by
dihydrotestosterone (DHT) and estradiol (E2) after they are produced from testosterone. VLDL, LDL, HDL: Very-low-density, low-density,
and high-density lipoproteins, respectively. Berne et al., 2004
Padrão de secreção de TESTOSTERONA durante a vida do homem
Plasma testosterone profile during the lifespan of a normal male. (Data from Griffin JE et al: In Bondy PK, Rosenberg LE, editors:
Metabolic control and disease, Philadelphia, 1980, WB Saunders; and Winter JSD et al: J Clin Endocrinol Metab 42:679, 1976.)
Produção de testosterona ao longo da
vida do homem
Schematic diagram of the different phases of male sexual function during life as indicated by mean plasma
testosterone level and sperm production at different ages. Willians, 2003
Sequência cronológica das alterações hormonais e somáticas
durante a puberdade no homem
Fig. 46-23 Average chronological sequence of hormonal and biological events in normal male puberty. Berne et al., 2004
Ações diretas e indiretas da Testosterona
testículos, ossos e SNC
regulação das
gonadotrofinas
LH
aromatase
Testículos
T
E2
E2
espermatogênese
T
T
diferenciação
sexual:
T
5-Reductase
DHT
DHT
estimulação
ducto de Wolff
virilização externa
des. próstata
maturação sexual
na puberdade
ER: receptor de estrogênio
AR: receptor de androgênios
T: testosterona; DHT: diidrotestosterona; E2: estradiol
Célula-alvo
Manutenção funcional dos órgãos
sexuais e dos caracteres
sexuais 2ários
Órgãos acessórios, pele da região
genital e folículos pilosos
Wilson, 2003
Esteróides Anabólicos
Derivados da testosterona com + efeitos
anabólicos
Ações:↑síntese de proteínas anabólicas
Indicações:doenças consumptivas (câncer,
osteoporose, queimaduras, infecções severas)
Vias de administração: IM, sistemas transdérmicos
IM: veículo oleoso p/ absorção + lenta (intervalos
de aplicação de 2-4 semanas)-Enantato,
Cipionato, Propionato
Aplicações aquosas:intervalos de 3 dias
Androgênicos Sintéticos
Metiltestosterona, Fluoximesterona,
Oximetolona (Hemogenin®),
Estanozolol, Nandrolona (DecaDurabolin®)
Atletas⇨ Usados p/ ↑massa
muscular,força e vigor físicos.