Insuficiência Cardíaca
Definição:
a insuficiência cardíaca (I.C.) pode ser definida como uma situação clínica
na qual o desempenho do coração encontra-se inadequado para atender
às necessidades metabólicas tissulares periféricas, no esforço ou no
repouso. O mecanismo fisiopatológico básico parece concentrar-se na
queda da contratilidade miocárdica acompanhada de redução de débito
cardíaco.
A insuficiência cardíaca congestiva ou global é caracterizada pela
presença simultânea de insuficiência cardíaca direita e insuficiência
cardíaca esquerda.
A insuficiência cardíaca esquerda pode ser conseqüência de alterações
como a regurgitação ou a estenose da valva mitral e caracteriza-se por
aumento na pressão do sistema pulmonar e pode provocar edema e
congestão pulmonares, podendo manifestar-se clinicamente com dispnéia
aos esforços e dispnéia de repouso, de acordo com a intensidade e
evolução da doença.
Existem inúmeras outras causas possíveis como a isquemia e o
conseqüente infarto do miocárdio que resulta em diminuição da
capacidade contrátil do coração. A insuficiência cardíaca esquerda pode
resultar em insuficiência cardíaca direita, e esta associação recebe o nome
de insuficiência cardíaca congestiva.
A insuficiência cardíaca direita manifesta-se clinicamente através de
sintomas como a turgência jugular, ascite, anasarca, hepatomegalia,
esplenomegalia e edema de membros inferiores. A presença de estertores
bilaterais na base dos pulmões à ausculta pulmonar sugere a presença de
insuficiência cardíaca, a qual deve ser investigada.
A IC diástólica é responsável por 60% das IC e a sistólica por cerca de
40% das IC. A IC é progressiva e tende a piorar quando atinge o grau 4. A
IC diastólica pode ocorrer por pericardite constritiva e por HAS. A
insuficiência cardíaca é comum em pacientes que possuem doença de
Chagas.
A insuficiência cardíaca aguda pode ocorrer quando há sobrecarga súbita
do miocárdio normal, como na insuficiência aórtica aguda ou na
insuficiência mitral aguda. Na IC é comum ocorrer taquicardia, palidez,
pele fria e cianose.
O estado hipocontrátil aciona mecanismos reflexos de compensação como
o aumento de catecolaminas circulantes, que visam manter níveis de
pressão de perfusão adequados. Elevam-se a resistência arteriolar
sistêmica e a pós-carga. A redução do volume sistólico diminui a perfusão
renal, o ritmo de filtração glomerular e aumenta a reabsorção tubular
proximal de sódio assim como a liberação de renina. Aciona-se o sistema
angiotensina-aldosterona que facilita a retenção hidrossalina aumentando
a volemia. A constricção venosa sistêmica associada ao incrementado
retorno venoso ao coração aumentam a pré-carga.
Os principais mecanismos adaptativos para a manutenção do débito
cardíaco na IC são o mecanismo de Frank-Starling, a ativação neurohumoral e o remodelamento miocárdico com aumento da massa contrátil.
Os dois primeiros ocorrem em minutos ou horas e o último demora
semanas a meses para se manifestar.
Classificação funcional das insuficiências cardíacas segundo a NYHA (
New York Heart Association ):
Classe I: presença de doença cardíaca sem limitação funcional.
Classe II: confortável em repouso. Nas atividades físicas habituais
sente dispnéia, fadiga, palpitações e angina.
Classe III: confortável em repouso. Limitação física acentuada. Com
menos do que as atividades habituais sente dispnéia, fadiga,
palpitações e angina.
Classe IV: incapaz de qualquer atividade física. Sintomas em repouso.
Qualquer atividade física aumenta o desconforto
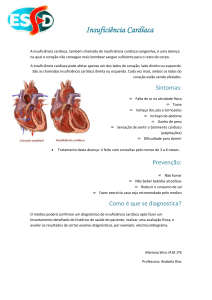
Exames complementares: quando os sintomas clínicos forem evidentes,
a terapia deve ser iniciada. Entretanto, alguns exames auxiliam de forma
substancial na confirmação do diagnóstico e na exclusão de outras
patologias associadas. Os exames mais indicados são o RX de tórax, o
hemograma e os exames bioquímicos ou laboratoriais: eletrólitos, sódio,
potássio, uréia, creatinina, glicemia e urina tipo I. Mais especificamente
porém menos utilizado tem-se a ecocardiografia que permite identificar
alterações nas valvas e no volume de sangue. A ergometria permite a
avaliação da capacidade funcional e a gravidade da insuficiência cardíaca.
Tratamento: o tratamento da I.C. deve ser etiológico e sindrômico. Devem
ser diagnosticadas e tratadas patologias de base como coronariopatias,
hipertensão arterial e valvopatias. Impõe-se a terapêutica de fatores
desencadeantes como infecções, hipoxemia, arritmias, embolias
pulmonares ou intervenções iatrogênicas como a intoxicação digitálica.
As manifestações sindrômicas podem ser controladas empregando-se
medidas dietéticas e medicamentosas, que visam melhorar as condições
de trabalho do músculo cardíaco e combater a retenção de sódio e água.
O repouso e a restrição hidrossalina constituem as prescrições dietéticas
mais importantes. O tratamento farmacológico inclui diuréticos, agentes
inotrópicos e vasodilatadores. Os beta-bloqueadores podem ser utilizados
em alguns casos melhorando a hipertrofia, mas estão contra-indicados na
insuficiência cardíaca grave.
Tratamento da insuficiência cardíaca sistólica: IECA ( o máximo que o
paciente suportar ), diuréticos ( congestão ), beta-bloqueadores ( diminuem
a força de contração ), digitálicos ( usados quando não se consegue
controlar a insuficiência cardíaca com o aumento de IECA e diuréticos ) e
espironolactona. Os pacientes que não toleram IECA devem ser tratados
com hidralazina. São sugestivos de insuficiência cardíaca sistólica a
presença de dispnéia e terceira bulha.
Tratamento da insuficiência cardíaca diastólica: objetiva o relaxamento.
São utilizados os beta-bloqueadores, antagonistas do cálcio ( verapamil,
diltiazem ), IECA e diuréticos ( uso cauteloso ). Os digitálicos estão contraindicados no tratamento da insuficiência cardíaca diastólica. A insuficiência
cardíaca diastólica pode ser causada por hipertrofia ventricular esquerda e
miocardioesclerose. São sugestivos de insuficiência cardíaca diastólica a
presença de dispnéia e quarta bulha.
Agentes inotrópicos: podem ser empregados agentes inotrópicos
glicosídios e não-glicosídios. Os glicosídios cardíacos mais usados são os
que se apresentam na forma química pura como a digitoxina, a digoxina e
o lanatosídio C. Aumentam a contratilidade miocárdica atuando
diretamente nas miofibrilas do coração. Sua ação inotrópica positiva
resulta de prováveis ações inibitórias substanciais na bomba de sódio e
potássio da membrana celular, acarretando elevação intracelular
simultânea das concentrações de sódio e cálcio. Deve-se lembrar que os
melhores efeitos terapêuticos são obtidos com doses próximas das tóxicas
e que existe variação individual em relação à tolerância e resposta ao
medicamento. A digoxina e a digitoxina podem ser administradas sob a
forma de comprimidos. O lanatosídeo C deve ser usado exclusivamente
por via endovenosa. A prescrição destes glicosídios cardíacos pode
desencadear quadros de intoxicação digitálica que ocorrem com
freqüência variável de 1 a 35% dos pacientes que utilizam estas drogas.
Esta situação clínica é delicada pois a dose terapêutica está próxima da
dose tóxica que por sua vez está próxima da dose letal. A terapêutica
aplicada compreende a suspensão imediata do glicosídeo empregado até
que haja sua eliminação. As arritmias cardíacas podem ser tratadas
através de medidas farmacológicas (xilocaína, amiodarona, betabloqueadores, atropina) ou elétricas (marcapasso, estimulação
transesofágica ou cardioversão elétrica). Dentre as catecolaminas mais
utilizadas cita-se a dopamina cujo efeito inotrópico resulta da estimulação
miocárdica beta-1 adrenérgica direta e da liberação de noradrenalina das
terminações simpáticas do músculo cardíaco. Esta droga aumenta a
contratilidade miocárdica, o débito cardíaco e ativa receptores específicos
dopaminérgicos resultando na dilatação de territórios arteriais específicos
como o cerebral, coronário, mesentérico e renal. Pode-se obter efeito
diurético expressivo com esta droga, útil no tratamento complementar da
insuficiência cardíaca. Outra catecolamina sintética freqüentemente
empregada é a dobutamina, que interage predominantemente com
receptores beta-1 adrenérgicos. Aumenta o inotropismo do coração sem
alterar significativamente a resistência vascular sistêmica, sendo a
incidência de arritmias graves menor com a sua utilização do que com a
dopamina. Entretanto estas drogas podem ser associadas quando se
pretende adicionar à terapêutica o efeito vasodilatador renal da dopamina.
Diuréticos: atuam na pré e na pós-carga diminuindo a concentração
plasmática de sódio, a volemia e conseqüentemente o edema. São
fundamentais na terapêutica dos sintomas e sinais de congestão venosa
pulmonar ou sistêmica. Considerados de potência moderada os tiazídicos
talvez atuem nos túbulos contornados distais reduzindo a reabsorção de
sódio e cloro. Estão indicados na I.C. leve. Nos graus moderados e
severos de insuficiências cardíacas empregam-se habitualmente fármacos
potentes denominados “diuréticos de alça” como a furosemida e o ácido
etacrínico. Estes medicamentos são secretados ativamente no túbulo
proximal e interferem no transporte de cloro na membrana luminal do ramo
ascendente da alça de Henle, diminuindo a reabsorção de cloreto de
sódio. Podem ser prescritos por via oral ou EV. O tratamento diurético
apresenta efeitos colaterais como a hiperuricemia, a hiperglicemia e a
alcalose metabólica hipocalêmica. A queda das concentrações plasmáticas
do potássio é sempre indesejável pois, além de provocar adinamia,
fraqueza muscular, cãibras e íleo paralítico predispõe à intoxicação
digitálica. As alterações eletrolíticas podem ser evitadas com o uso
associado de diuréticos poupadores de potássio, de fraca atividade
natriurética. São exemplos a espironolactona ( antagonista da aldosterona
), o triantereno e a amilorida. Outra complicação não infreqüente é a
hipovolemia que pode aparecer em portadores de I.C. compensada. O
aumento da diurese e natriurese podem promover queda do volume
circulante com acentuação da atividade vasopressora neuro-humoral, com
aumento da pós-carga e redução progressiva do débito cardíaco. Nos
casos de I.C. rebelde pode-se recorrer à associação de diuréticos que
atuam em sinergismo em diferentes porções do néfron. Não são
infreqüentes as associações de tiazídicos, furosemida e espironolactona,
em doses proporcionais à gravidade do caso e à resposta terapêutica
obtida.
Vasodilatadores: constituem drogas consideradas de primeira linha no
tratamento da I.C., devendo ser prescritas nas disfunções cardíacas
moderadas, severas ou refratárias. Tem sido demonstrado que o uso
destes medicamentos reduz a morbidade e a mortalidade dos pacientes
que deles fazem uso, através de mecanismos que incluem ações
benéficas hemodinâmicas e redução da atividade neuro-humoral
exacerbada presente desde o início em pacientes com I.C.. Podem atuar
na pré e na pós-carga de acordo com o predomínio de suas ações veno ou
arteriodilatadoras respectivamente. Não interferem na contratilidade
miocárdica, mas estão indicados nas falências de bomba importantes
acompanhadas de sintomatologia exuberante e aumento de áreas
cardíacas. Podem ser prescritos na I.C. da fase aguda do infarto do
miocárdio ou da intoxicação digitálica. Também são indicados na
insuficiência cardíaca que acompanha as miocardiopatias congestivas, na
hipertensão arterial severa ou nas insuficiências mitral ou aórtica. Os
vasodilatadores diretos empregados com maior freqüência são o
nitroprussiato de sódio, o dinitrato de isosorbitol e o prazosin. Os
vasodilatadores indiretos prescritos são representados pelas drogas
inbidoras da enzima de conversão da angiotensina ( IECA ) representados
pelo captropil , enalapril e o lisinopril. Em pacientes que não toleram
inibidores da ECA deve-se utilizar hidralazina. O nitroprussiato de sódio
constitui o exemplo mais característico destas drogas. Atua na pré e na
pós-carga provocando arteríolo e venodilatação sistêmicos sem interferir
na contrabilidade miocárdica. Age diretamente na musculatura lisa das
arteríolas e das veias de capacitância por aumentar a produção de oxido
nítrico. Apresenta o inconveniente da administração ser endovenosa. O
dinitrato de isosorbitol diminui a pré-carga pelo efeito venoditador
predominante. A queda do retorno venoso favorece a melhora clínica e a
hemodinâmica da congestão pulmonar. Embora não altere o débito
cardíaco reduz o trabalho e o consumo do miocárdio. É prescrito na forma
de comprimidos para uso sublingual. Seu início de ação é rápido e o seu
efeito pode durar até 2 horas. O prazosin atua na pré e na pós-carga
promovendo efeitos semelhantes aos obtidos com nitroprussiato através
porém de bloqueio dos alfa 1 receptores. Pode ser usado por via oral, com
início de ação em 30 minutos e efeito persistente até 6 horas. O captopril
inibe a transformação de angiotensina I em angiotensina II bloqueando a
enzima conversora reduzindo a atividade exacerbada do sistema reninaangiotensina-aldosterona. Atua principalmente diminuindo a resistência
arteriolar sistêmica, parecendo interferir também na pré-carga. O enalapril
apresenta mecanismo de ação semelhante ao do captropil apresentando
entretanto, por suas características farmacocinéticas início de ação e
tempo de duração mais prolongados. Relata-se uma menor incidência de
efeitos colaterais com o enalapril, quando comparado com o captopril. O
captopril e o enalapril interferem na síntese de prostaglandinas e na
atuação renal do hormônio antidiurético. Em consequência, observam-se
aumentos na excreção de sódio e água que são sinérgicos àqueles dos
diuréticos tornando esta associação medicamentosa ideal no tratamento
da I.C. Todos os vasodilatadores apresentam efeitos colaterais
importantes. O nitroprussiato de sódio e os outros nitratos podem provocar
queda do débito cardíaco. Hipotensão arterial séria e choque podem
ocorrer nos doentes medicados com nitroprussiato ou que usam pela
primeira vez prazosin ou captopril. Estas duas drogas podem perder sua
eficácia após tratamento prolongado. Em raras ocasiões o captopril pode
provocar proteinúria, síndrome nefrótica ou alterações hematológicas.
Devem ser acrescentados a estes inconvenientes outros como elevação
das taxas de uréia e creatinina, alterações no paladar ou tosse seca
secundária a inibição das cininases e aumento na concentração de
bradicinina.