ANOTAÇÕES EM FARMACOLOGIA E FARMÁCIA CLÍNICA
18) FARMACOS UTILIZADOS NA INSUFICIÊNCIA CARDÍACA
agentes simpaticomiméticos (agonistas beta-adrenérgicos)
provocam aumento do influxo de cálcio através de sua ação
sobre esses canais. Por outro lado, os bloqueadores do canal
de cálcio reduzem esse influxo e diminuem a contratilidade.
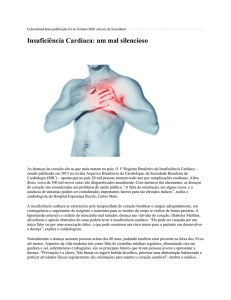
A insuficiência cardíaca é a incapacidade do coração de
manter fluxo sanguíneo suficiente para atender às demandas
metabólicas sem aumento anormal de pressões de
enchimento ventricular. A insuficiência cardíaca pode
decorrer de anormalidades de esvaziamento ou de
enchimento ventricular (sístole ou diástole). Trata-se de uma
condição altamente letal, cuja taxa de mortalidade de 5 anos
é estimada, convencionalmente, em cerca de 50%.
O ciclo do cálcio e a contratilidade do miocárdio nos
miócitos cardíacos são regulados por três mecanismos
principais de controle:
- no sarcolema, o fluxo de cálcio é mediado por
interações entre a bomba de sódio e o trocador de sódiocálcio
A insuficiência cardíaca pode ser causada por diversas
condições subjacentes, tais como a coronariopatia que
resulta em infarto agudo do miocárdio; hipertensão;
cardiopatia valvar; condições degenerativas do músculo
cardíaco; e excessiva necessidade de trabalho do coração
decorrente de insuficiência renal ou em estados hipermetabólicos. Esses processos mórbidos podem levar à
disfunção ou morte dos miócitos, com conseqüente
substituição do miocárdio por tecido fibroso e
comprometimento da contratilidade.
- no retículo sarcoplasmático, os canais e as bombas de
cálcio regulam a extensão da liberação e recaptação de
cálcio.
- as influências neuro-humorais, particularmente a via
de sinalização beta-adrenérgica, também rmodulam o ciclo
do cálcio através desses canais e transportadores.
Tratamento farmacológico da IC
A fisiologia da insuficiência cardíaca envolve interação
entre dois fatores:
O tratamento da insuficiência cardíaca objetiva
diminuição de sintomas, melhora da qualidade de vida e
aumento da sobrevida.
a) a incapacidade do coração com insuficiência em
manter um débito cardíaco suficiente para sustentar as
funções corporais; e
Quando a insuficiência cardíaca se torna moderada a
grave, a polifarmácia passa a ser um tratamento padrão e
inclui, com frequência, diuréticos, digoxina, inibidores da
ECA e drogas bloqueadoras beta-adrenérgicas.
b) o recrutamento de mecanismos compensatórios
visando à manutenção da reserva cardíaca, tais como:
aumento da frequência cardíaca, contratilidade cardíaca e
resistência vascular periférica, retenção de sal e água. Os
efeitos negativos dos mecanismos compensatórios devem ser
levados em consideração no tratamento farmacológico da
insuficiência cardíaca.
Por outro lado, simpaticomiméticos e inibidores da
fosfodiesterase aumentam a mortalidade de pacientes com
insuficiência cardíaca, a despeito de seu efeito inotrópico
positivo.
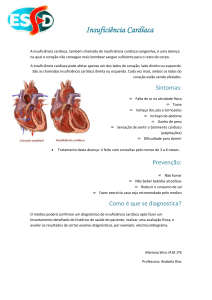
Os sintomas cardinais da insuficiência cardíaca são a
dispnéia, cansaço, taquicardia, cardiomegalia, tosse,
sintomas digestivos, anorexia, terceira bulha, estertores
pulmonares e edema periférico.
A escolha dos fármacos é determinada em
decorrência dos problemas causados pelos distúrbios
cardíacos (disfunção sistólica ou diastólica) e os
ocasionados
pela
ativação
dos
mecanismos
compensatórios (retenção excessiva de líquido, ativação
inadequada dos mecanismos simpáticos, etc).
A insuficiência cardíaca pode ser classificada em
direita, quando o sangue acumula-se na circulação sistêmica,
causando edema periférico e congestão dos órgãos
abdominais. Por outro lado, a insuficiência cardíaca
esquerda ocorre quando o coração esquerdo não consegue
mover o sangue da circulação pulmonar para a circulação
sistêmica, conseqüentemente o sangue acumula-se na
circulação pulmonar ocasionando edema pulmonar.
1) - Fármacos para tratamento dos distúrbios cardíacos:
Os digitálicos (digoxina) têm sido um tratamento
reconhecido da ICC há centenas de anos. As diversas formas
de digitálicos são designadas como digitálicos cardíacos.
Eles melhoram a função cardíaca através:
Contratilidade do miocárdio
A contração do músculo cardíaco decorre da interação
do cálcio com o sistema actina-troponina-tropomiosina,
liberando, assim, a interação actina-miosina. Esse cálcio
ativador é liberado do retículo sarcoplasmático. A
quantidade liberada depende da quantidade armazenada no
retículo e da quantidade de cálcio desencadeante que penetra
na célula durante o platô do potencial de ação. Por sua vez, a
quantidade de cálcio desencadeante que penetra na célula
depende da disponibilidade de canais de cálcio
(principalmente do tipo L) e da duração de sua abertura. Os
1
a)
Do aumento da força e da potência da
contração cardíaca (efeito mecânico dos
digitálicos); e
b)
Da diminuição da atividade do nodo sinoatrial
e da condução através do nodo atrioventricular
(efeitos elétricos dos digitálicos), o que reduz
a freqüência cardíaca e aumenta o tempo de
enchimento diastólico.
Marcelo A. Cabral
ANOTAÇÕES EM FARMACOLOGIA E FARMÁCIA CLÍNICA
Portanto, além de seus efeitos sobre a contratilidade do
miocárdio, a digoxina exerce efeitos autônomos através de
sua ligação à bomba de sódio nas membranas plasmáticas
dos neurônios no sistema nervoso central e sistema nervoso
periférico. Esses efeitos consistem em inibição do efluxo
nervoso simpático, sensibilização dos barorreceptores e
aumento do tônus parassimpático (estimulação vagal).
Em outras palavras, o mecanismo básico de ação dos
glicosídeos cardíacos consiste em aumento da atividade
vagal (retardando a condução atrioventricular) e inibição da
bomba Na+/K+, aumentando assim a corrente de entrada de
Na+ e diminuindo a extrusão de cálcio pela troca Na+/Ca2+.
O cálcio livre no interior da célula é responsável, entre
outras funções, pela contração do músculo cardíaco ao
interagir com a troponina C. Ou seja, a interação entre os
filamentos de actina e miosina é normalmente bloqueada
pela tropomiosina ligada ao filamento de actina, portanto,
quando ocorre ligação do cálcio à troponina C, a
conformação do complexo de troponina modifica-se e, em
consequência, a tropomiosina desloca-se, permitindo a
ligação de pontes cruzadas de miosina à actina,
desencadeando o processo de contração.
Em virtude de seus efeitos bradicárdicos e inotrópicos
combinados, a digoxina é um fármaco particularmente útil
para pacientes com IC e fibrilação atrial.
Nas células cardíacas, as drogas digitálicas agem
através da sua ligação à sódio-potássio-ATPase na
membrana celular, inibindo a “bomba de sódio-potássio”.
Quando o sódio intracelular aumenta devido à inibição da
bomba de sódio-potássio pelos digitálicos, a troca de cálcio
intracelular por sódio extracelular realizada por um segundo
canal trocador de íons é inibida; em conseqüência disso,
ocorre o aumento da concentração de cálcio no citoplasma.
Esse aumento de concentração facilita a interação do Ca+
com
o
complexo
actina-troponina-tropomiosina
(aumentando força de contração muscular) além de
aumentar as reservas do retículo sarcoplasmático.
Os efeitos adversos são comuns e podem ser graves.
Um dos principais inconvenientes do uso clínico dos
glicosídeos cardíacos é a sua estreita margem entre a
eficácia e a toxicidade. A DL50 da digoxina é de 10 – 15 mg
para adultos, e de 6 – 10 mg para crianças. A concentração
plasmática terapêutica da digoxina é de aproximadamente 1
ng/mL, sendo os efeitos tóxicos apresentados a partir de 2
ng/mL.
O relaxamento do músculo cardíaco se dá mediante a
recaptação do Ca+ para o retículo sarcoplasmático, o que é
realizado pela cálcio-ATPase.
A digoxina administrada por via oral possui uma
biodisponibilidade de cerca de 75%. Uma minoria de
pacientes apresenta uma flora intestinal que metaboliza a
digoxina ao metabólito inativo, a diidrodigoxina. Nesses
pacientes, é algumas vezes necessária a co-administração de
antibióticos para descontaminar o intestino e, portanto,
facilitar a absorção oral da digoxina. Cerca de 70% do
fármaco são excretados de modo inalterado pelos rins (isso
mostra a importância da preservação da função renal para
que não ocorra toxicidade farmacológica).
A bomba de sódio e potássio é uma das estruturas
pertencentes ao sistema de regulagem hidroeletrolítica da
célula, sendo responsável, como o próprio nome diz, pela
manutenção das concentrações iônicas do sódio e do
potássio. A bomba localiza-se na membrana plasmática e
depende de ATP para o transporte desses íons,
principalmente do potássio, cujo trajeto vai contra um
gradiente osmótico (o potássio é transferido do meio
extracelular, onde é encontrado em pouca quantidade, para o
interior da célula, que possui cerca de 30x mais potássio que
o meio externo). Essa bomba eletrogênica permite manter o
potencial de membrana em torno de – 70 mV, através do
carreamento de íons contra o gradiente de concentração. De
fato, bombeia-se um maior número de cargas positivas para
fora da célula (3 íons Na+ para o exterior, em contrapartida a
2 íons K+ para o interior), deixando-se um déficit real de
íons positivos no interior, o que produz carga negativa na
face interna da membrana celular.
A digoxina interage com muitos fármacos. Os
antagonistas beta-adrenérgicos diminuem a condução do
nodo AV, e o uso combinado de antagonistas beta e
digoxina pode aumentar o risco de desenvolvimento de
bloqueio AV de alto grau. Tantos os antagonistas beta
quanto os bloqueadores dos canais de Ca+ podem diminuir a
contratilidade cardíaca e atenuar os efeitos da digoxina. Os
diuréticos não poupadores de K+ podem aumentar a
afinidade da digoxina pela Na+/K+-ATPase e, portanto,
predispor à toxicidade da digoxina. A co-administração de
digoxina com verapamil, quinidina ou amiodarona pode
aumentar os níveis de digoxina, devido ao impacto desses
fármacos sobre o volume de distribuição e/ou depuração
renal da digoxina.
O tratamento da toxicidade da digoxina baseia-se na
normalização dos níveis plasmáticos de K+ e na redução do
potencial de arritmias ventriculares. Além disso, a
toxicidade potencialmente alta da digoxina pode ser tratada
com anticorpos antidigoxina. Esses anticorpos formam
complexos com a digoxina, que são rapidamente eliminados
do organismo.
Cedilanide
O deslanósido é um dos glicosídios naturais da
Digitalis lanata; aumenta a contratilidade cardíaca, diminui a
2
Marcelo A. Cabral
ANOTAÇÕES EM FARMACOLOGIA E FARMÁCIA CLÍNICA
freqüência cardíaca (pela prolongação do período refratário
do nódulo AV) e alivia a sintomatologia clínica da
insuficiência cardíaca (congestão venosa, edema periférico,
etc.). A ação terapêutica começa entre 5-30 minutos após
injeção intravenosa e o efeito máximo é obtido em 2-4
horas.
Os diuréticos de alça atuam inibindo o transporte do
cloreto de sódio para fora do túbulo e para o interior do
tecido intersticial ao inibir o transportador Na+/K+/2Cl- na
membrana luminal. Os diuréticos, em geral, promovem a
excreção de sódio e potássio, diminuindo assim a
osmolaridade plasmática com consequente diminuição do
volume plasmático.
A espirolactona – diurético poupador de K+ - também
pode ser usada quando se quer evitar disritmias por perda
desse íon, verificada com os demais diuréticos. A
espirolactona inibe competitivamente a ligação da
aldosterona aos receptores citosólicos de mineralcorticóides
nas células epiteliais do túbulo distal terminal e ducto
coletor do rim. A aldosterona intensifica a retenção de sal e
de água à custa de uma excreção renal aumentada de
potássio e hidrogênio. A espirolactona aumenta a diurese ao
bloquear a retenção de sódio e de água, enquanto retém o
potássio. Deve-se ter cuidado ao administrar a espirolactona
juntamente com IECA, pois estes também promovem a
retenção de potássio (hiperpotassemia).
O cedilanide está indicado na insuficiência cardíaca
congestiva aguda e crônica de todos os tipos.
2) - Fármacos utilizados no tratamento dos distúrbios
ocasionados
pela
ativação
dos
mecanismos
compensatórios:
A diminuição do fluxo sanguíneo renal, provocada pela
ICC, faz com que os rins produzam hormônios no intuito de
restabelecer o volume sanguíneo normal, pois nessa
situação o órgão interpreta a diminuição do fluxo como se
houvesse uma hemorragia aguda. Sendo assim, os rins
produzem renina, que circula até o fígado, onde converte o
angiotensinogênio em angiotensina-I. Esta circula para os
pulmões onde é convertida em angiotensina-II pela ECA. A
angiotensina-II liga-se ao seu receptor e aumenta a
concentração intracelular de cálcio. Esse aumento provoca
vasoconstrição pelas células musculares lisas vasculares,
secreção de aldosterona pelas células da supra-renal e
elevação do fluxo simpático central, além de aumentar a
sede.
Esses mesmos mecanismos adaptativos são prejudiciais
na ICC. Nesse sentido, os diuréticos estão entre as
medicações mais frequentemente prescritas para a
insuficiência cardíaca. Promovem a excreção do líquido de
edema bem como ajudam a manter o débito cardíaco e a
perfusão tecidual pela redução da pré-carga e por
possibilitar ao coração operar numa parte mais ideal da
curva de Frank-Starling (“um aumento no volume diastólico
final do ventrículo esquerdo leva a um aumento do volume
sistólico ventricular durante a sístole” – o volume
diastólico aumentado aumenta o comprimento da fibra
miocárdica. Em conseqüência, uma maior fração do
comprimento do filamento de actina é exposta em cada
sarcômero e, portantanto, torna-se disponível para a
formação de pontes cruzadas de miosina quando o
cardiomiócito é despolarizado – em outras palavras, a
tensão desenvolvida pelos miócitos cardíacos durante a
contração está diretamente relacionada com o
comprimento das unidades sarcoméricas antes da
contração.).
São
usados
diuréticos
tiazídicos
(hidroclorotiazida) e de alça (furosemida, bumetanida,
ácido etacrínico, torasemida, piretanida) que são os mais
poderosos de todos os diuréticos. Em emergências como
edema pulmonar agudo, podem-se administrar por via
endovenosa diuréticos de alça, como a furosemida ou
bumetanida. Quando administrados por via endovenosa,
essas drogas agem rapidamente, reduzindo o retorno venoso
por vasodilatação, de modo que o débito ventricular direito
e as pressões vasculares pulmonares diminuem. Essa
resposta à administração endovenosa de drogas é extrarenal e precede o início da diurese.
Os diuréticos tiazídicos atuam ao inibir o cotransportador Na+/Cl- no túbulo contorcido distal.
Os inibidores da ECA (enalapril, captopril), que
impedem a conversão da angiotensina I em angiotensina II
pela ECA, além de inibirem a degradação das cininas que
são agentes vasodilatadores, têm sido usados com eficácia
no tratamento da insuficiência cardíaca, pois foi constatado
que a maneira de melhorar a sobrevida desses pacientes não
consistia em corrigir diretamente a bomba cardíaca
enfraquecida, mas em reverter a vasoconstrição periférica
inapropriada em decorrência da ativação neuro-humoral.
A atividade da renina eleva-se com frequência na
insuficiência cardíaca, em consequência da diminuição do
fluxo sanguíneo renal. O resultado final é um aumento da
angiotensina II, o que causa vasoconstrição e aumento da
produção da aldosterona, com um aumento subsequente na
retenção do sal e água pelo rim. Ambos os mecanismos
tornam maior a carga de trabalho do coração. Alguns
estudos mostraram que os inibidores da ECA podem aliviar
os sintomas e aumentar a sobrevida em pessoas com ICC
sintomática.
Os bloqueadores dos receptores para a angiotensina
II (losartan e valsartan) mais recentes têm a vantagem de
não causar tosse, que para muitas pessoas é um efeito
colateral problemático dos IECA. Os BRA foram
desenvolvidos pois descobiru-se que outras enzimas
celulares (que não a angiotensina-I), como as cinases e a
tripsina, também podem elaborar angiotensina-II.
O mecanismo de ação dos bloqueadores dos receptores
para a angiotensina pode ser explicado pelo bloqueio dos
receptores AT1 da angiotensina II (receptor acoplado à
proteína G), inibindo a ação do eixo da renina. O mensageiro
final do eixo renina-angiotensina é a angiotensina II, que se
liga ao receptor AT1 causando vasoconstrição e retenção
hídrica, ambos levando ao aumento da pressão arterial. O
bloqueio do receptor AT1 resulta na redução da pressão
arterial e nos efeitos benéficos na ICC.
Os Beta-bloqueadores com eficácia clínica
comprovada no tratamento da IC são: carvedilol, bisoprolol
e succinato de metoprolol. A terapia prolongada com os
3
Marcelo A. Cabral
ANOTAÇÕES EM FARMACOLOGIA E FARMÁCIA CLÍNICA
bloqueadores beta-adrenérgicos reduz a morbidade e a
mortalidade em pessoas com insuficiência cardíaca crônica,
pois a disfunção ventricular esquerda associa-se à ativação
do sistema nervoso simpático e do sistema reninaangiotensina-aldosterona. Por outro lado, a elevação crônica
dos níveis de noradrenalina foi demonstrada como causando
a morte das células musculares cardíacas e disfunção
ventricular esquerda progressiva, associando-se a mau
prognóstico na insuficiência cardíaca. Os efeitos resultantes
de bloqueio dos receptores beta-1 incluem diminuição de
freqüência e força contrátil cardíacas, consequentemente
reduzindo o débito e o consumo de oxigênio cardíacos,
justificativa para uso desses bloqueadores em cardiopatia
isquêmica, insuficiência cardíaca, hipertensão arterial e
arritmias cardíacas.
porque não aumenta significativamente o consumo de
oxigênio, aumenta o débito tendo discreta alteração da
freqüência cardíaca.
A ação da dobutamina no tratamento da ICC ocorre devido
a ativação da adenil-cliclase, responsável pela produção de
AMP cíclico - ativa a proteína-quinase - estimula a
fosforilação do canal de cálcio - aumenta o influxo de cálcio
para o interior da célula muscular cardíaca - levando ao
aumento da contração do miocárdio.
Devido aumentar a condução atrioventricular, deve ser
utilizada com cuidado na fibrilação atrial. Pode ocorrer
tolerância com o uso prolongado, e, possui outros efeitos
adversos semelhantes aos da adrenalina.
O uso de fármacos betagonistas no tratamento da
insuficiência cardíaca deve ser encorajado apenas em situações
agudas e refratárias (quando não ocorre melhora significativa
com digitalicos, diuréticos e vasodilatadores) para adequação
hemodinâmica a curto prazo, sempre lembrando que a maioria
destes fármacos induz taquifilaxia e não apresenta efeitos
benéficos validados sobre desfechos clínicos. A via de
administração é intravenosa em infusão. Não deve ser diluída
em solução alcalina.
Agonistas beta-adrenérgicos
A dobutamina, agonista dos receptores B1, é usada na
insuficiência cardíaca congestiva aguda quando tenta-se a
redução urgente da pressão capilar pulmonar e da pressão de
enchimento do átrio direito, juntamente com um aumento do
débito cardíaco (se este estiver reduzido). A dobutamina
possui vantagem sobre outros fármacos simpaticomiméticos
Referências Bibliográficas
1. RANG, H. P. et al. Farmacologia. 4 edição. Rio de Janeiro: Guanabara Koogan, 2001;
2. KATZUNG, B. G. Farmacologia: Básica & Clinica. 9 edição. Rio de Janeiro: Guanabara Koogan, 2006;
3. CRAIG, C. R.; STITZEL, R. E. Farmacologia Moderna. 6 edição. Rio de Janeiro: Guanabara Koogan, 2005;
4. GOLAN, D. E. et al. Princípios de Farmacologia: A Base Fisiopatológica da Farmacoterapia. 2 edição. Rio de
Janeiro: Guanabara Koogan, 2009;
5. FUCHS, F. D.; WANNMACHER, L.; FERREIRA, M. B. C. Farmacologia Clínica. 3 edição. Rio de Janeiro: Guanabara
Koogan, 2004.
6. GILMAN, A. G. As Bases farmacológicas da Terapêutica. 10 edição. Rio de Janeiro: Mc-Graw Hill, 2005.
7. CONSTANZO, L. S. Fisiologia. 2 edição. Rio de Janeiro: Elsevier, 2004.
8. PORTH, C. M. Fisiopatologia. 6 edição. Rio de Janeiro: Ganabara Koogan, 2004
ЖЖЖЖЖЖ
4
Marcelo A. Cabral