O beneficio da atividade física no tratamento do diabetes tipo 2
ALVIN. Fabiano A. Folgate
Resumo:
O objetivo do trabalho foi analisar o beneficio do exercício físico no individuo
diabético tipo 2, tratando do não-insulino dependente, pois estudos mostram que indivíduos
diabéticos fisicamente ativos são capazes de obter mais beneficio no tratamento do que os
sedentários. Desta forma o profissional de educação física necessita atuar como educador e
formular treinos ou atividades físicas aos alunos, portadores de diabetes mellitus. É
necessário compreender o papel do exercício físico no tratamento. Para atingir este
propósito, apresentaremos uma revisão dos principais aspectos do emprego da atividade
física no tratamento do diabetes mellitus.
PALAVRAS-CHAVE: diabetes mellitus ; atividade física
1 - Introdução
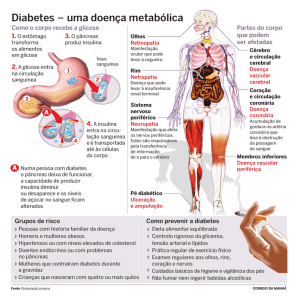
Diabetes Mellitus conhecida simplesmente como diabetes, uma disfunção do
metabolismo de carboidrato pelo alto índice de açúcar no sangue (hiperglicemia) e presença
de açúcar na urina (glicosúria). Ela ocorre quando há uma produção inadequada de insulina
pelo
pâncreas
ou
utilizada
de
insulina
pelas
células
do
corpo
(STRYJER&IBANEZ&PUGIRÁ&FAVARON,2004).
O processo de digestão transforma os carboidratos, proteínas e lipídeos
ingeridos respectivamente em glicose, aminoácidos e ácidos graxos que são transportados
para o interior das células e são usados como fonte de energia e/ou armazenados na forma
de glicogênio, proteínas e triglicérides. Estes processos metabólicos são dependentes, em
grande parte, dos hormônios de insulina e glucagon que são produzidas pela porção
endócrina do pâncreas (GAZOLA &BAZOTTE & SOUZA,2001).
Os tecidos corporais trabalham juntos para manter uma disponibilização constante de
combustível no sangue. Este controle é chamado de homeostase calórica e significa que
independentemente da pessoa estar no estado alimentado ou jejum, o nível sanguíneo de
combustíveis que suprem uma quantidade equivalente de ATP quando metabolizados não
caem abaixo de certos limites. As mudanças na razão insulina/glucagom são cruciais para
proporcionar a manutenção da homeostase calórica. Os níveis de glicose são controlados
dentro de limites muito estreitos devido à necessidade absoluta deste substrato pelo
cérebro(WOJTASZEWSKI&RICHTER,1998)
citado
por
(GAZOLA&BAZOTTE&SOLZA,2001).
Quando a razão insulina/glucagon varia errantemente surgem distúrbios
metabólico que pertencem a homeostase dos substratos energéticos no sangue. Se o nível de
glicose cair abaixo de 1,5mM (o normal esta na ordem de 5mM) ocorrerá coma resultante
da falta de produção de ATP, e a morte acontecerá brevemente se esta situação não for
rapidamente
corrigida
(WOJTASZEWSKI&RICHTER,1998),
citado
por
(GAZOLA&BAZOTTE&SOUZA,2001). Por outro lado, a hiperglicemia deve ser evitada
devido ao coma hiperosmolar. A hiperglicemia também leva a perda da glicose na urina e a
glicosilação de várias proteínas, sendo que essa última tráz graves complicações quando o
quadro hiperglicêmico prolongado.
O diabetes é uma doença onde ocorrem distúrbios na produção/secreção de
insulina pelas células β pancreática ou na sensibilidade à insulina. No primeiro caso há
ausência de secreção de insulina e o diabetes é denominado tipo 1 ou insulino-dependente
(IDDM). No segundo caso há produção abaixo do normal, ou excessiva de insulina, no
entanto, os tecidos tornam-se irresponsivos ao hormônio, neste caso, o diabetes é
denominado
tipo
2
ou
não-insulino
dependente
(NIDDM).
(GAZOLA&BAZOTTE&SOUZA, 2001).
O surgimento e o progresso de várias doenças comuns em adultos tais como
Diabetes Mellitus, hiperlipidemia e hipertensão estão intimamente correlacionadas com
fatores ambientais. Na últimas décadas, o sedentarismo, a obesidade e o excesso de ingestão
de gorduras e carboidratos são fatores de reconhecida importância no desenvolvimento das
chamadas doenças relacionadas ao estilo de vida, especialmente o diabetes tipo
2(MATSUOKA,1999), citado por (GAZOLA&BAZOTTE&SOUZA,2001). De qualquer
forma, os distúrbios metabólicos do diabetes (tipicamente hiperglicemia e dilipidemia)
podem ser parcialmente corrigidos pela administração de insulina, no caso do diabetes tipo
1, e agentes hipoglicemiantes orais ou insulina, no caso de diabetes tipo 2. em ambos os
casos faz necessário dieta e exercícios físicos. Dependendo da gravidade do NIDDM estas
duas medidas podem corrigir ou amenizar o problema sem a intervenção de fármacos.
No Brasil cerca de 8% da população é diabética, e destes cerca de 2/3 ainda não
foram diagnosticados. Dessa forma o objetivo desse trabalho é fornecer informações que
possam orientar tanto os profissionais da educação física, que convivem profissionalmente
com os diabetes como a população de um modo geral. A crescente incidência do Diabetes
Mellitus na população mundial, com a prevalência dos EUA chegando a 10 milhões de
pessoas com Diabetes Mellitus tipo 2 constituindo 5% da população americana, é uma das
conseqüências mais graves desta disfunção. Os Diabetes Mellitus é um dos mais
importantes problemas da saúde mundial, tanto em número de pessoas afetadas, como de
incapacitação e de mortalidade prematura bem como dos custos envolvidos no seu
tratamento. Há uma tendência ao aumento de sua prevalência estimando-se que os diabetes
na população brasileira estejam em 7% sendo que só em São Paulo esse número chega a 9%
na faixa etária de 30 a 59 anos e, na facha etária de 60 a 69 anos chega a 13,4%. Entre os
dois tipos de diabetes o tipo 2, é o de maior incidência, alcançando entre 90 a 95% dos
casos, acometendo indivíduos de meia idade ou em idade avançada, podendo uma
hipoglicemia estar presente por vários anos. O tratamento da Diabete Mellitus envolve o uso
de
antidiabéticos
orais
e/ou
insulina,
dieta
e
atividade
física
(SILVA&LIMA&AMORIM&KRETZCHMER, 2004).
Há duas classificações de Diabetes Mellitus principais IDDM (insulinodependente tipo1) e NIDDM (não-insulino dependente tipo2).
1.1.Sintomas do Diabetes Mellitus.
Os mais comuns são: sede excessiva,excesso de urina, muita fome, cansaço e
emagrecimento. Muitas pessoas adultas têm diabetes e não sabem. Os sintomas muitas
vezes são vagos como formigamento nas mãos e nos pés, dormência, peso ou dores nas
pernas, infecções repetitivas na pele e mucosas. Portanto é muito importante pesquisar
diabetes em todas as pessoas com mais de 40 anos de idade
(STRYJER&IBANEZ&PUGIRÁ&FAVARON,2004).
1.2.Como detectar.
A doença pode ser detectada através de testes simples que pesquisam a presença
de açúcar na urina ou que avaliam a quantidade de açúcar no sangue. Mas o diagnóstico
deve ser comprovado através do exame laboratorial de sangue (glicemia), que pode ser
realizado em três condições. A) Com glicemia de manhã em jejum de pelo menos 8 horas
(uma noite) e o resultado igual ou superior a 126mg/dl é sugestivo de diabetes; B) com
glicemia 2 horas após sobrecarga com 75g de glicose (a glicose é ingerida com água, após
jejum de uma noite c o sangue é colhido 2 horas após para dosagem de glicose), o resultado
igual ou superior a 200mg/dl é sugestivo de diabetes; C) com glicemia casual (o sangue
deve ser colhido em qualquer horário do dia, sem relação com alimentação) esta glicemia só
deve ser apresentada em pessoas que estão apresentando quadro clinico sugestivo de
diabetes (muita fome, muita sede e muita urina) e o resultado igual ou superior a 200mg/dl é
sugestiva de diabetes.
Um resultado positivo por qualquer critério acima, deverá ser referendado nos
dias subseqüentes por uma glicemia de jejum ou 2 horas pós-sobrecarga
(STRYJER&IBENEZ&PUGIRA&FAVARON,2004).
1.3.Causas
A doenças mais freqüentes tem a sua origem familiar, através da transmissão
genética. Mas o início do diabetes, em geral requer associação dos fatores genéticos com
fatores ambientais e com estilo de vida da pessoa. Entre os mais conhecidos encontramos a
obesidade, o sedentarismo e as infecções. O diabetes não genético pode surgir após
destruições das células betas pancreáticas e secretora de insulina, como por exemplo no
alcoolismo crônico que pode causar pancreatite crônica, esses exemplos junto a ma
alimentação
podem
estar
contribuindo
para
uma
pessoa
contrair
o
diabetes(STRYJER&IBANEZ&PIGIRÁ&FAVARON,2004).
2.Diabetes Mellitus insulino dependente tipo 1.
O IDDM já foi chamado de diabetes juvenil, por surgir na infância ou
adolescência, porem não é limitado a esta idade. A insulina está ausente ou quase ausente
nesta doença devido a um defeito/ausência das células β do pâncreas. Se não for tratada ela
se caracteriza por hiperglicemia, hiperlipoproteinemia aumento de quilomicrons e VLDL),
episódios de severa cetoacidose, emagrecimeto, poliúria, polifagia e polidipisia. Além disso,
mesmo quando a glicose da dieta está sendo absorvida pelo intestino e liberada para o
sangue a razão insulina/glucagon não aumenta e o fígado permanece neoglicogênico e
cetogênico. A hiperglicemia resulta em parte da inabilidade dos tecidos dependentes de
insulina (músculo, por ex.) em captar a glicose sanguínea e em parte pela acelerada
neoglicogênese hepática a partir de aminoácidos derivados de proteínas musculares. Assim,
já que a neoglicogênese é contínua, o fígado contribui para hiperglicemia tanto no estado
alimentado como em jejum (NATIONAL DIABETES DATA GROUP,1977), citado por
(GAZOLA&BAZOTTE&SUZA,2001).
3.Diabetes Mellitus não -insulino dependente tipo 2.
O NIDDM compreende 80 a 90% dos casos diagnosticado de diabetes, sendo
também chamada de diabetes da maturidade para diferenciada da diabete juvenil (IDDM).
Geralmente ocorre em pessoas obesas de meia idade. A insulina está presente em níveis
normais a elevados. O problema neste indivíduo pode estar em nível dos receptores de
insulina localizados na membrana plasmática das células responsável a insulina
(hepatócitos, adipocitos e células musculares). O NIDDM é caracterizado por hiperglicemia
e freqüentemente hipertrigliceridemia sendo que a cetoacidose, típica do IDDM, não é
observada.
A obesidade geralmente precede o desenvolvimento do NIDDM e parece ser o
principal fator contribuinte.
Pacientes obesos são geralmente hiperisulinêmicos e a uma relação inversa entre
os níveis de insulina e os níveis de receptores de insulina. Em adição existem problemas nas
células responsivas a insulina, por ex: na habilidade da insulina em recrutar seus portadores
de glicose a partir de sítios intracelulares para a membrana plasmática. (Como conseqüência
os níveis de insulina permanece altos, porem os níveis de glicose são pobremente controlado
devido a falta de responsividade normal a insulina (OLEFSKY&KOLTERMAN, 1981)
citado por GASOLA&BAZOTTE&SOUZA, 2001).
Alterações metabólicas durante o exercício físico no individuo diabético e não
diabético:
O exercício físico induz uma grande alteração fisiológica no organismo,
exigindo adaptações cardiorespiratórias e metabólicas. Leva ao aumento utilização de
substratos energéticos, exigindo varias modificações metabólicas para suprir de forma
adequada tanto o músculo em atividades quanto outros tecidos corporais.
No repouso o sistema aeróbio predomina no músculo e o substrato energético
preferencial utilizado é gordura (85 a 90 %), sendo que a glicose contribui com 10% e as
proteínas com 1-2%(AHLBOGR et al..,1947) citado por (GAZOLA&BAZOTTE&SOUZA,
2001). No inicío do exercício utilização de glicose aumento rapidamente devido,
primariamente a degradação dos estoques de glicogênio muscular ; sendo que nesta fase a
um predomínio de metabolismo anaeróbio ( HOELZER et al. , 1986) citado por
GAZOLA& BAZOTTE&SOUZA, 2001).
A prática regular de exercício promove alterações no metabolismo em relação
ao estado sedentário. O condicionamento físico, no indivíduo normal, promove perfis
lipídicos e lipoprotéicos menos ategenicos, aumento da sensibilidade a insulina de melhor
tolerância a glicose. Em sujeitos severamente obesos não diabéticos submetidos a uma dieta
hipocalórica ( 600 calorias), observou-se redução da concentração sérica de glicose e
insulina e melhora da tolerância a glicose, no entanto, um aumento da sensibilidade insulina
só foi observado após a adição de um programa de treinamento. Por outro lado, em sujeitos
obesos e portadores de NIDDM submetidos ao tratamento, observou-se aumento do nível de
insulina sem melhora da sensibilidade a insulina e do nível de glicose. A adição de um
programa de treinamento físico a este individua resultou na melhora tanto na sensibilidade a
insulina quanto dos níveis sericos de glicose. Desta forma a prática de um programa de
treinamento físico torna-se altamente recomendável como parte do tratamento do portador
de resistência a insulina, em tolerância a glicose, dislipidemia e diabetes (
LAMPMAN&SCHTEINGAR, 1991) citado por (GASOLA&BAZOTTE&SOUZA, 2001).
Uma distinção deve ser feita entre os efeitos agudos do exercício e os efeitos do
treinamento. Até duas horas após o exercício a capitação de glicose é elevada em parte
devido a mecanismos independentes da insulina, ou seja, aumento da concentração-induzida
na translocaçõa de transportadores GLUT 4 na membrana sarcolemal e dos túbulos
transversos. No entanto uma única sessão de exercício pode aumentar a sensibilidade a
insulina por pelo menos 16 horas no indíviduo saudável e o diabético. Desta forma, o
treinamento físico potencializa o efeito do exercício sobre a sensibilidade a insulina através
de adaptações múltiplas no transporte e metabolismo de glicose.
Considerando o papel importante da musculatura esquelética a estabilidade
metabólica do indivíduo diabéticos e o fato de ocorrer sarcopenia devido ao sedentarismo e
ao envelhecimento, um programa de restabelecimento e desenvolvimento da massa
muscular perdida aí o benefício do exercício no tratamento dos diabéticos. Por outro lado
convém enfatizar que o aumento da sensibilidade tecidual a insulina aumenta os riscos de
hiperglicemia ( TUOMENEN et al., 1995) Citado por (AZOLLA&BAZOTTE&SOUZA)
4.A importância do exercício físico no tratamento do Diabetes Mellitus
No diabetes tipo2, o tratamento normalmente inicia-se com dieta e exercício.
Em alguns diabéticos, apenas essas medidas são eficazes porque ambas aumenta
sensibilidade a insulina em pacientes insulinos-resistentes, particularmente em obesos. Este
efeito também deve estar relacionado a uma maior utilização do glicogênio muscular
durante o exercício.
O esgotamento do glicogênio muscular permite que uma maior proporção da
glicose vinda da digestão de carboidratos seja desviada para a ressintese do glicogênio,
aumentando a tolerância a glicose ( PRICE et al. 1996 ) Citado por (
GAZOLLA&BAZOTTE&SOUZA, 2001).
O exercício físico pode ajudar os diabéticos a perderem peso, ocasionado
melhora no controle da glicemia. Porém é interessante observar que o paciente diabético
tem maior dificuldade em manter esta perda de peso após a suspensão do treinamento físico,
quando comparado a obesos não diabéticos. Além disso, em estudo sobre o efeito do
exercício físico no diabetes tipo 2, observou-se diminuição dos triglicérides, diminuição da
pressão arterial, redução dos batimentos cardíacos em repouso, redução da gordura corporal
e alimento das lipoproteínas de alta densidade (LEHMANN et al., 1996) Citado por
(GAZOLLA&BAZOTTE&SOUZA, 20001).
Das informações apresentadas anteriormente, depreende-se que o exercício
físico é um componente fundamental no tratamento do diabetes. Com tudo, o programa de
atividade física deverá levar em consideração o aspecto psicológico de cada paciente
devendo transmitir informações sobre a doença e a importância da prática do exercício
físico para manter a doença sobre controle. Pois o sedentarismo é prejudicial a saúde,
aumentando os riscos de doença, particularmente do aparelho cardiovascular ( RIEU, 1995)
Citado por (GAZOLLA&BAZOTTE&SOUZA, 2001).
Orientações aos profissionais de educação física
Devido a prevalência do diabetes tipo2 em indivíduos acima de trinta anos ser
da ordem de 6%, o professor de educação física que trabalha com adultos terá grande
possibilidade de conviver com este paciente. Além disso, é comum o paciente diabético
passar a freqüentar uma academia de cultura física seguindo recomendações medica.
Porém, antes de iniciar a prática de exercícios físicos, estes pacientes devem
realizar exames clínicos e laboratoriais, e um completo exame físico a fim de identificar a
existência de complicações com retinopatia, neuropatias, dentre outras. Todos os indivíduos
acima de 35 anos devem realizar teste de estress físico para identificar a ocorrência de
doença isquêmica cardíaca e respostas anormais da pressão arterial. Somente após a
realização destes exames, o médico poderá indicar um programa de exercícios físicos
apropriados as necessidades de cada paciente. Alem disso, e importante enfatizar que a
prática de exercício físico sem o controle adequado do Diabetes mellitus, poderá agravar o
distúrbio metabólico.
Exercícios de resistência aeróbia são, tradicionalmente, considerados como tipo
de exercício mais indicado para diabetes porque envolvem grandes massas musculares do
corpo, promovem uma interação funcional entre órgãos, aumenta à sensibilidade a insulina e
melhora o controle da glicose dos lipídeos sericos. Existem poucos estudos sobre os efeitos
do treinamento anaeróbio sobre o metabolismo da glicose em diabéticos. No entanto, a
incidência de NIDDM aumenta com a idade, parcialmente devido ao declínio da massa
muscular associado a idade. Isto corresponde ao declínio da função metabólica, justificando
a utilidade do treinamento de resistência anaeróbio no tratamento do NIDDM. O mesmo é
valido para indivíduos sedentários. Dessa forma, quando a perda de massa muscular devido
a inatividade ou avanço da idade existindo em indivíduos adultos, um programa de
treinamento físico envolvendo ambos os tipos de atividade é indicado assim sendo pode se
combinar um tratamento de resistência aeróbio que melhora a competência cardiorespiratoria, com treinamento de resistência anaeróbio ( tipo circuito ) que melhora a
potência
e
a
resistência
muscular
(ERIKISSON,
1999)
citado
por
(GAZOLA&BAZOTTE&SOUZA).
Em linhas gerais, o programa de atividade física destinado ao paciente diabético
tipo2 poderá ser aplicado ao tipo1, pois obedecem aos mesmos princípios, no que diz
respeito a freqüência, duração e intensidade do exercício.
Os objetivos de um programa de condicionamento físico adaptado ao aluno
diabético, deve ser voltado fundamentalmente para desenvolver; o estado de saúde, a
capacidade funcional cardiorespiratória, a resistência e a flexibilidade muscular. Mantendo
o controle metabólico mais eficiente, e outros aspectos psicológicos.
Os diabéticos que pretender se beneficiar das vantagens que o exercício físico
proporciona, devem levar em consideração algumas regras básicas: o tratamento do
Diabetes Mellitus com medicamento só é eficaz quando adicionado dieta e exercícios
físicos; o progtama de exercícios físicos só devera ser iniciado quando este metabolismo
estiver compensado de forma regular e gradativa; os exercícios devem se adequar as
necessidades do aluno; a possibilidade de hipoglicemia deve ser sempre levada em conta
durante os exercícios. Alguns pontos importântes na orientação do aluno diabéticos pelo
profissional de educação física: a) propor atividades físicas que proporcione prazer ao
aluno; b) evitar treinos ou atividades onde a hipoglicemia é fator de risco; c) convencer o
diabético a exercitar-se regularmente, diariamente se possível; d) não expor o aluno
diabético a esforço extremo; e) procurar adequar o horário de treino com a necessidade de
cada aluno; f) iniciar os exercícios após uma ou duas horas após a refeição, evitando
atividades físicas durante o pico de insulina; g) respeitar cada um com sua individualidade e
capacidade; h) aumentar gradativamente a intensidade ou volume das atividades; i) iniciar
atividades sempre com aquecimentos e alongamentos; j) instruir os alunos a fazerem
exames diariamente nos pés para verificar se existem calos lesões; k) todos os diabéticos
devem fazer atividade física; l) questionar sempre se esta tudo bem no desenvolvimento da
atividade.
Considerações finais
Nesta revisão realizamos uma avaliação da importância do exercício físico como
componente no tratamento do Diabetes Mellitus, mais especificamente do diabetes tipo2,
constatamos que a prática de exercícios físicos é de extrema importância pois implica no
melhor controle da doença. O exercício físico proporciona redução de peso corporal,
preserva os tecidos musculares, melhora o potencial cardiovascular, psicológico, a interação
social, aumento do consumo máximo de oxigênio. Além disso, por esgotar o glicogênio
muscular, favorece uma maior captação de glicose vinda da digestão de carboidratos para a
resintese do glicogênio, fazendo com que a taxa glicêmica não se altere tanto após as
refeições.
Assim, todo profissional de educação física deve ficar atento quanto ao possível
encontro com alunos diabéticos e que necessitam de um programa de atividade física. Neste
momento, o profissional deve seguir as regras gerais básicas levantadas neste estudo,
proporcionando ao portador dessa doença um treinamento bem elaborado com orientações
adequadas visando saúde e qualidade de vida. Importante estar sempre atento aos exames
médicos periódicos e proporcionar boas atividades físicas.
Referencias bibliográficas
STRYJER. Roberto Saulo Osmar, Qualidade de vida, Rio de Janeiro, ed.
Biologia e saúde2004.
IBANEZ. Solange, Qualidade de vida, Rio de Janeiro, ed. Biologia e saúde,
2004.
PUGIRÁ. Marcos, Qualidade de vida, Rio de Janeiro, ed. Biologia e saúde,
2004.
FAVARON. Arnaldo, Rio de Janeiro, ed. Biologia e saúde, 2004.
SILVA. Carlos Alberto, Diabetes clinica, Rio de Janeiro, ed. Atlântica, 2004.
LIMA. Walter Celso, Diabetes clinica, Rio de Janeiro, ed. Atlântica, 2004.
AMORIM. Sheila, Diabetes clinica, Rio de Janeiro, ed. Atlântica, 2004.
KRETZCHMAR. Morgana, Diabetes clinica, Rio de Janeiro, ed. Atlântica,
2004.
GAZOLA. Vilma Ap. Ferreira de Godoy, BAZOTTE. Roberto Barbosa,
SOUZA. Sandra Vicente, Atividade física e Diabetes Mellitus, Art., Ciênc. Saúde Unipar,
20-32, 2001.