Caso Clínico de Neurologia
Sara Arcanjo Lino
ANAMNESE - 08/03
ID: FMNN; sexo masculino; 70 anos;
casado; natural e residente em
Fortaleza.
ANAMNESE - 08/03
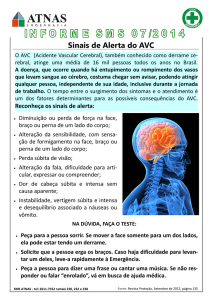
HDA: Paciente com quadro de cefaléia
unilateral à direita, náuseas, vômitos e uma
“dormência” na hemiface ipsilateral, após o
jantar de ontem (segunda-feira, 07/03). Veio
ao hospital sendo liberado após atendimento
e, na volta para casa, percebeu o olho direito
“mais baixo”, sentiu “a metade (direita) da
boca paralisada”, fraqueza muscular nos
membros superior e inferior direitos, além de
vômitos. Retornando imediatamente ao HGF,
já disártrico, foi atendido na Unidade de
Emergência onde se encontra aguardando
exames.
ANAMNESE - 08/03
HPP: HAS e DM (sic) e relata evento
de “entortamento da boca” há 1 mês
(AIT?).
Hábitos: “mascava”, nega etilismo,
nega drogas ilícitas.
HF: ndn.
EXAME NEUROLÓGICO - 08/03
Nervos Cranianos:
– III, IV e VI – motilidade ocular extrínseca
esquerda preservada; presença de nistagmo
horizontal direito; presença de discreta ptose
palpebral direita.
– V – diminuição da sensibilidade na hemiface
direita.
– VII – paresia facial direita do tipo periférica e
paresia da musculatura orofaríngea.
– VIII – deficiente acuidade auditiva.
– IX, X e XII – desvio da úvula para a esquerda,
disfagia e disartria; língua normal.
EVOLUÇÃO - 09/03
Paciente refere cefaléia leve e queixa-se de
engasgo. Evolui com disfagia importante e
tosse.
Mantendo
picos
hipertensivos
(180x110 – 160x90 – 200x100 mmHg). SNG
para alimentação.
Á noite, realizou uma aspiração pulmonar.
Provavelmente foi devido a um outro AVC,
que, deixando-o inconsciente, não permitiu
que ele se mantivesse na posição adequada
para o seu estado. Encontra-se na UTI.
EXAMES
COMPLEMENTARES
TC de crânio: sem alterações.
RM: não realizada, devido
condições do paciente.
às
HIPÓTESE DIAGNÓSTICA
AVC Isquêmico
Não há diagnóstico topográfico porque
não foi feita a Ressonância Magnética.
MEDICAÇÃO
Dieta por SNG p/ HAS
Unasyn
→ ANTIBIÓTICO
Captopril 50mg → ANTI-HIPERTENSIVO
Nifedipina
→ ANTI-HIPERTENSIVO
Clonidina
→ ANTI-HIPERTENSIVO
Hidroclorotiazida → DIURÉTICO
Furosemida
→ DIURÉTICO
Liquemine
→ ANTICOAGULANTE
Fentanil
→ ANESTÉSICO E ANALGÉSICO
Ranitidina
→ PROTETOR GÁSTRICO
Plasil S/N
Dipirona S/N (T > 38oC)
Captopril 25mg S/N (PAS ≥ 180 e/ou PAD ≥ 110mmHg)
Ataque
Isquêmico
Transitório
DEFINIÇÃO
Episódio de déficit neurológico súbito
e transitório induzido por isquemia e
que persista por menos de 24 horas.
A maioria dura menos que 1 hora.
MECANISMO DE AÇÃO
Isquemia causada por uma oclusão
embólica
ou
trombótica
dos
vasos
sanguíneos
extracraniamos
ou
intracranianos, com redução resultante do
fluxo sanguíneo dentro de um determinado
território vascular.
Resolução dos sintomas: dissolução do
êmbolo, com restauração subsequente do
fluxo sanguíneo regional, secundariamente
ao aumento do fluxo colateral.
EPIDEMIOLOGIA
USA: 200 a 500.000 casos por ano.
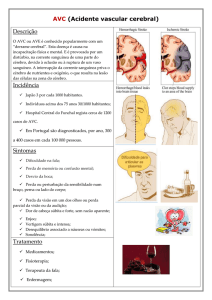
MANIFESTAÇÕES
CLÍNICAS
ÁREA AFETADA
SINAIS E SINTOMAS
Nervos cranianos
Perda visual em um ou ambos os olhos, diplopia, disfunção vestibular,
dificuldade de engolir.
Função motora
Fraqueza uni ou bilateral afetando face, braço ou perna.
Função sensorial
Uni ou bilateral: tanto diminuição como exacerbação da sensação na
face, braço, perna ou tronco.
Fala e linguagem
Dificuldade de pronunciamento da linguagem, de compreensão ou de
“encontrar” palavras.
Coordenação
Braços, pernas ou tronco descoordenado; perda do balanço ou queda
(particularmente para um lado) ao ficar em pé ou andar.
Função psiquiátrica ou
cognitiva
Apatia, comportamento inapropriado, sonolência excessiva, agitação,
psicose, confusão ou falha na memória, falta de atenção, negação de
uma parte do corpo.
POR QUE É IMPORTANTE
PREVENIR?
AIT é fator de risco para AVC e outros
problemas cerebrocardiovasculares.
15-20% dos AVCs são precedidos de AIT.
O risco de AVC em pacientes que tiveram
um AIT é de 10-20% dentro de 90 dias;
metade dos AVCs ocorrem nas primeiras 48
horas depois do AIT.
O risco chega a 30% se o paciente
apresentar idade maior que 60 anos,
diabetes, duração do AIT de mais de 10
minutos e sintomas de adinamia e disfasia.
AIT É COMO FEBRE
É um sinal de anormalidade, que pode
ser bastante significativo ou apenas
um fato trivial.
Requer uma explicação ou uma
investigação para descobrir sua causa
principal.
Não existe um tratamento único para
todos os pacientes.
DIAGNÓSTICO
DIFERENCIAL
Aura migrânea
Hipoglicemia
Encefalopatia
Hematoma subdural
Meningioma
Ansiedade
Convulsão
FATORES DE RISCO
Idade avançada
Tabagismo
Hipertensão
Hipercolesterolemia
Diabetes melitus
Obesidade
Sedentarismo
Estenose da artéria carótida
História de doença cardíaca
História familiar de AVC
História de disritmia
TESTES DIAGNÓSTICOS
Exame laboratorial:
– Mais comuns: hemograma completo, VHS,
glicemia, tempo de protrombina, tempo de
tromboplastina parcial.
– Mais específicos
ECG
Imagens: TC e RM
Punção lombar
Ultra-som e Doppler
Angiografia cerebral
TRATAMENTO
Objetivos:
– Corrigir uma lesão vascular reversível
antes que cause um AVC;
– Começar um tratamento preventivo que
diminua a probabilidade de que os fatores
de risco identificados causem um AVC no
futuro.
TRATAMENTO
Estilo de vida
Farmacoterapia
Cirurgia
ESTILO DE VIDA
Parar de fumar.
Diminuir os níveis de colesterol, através
de exercícios, dieta balanceada e
medicamentos.
Controlar a hipertensão, através de
exercícios, alimentação e medicamentos.
Suspender o uso de anticoncepcionais
orais.
FARMACOTERAPIA
Agentes antiplaquetários.
Agentes anticoagulantes.
Agentes redutores de lipídio.
Inibidores da enzima conversora de
angiotensina.
AGENTES
ANTIPLAQUETÁRIOS
Ácido Acetil Salicílico, ticlopidina,
clopidogrel, aspirina com dipiridamol
de liberação prolongada.
Redução no risco de AVC: 23%
AGENTES
ANTICOAGULANTES
Heparina, varfarina.
Redução no risco de AVC: 68%
HEPARINA
Mecanismo de ação: inibição das proteases
dos fatores da coagulação através da
antitrombina.
Administração intra-venosa.
Efeitos
adversos:
sangramento
e
trombocitopenia (TIH).
Monitoramento pelo TTPA.
Heparinas de baixo peso molecular (HBPM):
menor
ligação
às
proteínas,
melhor
biodisponibilidade, meia-vida mais longa →
dose única sem monitoramento laboratorial.
VARFARINA
Mecanismo de ação: inibição da vitamina K.
Relação dose-resposta variável.
Necessidade de monitoramento.
Administração oral.
Efeito se inicia com 2 a 7 dias depois do
início do tratamento e dura 5 dias depois de
sua interrupção.
Efeito adverso: sangramento.
Reversão da ação: interrupção da terapia,
vitamina K1 e plasma fresco congelado.
AGENTES REDUTORES DE
LIPÍDIO
Pravastatina, atorvastatina, fluvastatina, lovastatina,
sinvastatina.
Mecanismo de ação: inibição da HMG-CoA redutase –
aumento do LDL e diminuição do HDL.
Elevada extração em sua primeira passagem pelo
fígado.
Excreção biliar e renal.
Contra-indicação: disfunção hepática, alcoolismo.
Redução no risco de AVC: 31%.
Necessidade de dieta balanceada.
Obs: testar função hepática 6 meses antes, 6 e 12
meses depois de iniciada a terapia.
INIBIDORES DA ECA
Captopril, enalapril, lisinopril, ramipril
Anti-hipertensivos
Biodisponibilidade de 70% após jejum
Excreção renal
Meia-vida de menos de 3 horas
Efeitos colaterais: tosse, hipotensão,
hipercalemia, angioedema, hiperuricemia
Redução no risco de AVC: 31%
INIBIDORES DA ECA
Mecanismo de ação:
Angiotensinogêneo
Renina
Angiotensina I
ECA
Angiotensina II
Vasoconstrição
Aumento da resistência
vascular periférica
Secreção de aldosterona
Aumento da retenção
de sódio e de água
Aumento da pressão arterial
CIRURGIA
Endarterectomia carotídea
Complicações: AVC, IM
Risco de ter um AVC:
Tratamento clínico
Endarterectomia
Estenose da carótida
de 70-99%
26%
9%
Estenose da carótida
de 50-69%
22%
16%
Estenose da carótida
de menos de 50%
menor
maior
AGENTES
FIBRINOLÍTICOS
Mecanismo de Ação: conversão do plasminogênio
em plasmina - degradação da fibrina - lise do
trombo.
Estreptoquinase, uroquinase, tPA, alteplase (rtPA),
reteplase (rPA).
Até 3 horas depois do aparecimento dos sintomas
do AVC: redução dos riscos de incapacidade
neurológica.
Administração intra-venosa.
Dose total de 0,9 mg/Kg, até um total de 90 mg.
Injetar 10% da dose em bôlus EV, e o restante em
60 minutos.
Custo: centenas a milhares de dólares.
Obrigada!