COMPREENDENDO A
SÍNDROME PSEUDOBULBAR
Manifestações Clínicas e Fonoaudiológicas
ii
Curso de Especialização em Motricidade Oral com Enfoque em Fonoaudiologia Hospitalar
CEFAC - Rio de Janeiro
COMPREENDENDO A
SÍNDROME PSEUDOBULBAR
Manifestações Clínicas e Fonoaudiológicas
Realizada por:
Mônica de Souza Theodulo de Almeida
Dezembro de 1997
iii
Dedico este trabalho:
Aos meus pais, Antonio Claudio Theodulo de
Almeida e Suely Gomes de Souza T. de
Almeida, e ao meu irmão Marcelo de Souza
Theodulo de Almeida, por todo apoio e
incentivo sempre dados, contribuindo para a
realização deste projeto
iv
Agradecimentos à todos os pacientes que
serviram
como
objeto
de
estudo
e
enriqueceram a minha prática clínica, e em
especial ao Dr. José Rodrigues Batalhia, que
muito me acrescentou quanto ao tema deste
trabalho.
v
APRESENTAÇÃO
O que estimulou a autora para a realização deste trabalho foi a percepção da carência de
textos disponíveis, diretamente relacionados ao tema
exposto, e que integrassem
adequadamente os assuntos relacionados a neurologia funcional associando-os a prática da
fonoaudiologia.
Apesar da existência de excelentes textos publicados especificamente sobre neurologia,
disartria, disfonia e disfagia, a maioria trata os distúrbios de forma dissociada, sendo poucos
os autores que integraram os assuntos, de modo a promover um claro entendimento sobre as
reais origens, os sintomas clínicos, o prognóstico e o tratamento adequado destes distúrbios.
Assim, este trabalho foi realizado para ser usado como um instrumento de apoio ao
aprendizado e como uma fonte de referência para o terapeuta quando encontrar-se face a
uma doença vascular cerebral e, mais precisamente, relacionados à síndrome pseudobulbar.
O material científico contido neste texto foi organizado sob uma abordagem ampla e
abrangente, procurando englobar todos os itens que dissessem respeito à síndrome discutida,
e tema do trabalho, de forma a dar ao terapeuta acesso a maior quantidade de dados e
informações necessários para uma criteriosa avaliação fonoaudiológica e um posterior
diagnóstico preciso, possibilitando, assim, a elaboração de um planejamento terapêutico ideal
para a adequada reabilitação deste tipo de paciente.
Desta forma, a proposta da autora neste trabalho é esclarecer e enriquecer um pouco mais os
conhecimentos dos profissionais da área de fonoaudiologia sobre o tema exposto,
apresentando no seu conteúdo elementos que podem ser úteis, e razoavelmente aplicados na
prática clínica.
A Autora
vi
SUMÁRIO
INTRODUÇÃO .......................................................................................... 1
C A P I T U L O I. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 2
1. Doenças de origem vascular..........................................................................................2
1.1. Isquemia e infarto cerebral......................................................................................2
1.1.1. Conceito..........................................................................................................2
1.1.2. Perfil do indivíduo com predisposição ao derrame cerebral...............................3
1.1.3. Sintomatologia e manifestações iniciais..............................................................4
1.1.4. Considerações clínicas.....................................................................................5
1.1.5. Métodos de investigação..................................................................................5
1.1.6. Prognóstico .....................................................................................................7
1.1.7. Tratamento do derrame....................................................................................7
2. Musculatura de inervação bulbar...................................................................................8
2.1. Nervos cranianos ...................................................................................................8
2.1.1. Nervo trigêmio - V par ....................................................................................8
2.1.2. Nervo Facial - VII par.....................................................................................9
2.1.3. Nervo Glossofaríngeo - IX par ......................................................................10
2.1.4. Nervo Vago - X par ......................................................................................10
2.1.5. Nervo Espinhal Acessório - XI par ................................................................11
2.1.6. Nervo Hipoglosso - XII par...........................................................................12
CAPÍTULO II ......................................................................................... 1 3
1. Síndrome pseudobulbar..............................................................................................13
1.1. Conceito..............................................................................................................13
1.2. Sintomatologia .....................................................................................................14
1.3. Manifestações clínicas-fonoaudiológicas...............................................................14
1.4. Etiologia...............................................................................................................15
2. Anatomofisiologia normal............................................................................................17
2.1. Mecanismo da fala normal....................................................................................17
2.1.1. Respiração ....................................................................................................17
2.1.2. Fonação ........................................................................................................18
2.1.3. Ressonância...................................................................................................18
2.1.4. Articulação ....................................................................................................19
2.1.5. Prosódia ........................................................................................................20
2.2. Mecanismo da deglutição normal..........................................................................20
2.2.1. Aspectos anatômicos, neurológicos e funcionais da deglutição.........................21
3. Papel do sistema nervoso na fonação e na fala.............................................................24
vii
4. Desordens neurológicas associadas com lesão no neurônio motor superior...................26
4.1. Distúrbio da fala - disartria espástica ....................................................................26
4.1.1. Conceito........................................................................................................26
4.1.2. Mecanismos da fala alterados.........................................................................28
4.1.2.1. Respiração ..............................................................................................28
4.1.2.2. Fonação..................................................................................................28
4.1.2.3. Ressonância ............................................................................................29
4.1.2.4. Articulação..............................................................................................30
4.1.2.5. Prosódia..................................................................................................31
4.2. Distúrbio vocal.....................................................................................................31
4.2.1. Sinais acústicos..............................................................................................31
4.2.2. Sinais fisiológicos...........................................................................................32
4.2.3. Sinais laringoscópicos ....................................................................................32
4.2.4. Sinais estroboscópicos...................................................................................32
4.2.5. Fisiopatologia ................................................................................................33
4.3. Distúrbio da deglutição - disfagia..........................................................................33
4.3.1. Conceito........................................................................................................33
4.3.2. Complicações da disfagia - aspiração.............................................................33
4.3.3. Manifestações clínicas....................................................................................34
4.3.4. Etiologia ........................................................................................................35
4.3.5. Avaliação da Motricidade Oral ......................................................................36
CAPÍTULO III ........................................................................................ 3 8
1. Reabilitação fonoaudiológica.......................................................................................38
1.1. Programa terapêutico para a disartria....................................................................38
1.1.1. Técnicas compensatórias................................................................................38
1.1.2. Prótese elevadora de palato ...........................................................................40
1.2 Programa terapêutico para a disfagia .....................................................................42
CONCLUSÃO ......................................................................................... 4 6
BIBLIOGRAFIA ...................................................................................... 4 7
INTRODUÇÃO
A síndrome pseudobulbar é proveniente de Acidentes Vasculares Cerebrais Isquêmicos
(Infartos Cerebrais Bilaterais Múltiplos).
Para melhor compreensão do tema específico deste trabalho, fez-se necessária uma
exposição preliminar, e sintética, do que venha a ser um infarto cerebral, conceituando-o e
determinando a seguir as suas causas, manifestações e prognósticos.
Diante da complexidade do quadro clínico de um indivíduo acometido por uma síndrome
pseudobulbar, verificou-se a necessidade de se obter dados mais consistentes que pudessem
contribuir na reabilitação deste indivíduo, a qual deve ser iniciada ainda na fase de internação
hospitalar.
O presente trabalho, além de compreender um estudo substancial da síndrome pseudobulbar,
seu conceito e etiologia, define sua origem, sintomatologia e reais manifestações neurológicas
e fonoaudiológicas, inclusive em suas ramificações patológicas.
Na sua parte final, após a dissertação detalhada sobre o tema, é apresentado um programa
terapêutico básico e adequado a ser aplicado nas diversas fases de tratamento do paciente
portador da síndrome.
2
CAPITULO I
1. DOENÇAS DE ORIGEM VASCULAR
1.1. ISQUEMIA E INFARTO CEREBRAL
1.1.1. Conceito
A interrupção do fluxo sangüíneo por 30 segs. já modifica o metabolismo cerebral. Depois de
1 minuto, os neurônios afetados deixam de funcionar. Passados 5 minutos, a anóxia
desencadeia uma série de alterações que por vezes culminam na instalação do infarto cerebral,
se bem que as lesões nem sempre sejam permanentes, desde que a circulação sangüínea seja
restabelecida de imediato.
O aparecimento de sinais e sintomas causados por lesões vasculares permanentes depende da
localização das mesmas, assim como da circulação arterial existente, capaz de contornar a
lesão, quer seja ela congênita ou desenvolvida no decorrer do tempo. A capacidade funcional
da circulação colateral depende de numerosos fatores, sobretudo da velocidade com que se
processou a oclusão.
A isquemia pode ser devida à muitas causas, tais como oclusão arterial por arteriosclerose,
trombose ou embolia; hipotensão arterial generalizada; viscosidade anormal do sangue,
dificultando a passagem do mesmo pela rede sangüínea.
3
As causas mais freqüentes de infarto são a arteriosclerose e a hipertensão arterial em suas
fases mais avançadas.
Muitos pacientes apresentam infartos múltiplos. São encontrados geralmente nos gânglios da
base, na cápsula interna e na base da ponte. As lacunas são devidas à oclusão das artérias
perfurantes, em casos de diabetes mellitus ou de hipertensão arterial prolongada.
1.1.2. Perfil do indivíduo com predisposição ao derrame cerebral
O infarto cerebral não representa um acontecimento acidental. Pelo contrário, trata-se do elo
final de uma cadeia de acontecimentos que atuam durante décadas, antes de instalar-se o
derrame.
A lista abaixo enumera os elementos até agora conhecidos, que fazem parte do perfil do
indivíduo predisposto ao derrame:
•
Idade
•
Sexo
•
Raça
•
Antecedentes de crises isquêmicas transitórias ou de infarto cerebral anterior.
•
Hipertensão arterial.
•
Cardiopatias
- alterações eletrocardiográficas sugestivas de hipertrofia ventricular esquerda
- infarto do miocárdio
- arritmias cardíacas, sobretudo fibrilação auricular
- insuficiência cardíaca congestiva
•
Sinais clínicos de arteriosclerose
4
- angina de peito
- sopros arteriais
•
Sinais de aproveitamento deficiente da glicose
•
Outros fatores de risco compreendem:
- tabagismo
- gota
- alcoolismo
- tipo de personalidade
- esgotamento crônico (estresse)
1.1.3. Sintomatologia e Manifestações Iniciais
Os diferentes tipos de doença vascular cerebral diferem ligeiramente, em relação ao modo de
se iniciarem e aos sintomas e a evolução clínica; entretanto os dados clínicos por si só nem
sempre permitem identificar a causa responsável, em dado paciente.
Em geral, o paciente com doença vascular cerebral permanece assintomático, até a doença
alcançar estágio avançado. Freqüentemente, minutos, horas ou dias antes de se instalar o
derrame, o paciente apresenta às vezes cefaléia, tonturas, sonolência ou confusão mental.
Quando surgem sintomas premonitores focais de um derrame, eles costumam ser indício de
infarto e não de hemorragia.
Em cerca de 30% dos casos, a instalação de um déficit neurológico permanente é precedida
pelo aparecimento de crises isquêmicas transitórias (AIT).
5
Estas crises transitórias parecem na maioria dos casos ser devidas à formação de
microembolias, procedentes de placas aterotrombóticas localizadas na artéria carótida ou na
artéria vértebro-basilar.
1.1.4. Considerações Clínicas
As doenças vasculares do cérebro são a causa mais freqüente dos distúrbios neurológicos
que se observam na população adulta.
Os acidentes vasculares cerebrais podem ocorrer em qualquer grupo etário, em qualquer
época, em ambos os sexos e em todas as raças, mas cada um destes fatores influi sobre a
incidência e prevalência dos diferentes tipos de acidente vascular cerebral.
O derrame é de observação rara antes dos 40 anos, exceção feita aos casos devidos à
embolia.
Os infartos cerebrais são mais freqüentes entre os 60 e 80 anos. A hemorragia cerebral é
mais freqüente em pessoas dos 40 aos 60 anos de idade.
1.1.5. Métodos de Investigação
O atendimento dos pacientes com AVCI deve ser o mais precoce possível e de preferência
em unidade de tratamento intensivo.
Paralelamente à investigação paraclínica, deverão ser instituídas medidas básicas de
manutenção das condições gerais do paciente.
6
O ecocardiograma permitirá detectar alterações do ritmo cardíaco, disfunções embologênicas
ou que tragam diminuição da perfusão. Este exame poderá ser útil nos casos em que se
suspeita de AVCI embólico.
O diagnóstico dependerá da história clínica detalhada, do exame clínico e dos exames
subsidiários.
O método de escolha para a confirmação da impressão clínica é a tomografia cerebral
computadorizada.
Ela permitirá a diferenciação entre os AVCI e os hemorrágicos, tais como hematomas e
hemorragias subaracnóides maiores.
A tomografia é um exame complementar e não um substituto do exame neurológico clínico
criterioso.
A arteriografia cerebral terá indicação quando se suspeitar da presença de aneurisma ou
malformação arteriovenosa. Sua realização poderá acelerar processos isquêmicos em
evolução ou agravar quadros precariamente equilibrados. Por isso, não deve ser usada em
paciente que não for candidato à cirurgia.
Também não está indicada como exame de rotina nos pacientes com história recente de
derrame, a não ser quando absolutamente necessária para fins diagnósticos ou terapêuticos.
A ressonância nuclear magnética é outro método de exame cerebral, que oferece imagens
mais precisas, revelando as dimensões do infarto com nitidez muito superior à conseguida
através da tomografia computadorizada. A maior rapidez deste exame, a resolução cada vez
7
maior graças aos progressos técnicos e a ausência de risco para o paciente garantem a este
método ampla divulgação no diagnóstico do derrame cerebral.
1.1.6. Prognóstico
O prognóstico para os pacientes acometidos por AVCI está diretamente relacionado com o
território atingido, a dimensão da área infartada, os problemas clínicos associados, a idade do
paciente e as condições de atendimento. De acordo com pesquisas 3 a 20% evoluem para o
óbito; 30 a 70% tem uma melhora funcional favorável.
1.1.7. Tratamento do Derrame
O tratamento do derrame consiste em medidas clínicas e cirúrgicas. A conduta clínica
compreende os métodos terapêuticos destinados a reduzir ou a evitar o infarto cerebral (junto
com medidas para manter o paciente com vida), medidas que têm por finalidade prevenir a
repetição do derrame e medidas de reabilitação, cujo objetivo é a melhor recuperação
possível da capacidade funcional.
8
2. MUSCULATURA DE INERVAÇÃO BULBAR
0 sistema nervoso é destinado ao controle geral dos demais órgãos e sistemas. É dividido em
Sistema Nervoso Central (encéfalo e medula) e Periférico (nervos cranianos e espinhais).
Os impulsos motores destinados ao músculo estriado trafegam por neurônios cujos corpos
celulares encontram-se na porção segmentar do SNC, o chamado Neurônio Motor Periférico
(NMP). Lesões que ocorram em qualquer local do NMP impedirão a chegada de impulsos
ao músculo.
Em relação aos Neurônios Motores Periféricos do tronco encefá1ico, ou seja, os nervos
encefálicos, verifica-se que eles tem características próprias e podem ser motores, sensitivos
ou mistos.
Os nervos cranianos se dividem em doze pares, mas apenas aqueles que tem influência direta
na motricidade oral, inervando os músculos que são responsáveis pelo adequado
funcionamento da musculatura orofacial, serão relatados.
2.1. NERVOS CRANIANOS
2.1.1. Nervo trigêmio - V par
É um nervo misto, que possui uma raiz sensitiva (formada pelos prolongamentos centrais dos
neurônios sensitivos situados no gânglio trigeminal, onde os prolongamentos desses neurônios
formam três ramos do trigêmio: nervo oftálmico, maxilar e mandibular) e uma raiz motora
9
(constituída de fibras que acompanham o nervo mandibular, e que emerge da face
ventrolateral da ponte medial à raiz sensitiva).
A raiz sensitiva garante a inervação sensitiva da face, sendo responsável pela sensibilidade tátil
discriminativa da face e pelas sensações térmicas e dolorosas.
A raiz motora inerva os músculos mastigadores (temporal, masséter, pterigoideo lateral,
pterigoideo medial, milohioideo e ventre anterior do músculo digástrico). As lesões do nervo
trigêmio localizadas na ponte comprometem geralmente o núcleo motor e os principais
núcleos sensitivos, provocando paralisia dos músculos da mastigação e desvio do queixo para
o lado da lesão, além de perda da sensibilidade tátil da face. As lesões localizadas no bulbo
afetam apenas o ramo descendente, manifestando-se pelo comprometimento da sensibilidade
dolorosa e térmica e pela abolição do reflexo corneano e do espirro.
2.1.2. Nervo Facial - VII par
É um nervo misto. Emerge do sulco bulbo-pontino através de uma raiz motora, o nervo facial
propriamente dito, e uma raiz sensitiva, o nervo intermédio. Inerva os músculos da face, se
ramificando em:
a) Fibras Aferentes Viscerais Especiais - que recebem impulsos gustativos originados dos 2/3
anteriores da língua e seguem inicialmente com o nervo lingual.
b) Fibras Aferentes Viscerais Gerais - responsável pela sensibilidade de um pequeno território
da mucosa das fossas nasais e da porção superior do palato mole.
c) Fibras Aferentes Somáticas Gerais - responsáveis pela sensibilidade de um pequeno
território do pavilhão auditivo e meato acústico externo.
10
d) Fibras Eferentes Viscerais Gerais - responsáveis pela inervação das glândulas lacrimal,
submandibular e sub-lingual.
e) Fibras Eferentes Viscerais Especiais - responsáveis pela inervação dos músculos mímicos
da face, músculo estilohioideo e ventre posterior do músculo digástrico.
As lesões do nervo facial provocam paralisia dos músculos faciais, acompanhada ou não de
perda do sentido da gustação nos 2/3 anteriores da língua e de anomalias de secreção das
glândulas lacrimais e salivares, de acordo com o segmento do nervo afetado pela lesão.
2.1.3. Nervo Glossofaríngeo - IX par
É um nervo misto, que emerge do sulco lateral posterior do bulbo. As fibras motoras inervam
o músculo estilofaríngeo e os músculos constritores da faringe. As fibras sensitivas transmitem
a sensibilidade geral do terço superior da faringe, assim como as sensações gustativas
procedentes do terço posterior da língua.
As lesões do nervo glossofaríngeo provocam ageusia do terço posterior da língua; hipoestesia
da amigdala, do véu e da faringe; dificuldade de deglutição e abolição unilateral do reflexo de
vômito.
2.1.4. Nervo Vago - X par
É um nervo misto, que emerge do bulbo pelo sulco posterior lateral. As fibras do nervo vago
que se originam no núcleo ambíguo inervam os músculos da faringe e laringe; as fibras
11
procedentes do núcleo motor dorsal são responsáveis pela inervação autônoma do coração,
pulmões, esôfago e estômago.
As lesões unilaterais do núcleo ambíguo do bulbo manifestam-se por disartria e disfagia. A
voz se torna rouca, os líquidos refluem pelo nariz, ocorre paralisia do véu do paladar no lado
afetado, com desvio da úvula para o lado oposto, durante a fonação, e o reflexo palatino está
abolido no lado afetado.
As lesões bilaterais do núcleo ambíguo provocam afonia e disfagia severas. A destruição
bilateral deste núcleo é rara.
2.1.5. Nervo Espinhal Acessório - XI par
É um nervo exclusivamente motor, sendo formado por uma raiz craniana ou bulbar e uma raiz
espinhal. As fibras da porção acessória deste nervo tem origem no núcleo ambíguo, fundemse com o nervo vago para inervar a laringe.
A paralisia do ramo espinhal provoca diminuição da força muscular e atrofia do músculo
esternocleidomastóideo, além de atrofia parcial do trapézio. Observa-se diminuição da força
muscular na execução dos movimentos de rotação da cabeça para o lado oposto bem como
redução da força para levantar o ombro.
0 núcleo do nervo espinhal acessório pode vir a ser destruído por processos infecciosos e
pelas alterações degenerativas ao nível do bulbo.
12
2.1.6. Nervo Hipoglosso - XII par
É um nervo exclusivamente motor, onde o seu núcleo está situado no bulbo, sob o assoalho
do 4o ventrículo, imediatamente lateral à linha média. É o responsável pela inervação da
língua.
As lesões unilaterais deste nervo ou do seu núcleo manifestam-se por atrofia e paralisia dos
músculos de uma metade da língua. Quando exposta, a língua apresenta desvio para o lado
oposto; os movimentos em direção ao lado normal revelam-se ausentes ou muito fracos.
Os processos crônicos que afetam o núcleo deste nervo acompanham-se de fibrilações
musculares da língua (fasciculações). A paralisia bilateral do nervo provoca atrofia das duas
metades da língua e paralisia de todos os seus movimentos, resultando em disartria acentuada
e dificuldades no deslocamento do bolo alimentar dentro da boca.
13
CAPÍTULO II
1. SÍNDROME PSEUDOBULBAR
1.1. CONCEITO
É a paralisia dos músculos de inervação bulbar causada por um comprometimento supranuclear.
A existência desta síndrome implica lesões bilaterais das vias córtico-nucleares (feixe
geniculado).
Esta síndrome é observada quando existem pelo menos dois infartos cerebrais importantes em
ambos os hemisférios cerebrais (instalando-se eventualmente em épocas diferentes) ou
numerosas lacunas em ambos os lados; localizadas nos lobos frontais.
As lesões bilaterais dos hemisférios causam sinais reflexos bilaterais das vias córtico-espinhais
(com ou sem hemiplegia bilateral), disartria e disfagia supra-nucleares (com comprometimento
dos movimentos voluntários do palato mole e da faringe, mas com aumento dos movimentos
reflexos destes músculos).
Como as fibras do tracto córtico-nuclear para os núcleos motores do bulbo são cruzadas e
não cruzadas, os sintomas das paralisias pseudobulbares só são evidentes nas lesões bilaterais
deste tracto.
14
Esta síndrome do neurônio motor superior ocorre com maior freqüência nos Acidentes
Vasculares Cerebrais que acometem a cápsula interna ou a área motora do córtex.
1.2. SINTOMATOLOGIA
A sintomatologia varia de acordo com a localização da lesão, ao longo do trajeto do feixe
piramidal.
Lesões da cápsula interna levam à hemiplegia espástica contra-lateral, pois as fibras piramidais
e extra-piramidais situam-se muito próximas umas das outras. O feixe córtico-nuclear também
costuma estar afetado, fato que explica a paralisia facial do lado oposto, assim como, a
paralisia do nervo hipoglosso. A maioria dos núcleos dos nervos cranianos motores recebem
inervação bilateral a partir deste feixe, ora integralmente, ora de forma parcial.
1.3. MANIFESTAÇÕES CLÍNICAS - FONOAUDIOLÓGICAS
O quadro clínico é dominado por perturbações da fonação e da deglutição, relacionadas com
um déficit bilateral do comando dos músculos da língua, do véu palatino, da faringe e da
laringe. O reflexo do véu está abolido e não há fasciculações na língua.
Uma diplegia facial e uma fraqueza dos músculos mastigadores podem estar associadas a
síndrome pseudobulbar.
À síndrome deficitária associam-se, com freqüência, a espasticidade (exaltação do reflexo
masseterino) e fenômenos de liberação da mímica automática: riso e choro espasmódicos.
15
O conjunto compõe uma vez monótona, de tonalidade variável e uma nasalidade
característica. Há uma disartria lingual associada a um estado pareto-espasmódico.
A língua encontra-se fixada na arcada inferior enquanto que a mobilidade das cordas vocais
está melhor conservada. O paciente encontra dificuldades em mover os lábios, torna-se
impossível o sopro, e a saliva escorre pela comissura labial. A dificuldade para deglutir é
grande, havendo muitas vezes uma total incapacidade, sendo preciso alimentar o paciente
através de uma sonda naso-enteral.
Na fonação faz grandes esforços para emitir algum som. O véu do paladar fica imóvel, mas,
algumas vezes, reage ao tato pelo reflexo de contração.
A fala é explosiva, rápida, podendo ser ininteligível e a emissão é fragmentada e entrecortada
de inspirações freqüentes, pois a paralisia do véu faz com que seja utilizada apenas uma parte
da corrente expiratória.
Depois de emitir uma série de palavras com grande esforço, o paciente esgota o ar, devendo
sempre renová-lo, e aí, articula novas palavras sempre curtas e suspirosas.
1.4. ETIOLOGIA
A paralisia pseudobulbar pode estar associada a uma variedade de desordens neurológicas
que afetam bilateralmente os neurônios motores superiores.
Em toda parte essas células corporais, localizadas no córtex motor, atravessam essas sinapses
com neurônios motores inferiores apropriados.
16
Acidentes bilaterais cerebrovasculares, esclerose múltipla, doença do neurônio motor,
neoplasma extensivo, desordens congênitas, encefalites e um trauma severo no cérebro são
causas possíveis desta síndrome.
17
2. ANATOMOFISIOLOGIA NORMAL
2.1. MECANISMO DA FALA NORMAL
Para a compreensão da fala anormal, é necessário conhecer primeiro as características de
uma fala normal, além de um pouco de anátomo-fisiologia. Com um melhor entendimento dos
mecanismos básicos, será possível distinguir entre o que é considerado normal e patológico.
Assim, cada mecanismo será abordado resumidamente, de modo a enriquecer a percepção
do leitor.
2.1.1. Respiração
A função da respiração, na fala, envolve o controle do fluxo de ar através da glote pelos
pulmões e essas estruturas implicam na expansão e na contração deles.
O sistema respiratório comporta-se um pouco diferente na fala, quando procura manter uma
pressão constante subglotal durante a expiração, a fim de permitir uma fonte de energia
constante para as cordas vocais. Isto requer uma inspiração mais rápida do que a que ocorre
com a respiração mais calma e é seguida por expiração mais lenta, mais controlada.
A maioria da fala, na conversação, ocorre na faixa entre 35% e 60% da capacidade vital.
18
2.1.2. Fonação
A laringe está situada na extremidade mais alta do sistema respiratório inferior, conectando
embaixo com a traquéia, e acima com a faringe. A fonação é produzida modificando, como
válvulas, as pregas vocais da laringe, até que sejam trazidas para a posição. Isto permite que
pequenos sopros de ar passem, até uma dada velocidade, através da glote fechada.
A produção do som ocorre quando a pressão subglotal é aumentada, forçando o ar através
das pregas vocais, cerradamente, aproximadas.
A seqüência da pressão muda e esta ocorrência causa golpes de ar para serem forçados
através da abertura glotal quando a pressão subglotal excede à pressão nas pregas. A
velocidade com que estes golpes são formados determina uma freqüência básica para o som
resultante e é chamada de “freqüência fundamental”. Fatores determinando a freqüência
fundamental incluem a massa das pregas vocais, a tensão nas pregas vocais, a área da glote, a
pressão subglotal e a depressão da prega vocal.
Durante a fonação, as pregas vocais são quase aproximadas quando a pressão subglotal
excede a pressão glotal e a corrente de ar é liberada através da glote pela força da exalação.
2.1.3. Ressonância
Ressonância significa o aumento das vibrações aéreas (sons). Assim, o som produzido ao
nível do laringe vai encontrar as cavidades situadas acima do laringe e que, de acordo com
suas características anatômicas, reforçam ou não os harmônicos, dando o aspecto vocal final
do indivíduo.
As cavidades de ressonância humana são as cavidades supraglóticas, a cavidade oral e
orofaringe, a cavidade nasal e nasofaringe.
19
As cavidades de ressonância modificam a forma, devido a estruturas anatômicas móveis e
fixas, resultando na produção de diferentes sons.
2.1.4. Articulação
A articulação é criada pela variação no tamanho e na forma do trato vocal, o que ocorre
através do movimento de muitas estruturas relacionadas, associadas com a boca, incluindo
lábios, dentes, língua e palato mole.
Os lábios e as bochechas são estruturas móveis. Os músculos que formam estas estruturas
têm a principal função na abertura e no fechamento da boca.
A boca é a cavidade limitada pelos lábios, bochechas, língua, palato duro e mole. A cavidade,
propriamente, é fechada anteriormente pelo palato duro e, posteriormente pelo palato mole.
A língua é um órgão muscular multifuncional, envolvida com a mastigação, a deglutição, a fala
e o paladar. É a mais importante estrutura na articulação.
Ela altera o tamanho e a forma das cavidades oral e faríngea e produz muitas consoantes
pelos movimentos contra os dentes, gengivas e palato. É dividida em 2/3 anteriores, que
repousam no assoalho da boca, enquanto o 1/3 posterior forma a parede anterior da faringe.
20
2.1.5. Prosódia
Três fatores estão primariamente envolvidos no controle da prosódia: entonação, força e
ritmo. Estes fatores são alterados pelas mudanças que o sistema da fala pode fazer, quanto à
força, intensidade, tempo de articulação (ritmo) e tempo de pausa.
Cada um destes fatores depende do próprio funcionamento em todos os níveis do controle do
sistema nervoso central.
2.2. MECANISMO DA DEGLUTIÇÃO NORMAL
A Deglutição é uma atividade neuromuscular muito complexa, iniciada conscientemente e se
completa mediante a integração no sistema nervoso central de impulsos aferentes e eferentes,
organizados no centro da deglutição.
Ela tem como função propelir o alimento da boca para o estômago, servindo também como
mecanismo protetor para os tratos respiratório e digestivo.
Para que se possa diagnosticar adequadamente alguma alteração no processo da deglutição, é
necessário primeiro conhecer sua fisiologia.
O trato da deglutição se estende desde a boca até o estômago e envolve várias estruturas,
incluindo a faringe, laringe e esôfago.
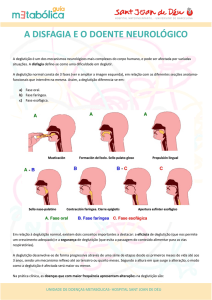
O mecanismo da deglutição normal consiste em três estágios:
1. O primeiro estágio é o oral, que é voluntário, onde o alimento é colocado na boca, há o
fechamento dos lábios, o alimento é misturado com a saliva, se transformando em um
bolo. Este bolo é colocado na linha média entre a parte anterior da língua e palato duro.
21
A parte anterior da língua é elevada e pressionada contra o palato duro, a mandíbula é
fixada, e ocorre formação de um arco elevado do corpo da língua contra o palato mole
para empurrar o bolo até a faringe. Este estágio leva menos de 1 segundo para se
completar.
2. O segundo estágio é o faríngeo, que é involuntário, onde a respiração é inibida e
contrações dos três constritores deslocam o alimento através da faringe. O bolo
alimentar é impedido de entrar na nasofaringe pela elevação do palato mole contra a
parede posterior da faringe. À deglutição do alimento, a epiglote se eleva e anterioriza
para depois se projetar posteriormente. As vias aéreas se mostram protegidas pelo
fechamento da rima glótica e pela elevação laríngea. No momento em que ocorre a
elevação do osso hióide e da laringe, produz-se o relaxamento do esfíncter faringoesofágico (relaxamento do cricofaríngeo). O transporte do bolo pela faringe demora
mais ou menos 1 segundo.
3. O terceiro estágio é o esofágico, onde o bolo alimentar penetra na porção superior do
órgão, sendo impulsionado através de uma onda peristáltica rápida. Produz-se
movimento peristáltico da totalidade da faringe para facilitar o esvaziamento. Quando o
bolo alcança o extremo gástrico do esôfago, produz-se uma rápida abertura e o
alimento entra no estômago. Este estágio leva entre 3 a 9 segundos.
2.2.1. Aspectos Anatômicos, Neurológicos e funcionais da deglutição
Para a deglutição é necessário controle neuromotor fino e participam deste controle o córtex,
o tronco e os nervos encefálicos: trigêmio (V par), facial (VII par), glossofaríngeo (IX par),
vago (X par), acessório-espinhal (XI par) e hipoglosso (XII par).
A função sensorial nos dá a sensação geral e o paladar. Na sensação geral o trigêmio (V par)
inerva os dois terços anteriores da língua e o glossofaríngeo o terço posterior.
22
A sensação geral da cavidade oral como um todo é dada pelo glossofaríngeo para amígdalas,
palato mole e faringe. O vago inerva a faringe em suas partes posterior e inferior, laringe e
vísceras. A sensação geral nos permite a localização do bolo alimentar, perceber variações de
textura e temperatura entre outros. O paladar é dado pelo facial nos 2/3 anteriores e pelo
glossofaríngeo no terço posterior da língua. A informação sensorial da deglutição é levada ao
tronco encefálico na formação reticular que emite respostas motoras apropriadas para o
momento.
A região mais efetiva para o reflexo de deglutição é o istmo das fauces, também chamado de
pilares anteriores e posteriores, inervada pelo glossofaríngeo.
O controle motor do estágio da deglutição é dado pelo trigêmio para os músculos milohióideo
e digástrico, que participam da abertura da boca; facial para o fechamento dos lábios e
hipoglosso na movimentação da comida e sua propulsão para trás feita pela língua
(musculatura extrínseca e intrínseca).
O reflexo de deglutição é desencadeado pela língua impelindo e comprimindo o bolo
alimentar posteriormente. Quando este bolo contacta os pilares, principalmente o anterior, o
reflexo se inicia. A identificação dos tipos de estímulos orais e sua localização são feitos
através do glossofaríngeo, que informa à formação reticular que, por sua vez, aciona os
reflexos orais possíveis como vômito ou fechamento do palato mole e deglutição.
Quando os canais de input sensorial e/ou controle motor da língua estão danificados, não há a
ação motora apropriada da deglutição, pois os reflexos não serão acionados normalmente.
Enquanto a mastigação, movimentação oral do bolo ou atividade voluntária para impelir o
bolo estiver acontecendo, o reflexo de deglutição não será acionado. Esse reflexo só é
acionado quando a língua completou rotatória e impulsiona o bolo para trás. Quando a
23
formação reticular aciona o reflexo de deglutição, passa a ocorrer um número de
comportamentos neuromusculares coordenados na faringe.
A primeira função neuromotora que ocorre na faringe é o fechamento velofaringeal (X par e
IX par). A segunda ação é a contração dos constritores faringeais para começar a ação
peristáltica (X par). A terceira ação é a de proteção da faringe através de sua elevação (XII
par) e do seu fechamento através das bandas ventriculares (XI par e X par). Por último, o
músculo cricofaríngeo ou o segmento faringoesofageal relaxa, permitindo a passagem do bolo
ao esôfago (X par).
No adulto normal estão presentes o reflexo palatal, o de vômito e o de deglutição. O reflexo
palatal é acionado por contato de algo na superfície anterior do palato mole (IX par). A
resposta é a elevação e retração do palato mole.
O reflexo de vômito é acionado por estímulo na faringe posterior ou base da língua (IX par).
A resposta é a contração repentina e forte do palato mole e dos constritores faringeais. Estes
2 reflexos, palatal e vômito, têm controle no tronco cerebral sem input cortical.
O reflexo de deglutição é acionado via movimento voluntário da língua com toque nos pilares
(IX par). A resposta é a deglutição.
Apesar dos 3 reflexos dividirem a mesma via sensorial do nervo glossofaríngeo (IX par), há
grandes diferenças na natureza e localização do estímulo necessário para acionar cada um
deles. Estas diferenças são suficientes para resultar na presença de um reflexo e na ausência
de outro.
24
3. PAPEL DO SISTEMA NERVOSO NA FONAÇÃO E NA FALA
A fala é um processo complexo que requer contração coordenada de um grande número de
músculos para sua produção. A contração dos músculos do mecanismo da fala é controlada
por impulsos nervosos que se originam em áreas motoras do córtex cerebral e que passam
aos músculos por via do sistema motor.
O nível inferior do controle motor é provido de neurônios que conectam o sistema nervoso
central à fibras do músculo esquelético. Estes neurônios, denominados neurônios motores
inferiores, tem seus corpos celulares localizados nos núcleos do tronco cerebral. As áreas
motoras do córtex cerebral responsáveis pela iniciação da atividade muscular voluntária
constituem o nível mais alto do controle motor. Estas áreas podem dominar os neurônios
motores inferiores localizados no tronco cerebral e a medula espinhal, tanto diretamente no
sistema piramidal ou indiretamente, via sistema extra-piramidal. Os neurônios que formam os
sistemas piramidal e extra-piramidal são coletivamente denominados de neurônios motores
superiores.
Para a execução da fala, há o envolvimento de diversos sistemas diferentes ou parte deles. O
sistema respiratório, é também usado para a fala, com contribuições do sistema digestivo,
principalmente da boca, do maxilar e dos dentes.
A fala requer o uso do sistema respiratório mecanicamente, para geração e controle dos
fluxos de ar e pressão necessários para falar.
Deve haver um nível elevado de coordenação entre o sistema mecânico, parede do tóraxabdomen, laringe, faringe, lábios, língua, dentes e mandíbula, de modo que todos funcionem
25
no momento correto e pela duração de tempo necessário para a produção de sons
individuais.
A manifestação de dano ao sistema nervoso variará, dependendo de onde a lesão ocorre. Se
a lesão ocorre no córtex, muitos componentes da fala podem ser afetados, incluindo a
habilidade de usar a linguagem para iniciar a fala e para produzir movimentos musculares
necessários à fala inteligível ou controlar movimentos musculares.
26
4. DESORDENS NEUROLÓGICAS ASSOCIADAS COM LESÃO
NO NEURÔNIO MOTOR SUPERIOR
4.1. DISTÚRBIO DA FALA - DISARTRIA ESPÁSTICA
4.1.1. Conceito
Darley, Aronson e Brown (1975 a, p. 2) definem disartria como um “nome coletivo para um
grupo de problemas da fala que são ocasionados por distúrbios no controle muscular no
mecanismo da fala devido à alterações em qualquer dos processos motores básicos
envolvidos na execução da fala”.
A Disartria espástica é associada a um dano nos neurônios motores superiores. Os neurônios
motores superiores levam impulsos nervosos das áreas motoras do córtex cerebral para os
neurônios motores inferiores. Lesões acima dos neurônios motores podem causar disartria,
talvez localizados no córtex cerebral, na cápsula interna, nos pedúnculos cerebrais ou no
tronco cerebral. Os sinais clínicos das lesões nos neurônios motores superiores incluem
paralisia ou paresia espástica envolvendo músculos; pequena ou não atrofia muscular (exceto
para aquela atrofia causada pelo desuso); hiperatividade muscular com estiramento dos
reflexos, e presença de reflexos patológicos (por exemplo, sinal positivo de Babinski, reflexo
da preensão, reflexo de sucção, etc...). Uma das características básicas das lesões nos
neurônios motores superiores é a dos arcos reflexos que continuam anatomicamente intactos;
entretanto nas lesões de neurônios motores inferiores, o arco reflexo é interrompido e
favorece os reflexos ausentes ou diminuídos.
A Disartria espástica persistente é causada por uma interrupção bilateral dos neurônios
motores superiores que inervam os núcleos do nervo craniano bulbar. O nome dado às
27
paralisias espásticas que afetam a musculatura bulbar, como resultado de lesões bilaterais nos
neurônios motores superiores, é paralisia pseudobulbar (ou paralisia bulbar supranuclear). Ela
está tipicamente associada com infartos cerebrais múltiplos, freqüentemente lacunares.
A paralisia pseudobulbar é caracterizada por traços semelhantes como na paralisia facial
bilateral, disfagia, hipofonia, hemiparesias bilaterais e bradicinesia. A baba nos cantos da boca
é comum e muitos desses pacientes possuem reações emocionais excessivas (explosões
descontroladas de riso ou de choro). A hiperatividade do reflexo da mandíbula e o reflexo de
sucção positiva também são evidenciados.
Esses pacientes têm reflexos rápidos e patológicos. O movimento perde sua velocidade,
coordenação e extensão e é menos controlado e mais imperfeito. A postura é fletida com
perda do controle normal do extensor antagônico. Quando severa, perde-se o movimento e a
extremidade se torna flácida ou rígida, embora reflexos rápidos persistam.
O início das manifestações é usualmente gradual e esses indivíduos mostrarão diplegia facial,
que afeta primeiramente a parte mais baixa da face. Os movimentos faciais e orais são feitos
lentamente e com dificuldade numa extensão restrita.
Todos os aspectos da produção da fala, incluindo fonação, ressonância, articulação e
respiração são afetados na paralisia pseudobulbar, mas em graus variados.
A paralisia espástica bilateral dos músculos da laringe causa um estreitamento da glote,
levando a um aumento da resistência ao fluxo de ar, neste ponto. Isto poderá ser notado nas
mudanças hipertônicas das cordas vocais. Estas não podem ser visualizadas facilmente , mas
sim com a laringoscopia.
28
4.1.2. Mecanismos da fala alterados
4.1.2.1. Respiração
Embora as mudanças respiratórias não sejam as características mais diferentes da disartria
espástica, elas acompanham o estado espástico.
Restrições na capacidade respiratória são causadas pela presença de atividade muscular em
ambas as musculaturas, inspiratória e expiratória, tanto durante a inspiração como durante a
expiração. Esses pacientes tendem a falar com frases curtas, podendo isso em parte ser
resultado de anormalidades na respiração, embora também possa estar associada à perda do
ar pela glote ou articuladores.
4.1.2.2. Fonação
A maior característica da disartria espástica é a hiperfonação. O indivíduo demonstra uma
qualidade esforçada, reprimida, áspera, com rebaixamento da freqüência fundamental.
Conceitualmente, pode-se considerar a laringe como uma estrutura muscular que aplica força
nas pregas vocais, mantendo-as em firme abdução. O trabalho desejado resulta em sopro de
ar forçado pelo aumento da pressão subglotal através das pregas vocais. Para que isso ocorra
dentro de uma nota fonatória normal, a tensão das pregas deve ser ajustada apropriadamente.
Na presença da espasticidade bilateral, a tonicidade, na musculatura da laringe, é aumentada,
igualmente como ocorre em outros grupos de músculos. Com a tonicidade aumentada há uma
tensão aumentada e associada, através das pregas vocais e uma diminuição da capacidade
das pregas em serem separadas para a liberação dos sopros de ar.
29
Isto resulta no decréscimo da capacidade das pregas para criarem uma tonalidade fonatória
de freqüência normal, força, intensidade e qualidade normais.
Com o aumento da pressão subglotal, como cada sopro de ar passa através das pregas
vocais, terão que fazer isso com grande força, levando a uma amplitude aumentada da
tonalidade vocal. Se a tensão nas pregas for bastante forte, a pressão subglotal requerida para
mover as pregas vocais se tornará muito grande e a voz pára.
Se a pressão subglotal for tal que consistentemente domine a tensão da prega da laringe,
ocorrerão variações no tom fonatório. Juntas, as mudanças levam a um estado hiperfonatório,
com uma qualidade forçada, estrangulada, estalada, característica da disartria espástica.
Estudos realizados por Darley examinando o movimento da prega vocal em paciente com
disartria espástica notaram que o funcionamento era normal, mas notaram, também, aumento
da tensão e decréscimo da extensão do movimento com a fonação.
4.1.2.3. Ressonância
Mudanças na ressonância são comuns mas não tão impressionantes quanto às mudanças na
fonação, na articulação e na prosódia. A espasticidade bilateral afeta o palato mole, causando
a perda do controle normal do movimento palatal e da capacidade para fechar a passagem
nasal.
Alguns aspectos da mudança ressonatória podem resultar das mudanças compensatórias
feitas pelas tentativas individuais para melhorar a fala.
A disfunção palatofaríngea é notada quando o palato mole é encontrado abrindo e fechando
devagar, e permanecendo aberto mais tempo do que o normal.
30
4.1.2.4. Articulação
Distúrbios articulatórios compreendem um aspecto significativo da síndrome. Tendem a ser de
tipo geral, afetando todos os fonemas essenciais.
A articulação tende a ser demorada e projetada com grande esforço. A fala é lenta, ocorrem
anormalidades com consoantes, distorções de vogais, excessiva ou reduzida acentuação.
Com a espasticidade bilateral, a fraqueza, o reduzido alcance e a velocidade dos movimentos
seriam esperados para prejudicar a exatidão da articulação de todos os fonemas. Há
insuficiência de inteligibilidade na conversação.
Para articulação adequada, movimentos bem-controlados requerem pleno alcance do
funcionamento dos lábios, língua, palato mole, bochechas e mandíbula. Quando os
movimentos rápidos e controlados são aberrantes, ocorrem distorções dos fonemas.
Um exame visual oro-motor revela fraqueza de língua e lábios. Embora o tamanho da língua
seja normal e não atrofiada, os movimentos dela dentro e fora da boca são realizados
vagarosamente e a extensão da protusão da língua é limitada. Em alguns casos, o paciente
pode ser incapaz de colocar a língua por cima dos dentes inferiores e os movimentos laterais
também são restritos. Os movimentos voluntários dos lábios são também vagarosos e restritos
em séries.
Desde que a fala é dependente do tempo para a percepção do ouvinte, um retardo na
articulação resultará em distorções da percepção.
O paciente com disartria espástica tem dificuldades principalmente nos fonemas bilabiais,
linguo-dentais e em fonemas fricativos. Quando é severa a disartria, distorções variadas são
ouvidas em todos os grupos de fonemas.
31
4.1.2.5. Prosódia
Hipoprosódia também é proeminente. À fala faltam melodia, variações e alterações na
intensidade. Excessiva acentuação pode ser colocada em fonemas não apropriados,
acentuação reduzida pode aparecer noutros.
As anormalidades estão no ritmo e na seqüência, as dificuldades em variar a velocidade e a
extensão do movimento resultam na perda de variabilidade acústica em todos os parâmetros
da fala.
A hipoprosódia pode ser limitada tentando falar de maneira uniforme, sem variações, com
pequena alteração no tom, no volume e na velocidade e usando movimentos pequenos e
lentos dos articuladores.
Com sons rápidos e repetidos, o paciente revela múltiplas quedas e uma velocidade lenta.
4.2. DISTÚRBIO VOCAL
O principal sintoma vocal encontrado na Síndrome Pseudobulbar é a rouquidão-aspereza.
4.2.1. Sinais acústicos
Os pacientes com paralisia pseudobulbar exibem freqüência fundamental média normal ou
próxima ao normal e variações de freqüência fundamental e de intensidade reduzidas.
32
4.2.2. Sinais Fisiológicos
Pressões subglotais acima do normal podem ser esperadas devido à hipertonicidade e às
características de tensão/esforço da voz. Caso seja soprosa, o paciente provavelmente exibirá
fluxos de ar acima do normal. Se a extensão e a força de movimento das pregas vocais são
afetadas, isto pode refletir-se em tempos lentos de abertura e fechamento das pregas vocais e
talvez em uma fase fechada curta devido à inabilidade de manter forças musculares suficientes.
4.2.3. Sinais Laringoscópicos
De acordo com Darley (1975), nenhuma anomalia laringoscópica foi relatada. No entanto, é
possível que a hiperadução da prega vocal, bem como o hipofuncionamento de outras
estruturas laríngeas possam ser observáveis utilizando os instrumentos atualmente melhorados.
4.2.4. Sinais Estroboscópicos
Quando há hipertonicidade de prega vocal, os achados típicos incluem amplitudes de prega
vocal reduzidas, ondas de mucosa diminuídas e fechamento glótico excessivo. No entanto, se
os músculos apresentam força e movimento reduzidos, o fechamento glótico pode não ser
completo e pode haver assimetria e aperiodicidade de movimento da prega vocal.
33
4.2.5. Fisiopatologia
A paralisia pseudobulbar parece ser uma condição na qual tanto fraqueza muscular como
hiperatividade muscular coexistem, com efeitos diferenciais sobre o ato motor sendo
desempenhado.
Soprosidade é produzida por abertura excessiva das pregas vocais ou talvez por
hipertonicidade do músculo abdutor da laringe (cricoaritenóideo posterior). A hiperatividade
nos adutores exerce um efeito semelhante à hipertonicidade e é consistente com a qualidade
tensão-esforço, bem como com rouquidão-aspereza excessiva.
4.3. DISTÚRBIO DA DEGLUTIÇÃO - DISFAGIA
4.3.1. Conceito
Segundo Donner (1986), é “um sistema de uma doença de base que pode afetar qualquer
parte do trato da deglutição, desde a boca até o estômago”.
4.3.2. Complicações da disfagia - aspiração
A disfagia pode levar à desnutrição, desidratação e broncoaspiração. Quando existem
traumas ou problemas neurológicos evidentes, a disfagia muitas vezes é vista como problema
secundário ou normal. Em outros quadros a disfagia pode apresentar aspirações silenciosas
que são as aspirações não percebidas, e com isto, comida ou saliva entram com freqüência no
canal aéreo e, em seguida, nos pulmões. Algum tempo depois podemos observar edemas
pulmonares ou crescimento de germes patológicos, principalmente os que causam pneumonia.
A aspiração pode ter conseqüências severas e até mesmo fatais.
34
É fundamental diagnosticar em que momento da deglutição ocorre a aspiração (se antes,
durante ou depois). Se ocorrer antes é porque há um atraso ou ausência no disparo do reflexo
de deglutição, além de redução no movimento de língua, diminuição da força de propulsão do
bolo alimentar levando a um movimento inadequado de faringe, tendendo o alimento a ir para
a zona de menor pressão, que é a traquéia.
Ocorrendo aspiração durante a deglutição, temos uma não ascendência da epiglote e uma
elevação de laringe reduzida, com fechamento inadequado.
No caso do paciente aspirar depois da deglutição, temos a presença de resíduos (alimentares
ou outros) que, após o ato de engolir, ficam parados nos seios piriformes. Neste momento a
via aérea está aberta e com o acúmulo destes resíduos, podem escorregar para a via aérea.
4.3.3. Manifestações clínicas
Encontram-se diversas alterações num quadro de distúrbio da deglutição. As mais
freqüentemente encontradas são:
•
Diminuição da abertura da cavidade oral
•
Movimento de língua não funcional
•
Retardo do reflexo de deglutição
•
Ineficiente elevação de laringe
•
Incompetência véu palatina
•
Ineficiente vedamento da via aérea
•
Resíduo de bolo em cavidade oral
•
Pneumonias de repetição
•
Picos de febre
35
•
Perda de peso
•
Resíduo de bolo em valécula e seio piriforme
•
Alteração da própriocepção intra-oral e faríngea
•
Alteração da sensibilidade
•
Alteração do paladar
•
Xerostomia
•
Halitose
•
Aumento da consistência salivar
4.3.4. Etiologia
A disfagia pode estar associada a uma série de desordens, neurológicas ou não, onde as mais
freqüentes são:
•
Paralisia cerebral
•
TCE
•
AVC
•
Câncer de laringe (CA)
•
Traumatismo Raqui-Medular (TRM)
•
Tumor cerebral (tumor de fossa posterior é o mais comum)
•
Síndromes
•
Refluxo gastro-esofágico
•
Aids
•
Encefalopatia por anóxia
•
Esclerose Lateral Amiotrófica (ELA)
•
Esclerose múltipla
•
Miastenia Gravis
•
Infecções congênitas
36
•
Demência
•
Alzheimer
•
Parkinson
•
Distrofias neuromusculares
•
Quadros psiquiátricos
4.3.5. Avaliação da Motricidade Oral
Ao avaliarmos o paciente é importante observar o seu estado mental e de alerta, sua
capacidade de se auto-alimentar, o nível de consciência, a habilidade de seguir seqüência de
comandos simples e a habilidade de iniciar voluntariamente tosse forte (voluntária), para
expulsão de alimentos em possíveis engasgos durante a testagem.
A avaliação se subdivide em clínica e instrumental. Na clínica observa-se a habilidade do
paciente em proteger a via aérea, pesquisa-se as causas da disfagia, determina-se a forma de
alimentação mais indicada para o paciente (colocação de sonda ou não) e a necessidade de
outros estudos, além de observar o nível cognitivo. Também avalia-se o sistema
estomatoguático, verificando-se a capacidade do paciente em fazer movimentação voluntária
de lábios, bochechas e língua, além de tonus e sensibilidade destas estruturas e de outras
como palato duro e mole, e mandíbula.
Durante a avaliação funcional da deglutição (com alimento), observa-se o fechamento dos
lábios para recolher alimento, presença ou não de resíduos escorrendo pelas comissuras, se a
língua tem bom estiramento, rapidez e direção precisa nos movimentos, se há controle oral
adequado e boa força de propulsão do bolo alimentar, e como se encontra o reflexo de
deglutição.
37
Foram citados acima alguns passos importantes de serem seguidos no exame clínico, porém
este deve ser o mais detalhado possível. Para aprofundar o estudo sobre o paciente disfágico,
podem ser solicitados exames complementares de diagnóstico, que são realizados através de
uma avaliação instrumental. Nesta encontramos os seguintes exames: a videofluoroscopia da
deglutição, a manometria, a nasofibroscopia funcional da deglutição, a ausculta cervical e o
Blue Dye. Estes são os exames mais utilizados.
38
CAPÍTULO III
1. REABILITAÇÃO FONOAUDIOLÓGICA
1.1. PROGRAMA TERAPÊUTICO PARA A DISARTRIA
1.1.1. Técnicas Compensatórias
O tratamento fonoaudiológico da disartria espástica na síndrome pseudobulbar é realizado
com o objetivo de minimizar as seqüelas existentes, e não de recuperar ou reverter o quadro
instalado.
Existe uma certa dificuldade na reabilitação destes pacientes, com os distúrbios mostrando-se
resistentes à intervenção. Este tratamento, sendo realizado de forma adequada, pode
compensar alguns mecanismos que se encontram bastante deficitários.
A terapia visa a coordenação global do paciente, coordenação esta que vai desde o
relaxamento até a melhor articulação que o paciente consiga obter, passando em etapas
gradativas, pela adaptação respiratória, da emissão sonora e da ressonância, sendo que esta
última mostra-se difícil de ser compensada.
Para que se obtenha algum resultado terapêutico, deve-se conscientizar o paciente de como é
importante a correta movimentação dos órgãos do aparelho fonador, e de que a fala é
39
automática, mas a partir desse momento ela passará a ser voluntariamente controlada. Para
que esse controle voluntário encontre resultados satisfatórios, terá que haver esforço por parte
dele.
Dependendo do grau de severidade do distúrbio, muitas vezes o tratamento pode não render
resultados, mas só o fato do paciente se sentir amparado faz com que ele consiga buscar, ou
pelo menos tentar encontrar, possibilidades para uma melhora funcional.
O atendimento deve iniciar-se com exercícios de relaxamento, que inicialmente deve ser
global, para depois passar para o específico, de cabeça e pescoço. Esse início pelo
relaxamento muscular progressivo se deve ao fato destes pacientes se encontrarem em
permanente estado de tensão, o que é observada principalmente nos músculos toráxicos e do
pescoço.
Também devem ser trabalhados exercícios respiratórios, enfatizando bem os movimentos
diafragmáticos.
O início dos exercícios de fonação deve ser realizado através de exercícios articulatórios,
englobando exercícios de lábios, bochechas, mandíbula, língua e palato.
É importante chamar a atenção do paciente para a movimentação adequada dos órgãos
articuladores.
A terapeuta pode ajudar nos movimentos com o auxílio dos dedos, de guias próprios ou de
abaixadores de língua.
Deve-se trabalhar o movimento mastigatório através de mordedores de borracha, garrote,
balas ou chicletes e alimentos sólidos, de acordo com as dificuldades do paciente.
40
A partir dos exercícios articulatórios pode-se chegar aos exercícios de zumbidos, sussurro e
prolongamento de tons, emitidos em uma só expiração.
Após progressos na parte articulatória, inicia-se a etapa de coordenação entre respiração e
fonação, melhorando a qualidade da emissão sonora do paciente.
Os fonemas devem ser trabalhados de forma isolada e associados à sílabas, palavras, frases e
textos, com grau de complexidade crescente. Os exercícios de leitura, se possíveis são muito
valiosos.
É fundamental a conscientização do paciente quanto à articulação completa de cada
consoante, principalmente os fonemas finais das palavras. A fala deve apresentar um exagero
na articulação.
Na tentativa de melhorar a inteligibilidade da fala, os pacientes devem ser orientados a
modificar a velocidade da fala, enfatizar os sons consonantais nas palavras, controlar o
número de palavras por respiração e acentuar as palavras adequadamente.
Devem ser realizados exercícios de voz (exercícios áfonos e sonoros), podendo-se utilizar um
gravador para ajudar o paciente a encontrar um nível de intensidade mais adequado e menos
forçado.
Para amenizar o timbre forçado-estrangulado da fala destes pacientes, pode-se ensinar uma
forma menos agressiva do golpe de glote, diminuindo assim a estenose de ar que é
responsável pela má qualidade vocal.
41
Com o objetivo de tentar reduzir ao máximo a abertura palatofaríngea, o que interfere
diretamente na ressonância, pode-se tentar uma atividade compensatória através do aumento
da atividade bucal na fala.
1.1.2. Prótese Elevadora de Palato
A produção normal da fala depende da coordenação das funções orais, palatofaríngicas, e
laríngeas. A função inadequada palatofaríngica causada por insuficiência ou incompetência
adquiridas ou congênitas podem resultar em uma fala anormal caracterizada por excessivo
escape de ar nasal.
Na Paralisia Pseudobulbar, além da deficiência palato-faríngica, que faz com que ocorra uma
emissão nasal de ar durante a produção sonora oral, existem outros sistemas alterados, que
em conjunto, impedem uma fala adequada.
Estudos realizados por profissionais da área de neurologia e odontologia demonstram que
pacientes portadores de incompetência velar podem ser favorecidos com a utilização de uma
prótese elevadora de palato.
A reabilitação via prótese elevadora de palato mole reduz a fala hipernasal por elevação dessa
estrutura a uma posição mais superior e posterior próxima à posição na qual o véu ocuparia
durante a fala e deglutição normais. O grau de elevação e retração do palato proporcionado
pela prótese de sustentação possibilita uma redução da luz palatofaríngica. Esta redução
diminui a nasalidade e aumenta a pressão intra-oral para a articulação das consoantes.
Porém a redução da luz palatofaríngica não deverá restringir a aeração necessária à uma
respiração confortável.
42
Esta reabilitação via prótese elevadora é um meio auxiliar para a fala e não um meio de
correção. Para um tratamento completo será necessário que a prótese seja utilizada em
conjunto com um programa de terapia da fala.
Muitos pacientes com disartria espástica, que possuem uma hipernasalidade, apresentam véus
palatinos imóveis e, assim, carecem de movimento suficiente para obter fechamento. Tais
pacientes, que experimentam palatos moles enfraquecidos ou paralisados, poderiam
beneficiar-se de consultar um protético quanto ao uso de um elevador palatino para manter o
palato imóvel em uma posição mais elevada, de modo que algum contato faríngeo seja
possível.
1.2 PROGRAMA TERAPÊUTICO PARA A DISFAGIA
Para uma boa terapia, é fundamental um diagnóstico correto e preciso.
A primeira postura a ser tomada é determinar se a alimentação por via oral é apropriada ou
não. Caso tenha sido constatado na avaliação o risco de aspiração, solicitar a manutenção de
dieta oral 0 até que a terapeuta obtenha resultados positivos.
Este paciente disfágico pode encontrar-se ainda no hospital. É fundamental a orientação à
enfermagem e aos familiares quanto aos cuidados a serem tomados, principalmente no que diz
respeito à higiene oral.
Devem ser tomados todos os cuidados com relação à higiene e assepsia por parte da
terapeuta, como uso sempre de luvas e máscaras, e lavar as mãos antes de entrar para
trabalhar com paciente.
43
O contato com outros profissionais é muito importante, principalmente com clínico,
fisioterapeuta, nutricionista e neurologista, pois os objetivos neste trabalho só poderão ser
alcançados com a atuação de uma equipe interdisciplinar.
As condições respiratórias devem ser observadas, mantendo-se contato constante com o
fisioterapeuta. Com o trabalho para aumento do número de deglutições, poderá haver alguma
alteração ou desconforto respiratório devido às apnéias freqüentes desencadeadas no ato da
deglutição. O fonoaudiólogo deve estar sempre atento para isso.
Antes de introduzir a alimentação por via oral deve ser realizada uma terapia indireta (sem
alimento), através de exercícios oromotores passivos e ativos para adequação da tonicidade,
mobilidade, sensibilidade, força e coordenação da musculatura de órgãos fono-articulatórios
(lábio, língua, bochecha, palato e mandíbula). Também devem ser feitos exercícios para a
flexibilidade de cabeça, pescoço e ombros, visto que estes pacientes comumente apresentam
uma tensão cervical associada.
Os exercícios respiratórios devem ser realizados para instalar a respiração naso-bucal e
costo-diafragmática, e aumentar a capacidade respiratória. Deve-se ter cautela na utilização
destes em pacientes portadores de cardiopatias.
Ainda dentro da terapia indireta, deve ser feita a estimulação sensorial peri e intra-oral,
através de manipulação digital e tátil/térmica.
Ao ser iniciada a terapia direta com alimento, o paciente só deve receber alimentação da
fonoaudióloga, que deve ter à mão um aspirador e a presença da enfermeira para a
necessidade de uma aspiração. É muito importante a postura adequada do paciente, que deve
estar em posição ereta na cama ou cadeira, com um ângulo de 90o, de preferência com pés
apoiados no chão ou em algum lugar; com a cabeça no eixo e ligeiramente inclinada para a
frente.
44
Não devem haver distratores no momento da alimentação (como TV, rádio), pois a falta de
atenção é muito perigosa. A terapeuta deve dar os comandos, fazer as manobras necessárias
e dar tranqüilidade ao paciente.
A comida deve ser apresentada no nível da boca, iniciando-se o trabalho com meia colher de
chá de cada vez.
Não se deve iniciar a alimentação com líquidos, devido à maior dificuldade em controlá-lo na
boca, pois tendem a escorrer mais rápido. Normalmente inicia-se com o alimento mais
encorpado (pastoso), que é melhor para controlar devido à sua homogeneidade.
A apresentação dos alimentos vai seguindo uma progressão, iniciando-se sempre com os
alimentos de maior facilidade para o paciente.
Continuando a terapia direta, devem ser utilizadas manobras compensatórias e facilitadoras da
deglutição (manobras posturais e de cabeça); instruções ao paciente quanto à freqüência,
firmeza e seqüência de deglutições; modificações no ritmo da alimentação; orientação quanto
à postura adequada após a refeição; modificações quanto ao tipo, quantidade (volume) e
consistência dos alimentos, além de temperatura e sabor agradáveis.
Normalmente os pacientes disfágicos severos necessitam do uso de uma sonda naso-enteral
para suprir o suporte calórico necessário para adequada nutrição. À medida que a
alimentação por via oral vai sendo restabelecida e adequada, vai sendo reduzida a
alimentação pela sonda proporcionalmente, para que a absorção calórica global continue a ir
de encontro às necessidades do paciente durante o período de transição. A alimentação pela
sonda será interrompida quando o paciente estiver consumindo 90% das necessidades
calóricas estimadas, com o peso ideal, sendo que no momento da retirada é comum que o
paciente perca um pouco de peso.
45
46
CONCLUSÃO
O bem-estar físico e psíquico do paciente deve ser sempre nosso objetivo principal.
Para alguns pacientes, o que se espera é apenas proporcionar alguma recuperação da função
normal alterada, dentro do que sua condição permitir.
A preocupação da fonoaudióloga deve ser sempre a de oferecer à ele uma qualidade de vida
melhor possível.
Qualquer esforço realizado deve ser bastante incentivado, mesmo nos seus mínimos
progressos, aumentando assim sua motivação.
Apesar de todas as dificuldades impostas pela Síndrome Pseudobulbar, com persistência e
muita determinação esses pacientes conseguem alguma recuperação funcional.
A fonoaudióloga não deve se sentir frustrada com as limitações terapêuticas, e sim buscar
todos os meios possíveis para que esse indivíduo se sinta amparado.
Com o presente trabalho pôde-se concluir que o cérebro é de uma complexidade muito
grande, e que apesar de todos os avanços da medicina, ainda existem lacunas a preencher.
47
BIBLIOGRAFIA
COOPER, Morton.
1975 - Modernas Técnicas de Reabilitación vocal. Buenos Aires. Médica
Panamericana.
KRUSEN.
1981 - Tratado de medicina física e reabilitação. R.J. Panamericana.
MACHADO, Ângelo.
1983 - Neuroanatomia Funcional. RJ. Atheneu.
LOGEMANN, J. A..
1983 - Evaluation and treatment of swallowing disorders. San Diego. College Hill
Press.
ROWLAND, Lewis.
1984 - Tratado de Neurologia Merritt. RJ. Guanabara-Koogan.
MASSON, Cambier.
1984 - Manual de Neurologia. RJ. Atheneu.
LEMOS, Dulce Consuelo.
1984 - Disartria. R.J. Enelivros.
DUUS, Peter.
1985 - Diagnóstico Topográfico em Neurologia. RJ. Cultura Médica.
PROENCA, Maristela e LIMONGI, Suely.
1985 - “Avaliação e Terapia da Motricidade Oral” in Temas de Fonoaudiologia.
S.P. Loyola.
DOWNIE, Patrícia.
1987 - Neurologia para fisioterapeutas. R.J. Panamericana.
48
TABITH, Alfredo.
1989 - Foniatria. S.P. Cortez.
RIPPE, James.
1990 - Manual de Tratamento Intensivo. R.J. Medsi.
METTER, Jeffrey.
1991 - Distúrbios da Fala. R.J. Enelivros.
GROHER, M. E.
1992 - Dysphagia: Diagnosis and Management. Boston. Butterworth-Heinemann.
GIANINI, Maria Luiza.
1992 - O Tratamento da Disfagia. R.J. Apostila dada em curso.
HILBIG, Haussen.
1992 - “Doença Cerebrovascular Isquêmica” in Revista médica da Santa Casa (vol.
3). Porto Alegre.
SPÓSITO, Maria Matilde.
1993 - Manual de Medicina Física e reabilitação. S.P.
MENNA BARRETO, Sérgio.
1993 - Rotinas em Terapia Intensiva. Porto Alegre. Artes Médicas.
CHERNEY, Leora.
1994 - Clinical Management of Dysphagia in Adults and Children. Chicago. Aspen
Publishers.
MARCHESAN, Irene.
1994 - Tópicos em Fonoaudiologia (vol. IV). S.P. Pancast.
LEMOS, Dulce Consuelo.
1995 - Disfonia. R.J. Revinter.
COLTON, Raymond.
1996 - Compreendendo os problemas de voz. Porto Alegre. Artes Médicas.
49
BRETAN, Onivaldo.
1996 - “Manipulando a disfagia de origem faringoesofágica” in Revista Brasileira de
Otorrinolaringologia (vol. 62, no. 3). S.P. Bios.
BILTON, Tereza.
1996 - Atuação fonoaudiológica no envelhecimento. R.J. Apontamentos de aula.
BOTACCINI, Débora.
1996 - As Doenças Neuromusculares na fonoaudiologia. S.P. Plexus.
GAGLIARDI, RUBENS.
1996 - “Importância do alcoolismo crônico e excessivo na incidência de
aterosclerose carotídea” in Revista Brasileira de Neurologia (vol. 32. no 2). R.J.
Editora Científica Nacional.
GREENBERG, David.
1996 - Neurologia Clínica. Porto Alegre. Artes Médicas.
MURDOCH, B. E.
1997 - Desenvolvimento da fala e Distúrbios da linguagem. R.J. Revinter.
FURKIM, Ana Maria.
1997 - Disfagia. R.J. Apontamentos de aula.