Enviado por
boresdasilva
MATERIAL SARAMPO O

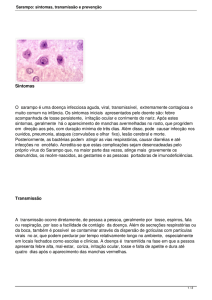
Sarampo Última Atualização: 29/01/2019 Essa é mais uma doença viral que se manifesta de forma aguda, produzindo alterações na pele. É extremamente contagiosa e grave e pode ser evitada por vacina. Entre as principais complicações, principalmente em menores de 2 anos a adultos jovens, estão as infecções respiratórias, a otite, as doenças diarreicas e neurológicas (encefalite). Estudo publicado na revista Science, em maio de 2015, informa que o sarampo pode afetar o sistema imunológico por até três anos, expondo os sobreviventes a um maior risco de contrair outras doenças infecciosas e potencialmente mortais. Ao se espalhar pelo organismo, o vírus do sarampo é capaz de causar inflamação dos pequenos vasos sanguíneos (vasculite) e diversos sintomas como febre alta (acima de 38,5°C), manchas vermelhas por todo o corpo, tosse, secreção nasal intensa, conjuntivite e pequenos pontos brancos na mucosa da boca (manchas de Koplik), característicos da doença. O sarampo é registrado em todo o mundo, principalmente entre o final do inverno e o início da primavera. A transmissão parece aumentar depois de estações chuvosas, em países tropicais como o Brasil. Os maiores registros de casos anuais, com epidemias a cada dois ou três anos, com potencial de afetar pessoas de todas as idades, ocorrem nos países em que a vacinação não atinge a maior parte da população. Naqueles que conseguem manter altos níveis de cobertura vacinal, o número de casos tem caído muito, e ocorrem apenas pequenos surtos a cada cinco/sete anos. Sarampo no Brasil Uma das principais causas de mortalidade infantil no passado, o sarampo foi sendo gradativamente controlado no Brasil graças às políticas de vacinação conduzidas ao longo de décadas, com destaque para o Plano Nacional de Eliminação do Sarampo, de 1992, que tinha como objetivo eliminar a doença do território nacional até o ano 2000. Exatamente no ano 2000, o último caso autóctone — ou seja, não importado nem relacionado à importação — ocorreu no país, no Mato Grosso do Sul. Casos e surtos importados, no entanto, aconteciam eventualmente. Em 2016, um ano depois do fim do surto importado que atingiu 916 pessoas no estado do Ceará entre 2013 e 2015, o Brasil e as Américas receberam da Organização Pan-Americana de Saúde (OPAS) o certificado de áreas livres do sarampo. A partir de 2018, no entanto, um novo surto de grandes proporções atingiu especialmente o estado do Amazonas, onde ocorreram cerca de 10.000 casos até janeiro de 2019. Também houve registros em Roraima, origem do surto, Pará, Pernambuco, Rio de Janeiro, Rio Grande do Sul, Rondônia, São Paulo, Sergipe Distrito Federal e Bahia. Caso a situação não seja contida, o Brasil perderá o certificado de eliminação da doença. Transmissão: Ocorre diretamente de uma pessoa para outra, por meio das secreções do nariz e da boca expelidas ao tossir, respirar ou falar. Para que seja possível interromper a transmissão do sarampo é preciso que 95% da população esteja vacinada. Portanto, todas as crianças, adolescentes e adultos devem verificar se estão com suas doses de vacina em dia. Vacinas disponíveis: Tríplice viral (sarampo, caxumba e rubéola) Tetraviral (sarampo, caxumba, rubéola e varicela) Saiba mais: http://portalms.saude.gov.br/saude-de-a-z/sarampo (último acesso em 13/07/18) http://www.who.int/immunization/monitoring_surveillance/burden/vpd/surveillanc e_type/active/Global_MR_Update_June_2018.pdf [em inglês] (último acesso em 13/07/18) https://familia.sbim.org.br/doencas/102-sarampo ---------------------------------------------------------------------------------------------------- Sarampo: o que é, causas, sintomas, tratamento, diagnóstico e prevenção http://portalms.saude.gov.br/saude-de-a-z/sarampo consulte este site ele é completo! O que é Situação Epidemiológica Sintomas Complicações Diagnóstico Transmissão Tratamento Prevenção Viajantes Profissionais Mitos O que é sarampo? O sarampo é uma doença infecciosa aguda, de natureza viral, grave, transmitida pela fala, tosse e espirro, e extremamente contagiosa, mas que pode ser prevenida pela vacina. Pode ser contraída por pessoas de qualquer idade. As complicações infecciosas contribuem para a gravidade da doença, particularmente em crianças desnutridas e menores de um ano de idade. Em algumas partes do mundo, a doença é uma das principais causas de morbimortalidade entre crianças menores de 5 anos de idade. O comportamento endêmico do sarampo varia, de um local para outro, e depende basicamente da relação entre o grau de imunidade e a suscetibilidade da população, além da circulação do vírus na área. O agente envolvido na causa da doença é o Vírus do Sarampo, que pertence ao gênero Morbillivirus, da família Paramyxoviridae. Em 2016, o Brasil recebeu da Organização Pan-Americana da Saúde (OPAS) o certificado de eliminação da circulação do vírus do sarampo. Atualmente, o país enfrenta dois surtos de sarampo, em Roraima e Amazonas. Além disso, alguns casos isolados e relacionados à importação foram identificados em São Paulo, Rio Grande do Sul, Rondônia e Rio de Janeiro. IMPORTANTE: O sarampo é uma doença infecciosa aguda, de natureza viral grave, transmissível e extremamente contagiosa. A viremia, causada pela infecção, provoca uma vasculite generalizada, responsável pelo aparecimento das diversas manifestações clínicas, inclusive pelas perdas consideráveis de eletrólitos e proteínas, gerando o quadro espoliante característico da infecção. As complicações infecciosas contribuem para a gravidade do Sarampo, particularmente em crianças desnutridas e menores de um ano de idade. Situação epidemiológica do sarampo Certificado de eliminação do sarampo Informes sobre a situação dos casos de sarampo no Brasil Cobertura vacinal do sarampo no Brasil Quais são os sintomas do sarampo? O sarampo caracteriza-se principalmente por febre alta, acima de 38,5°C, exantema maculopapular generalizado, tosse, coriza, conjuntivite e manchas de Koplik (pequenos pontos brancos que aparecem na mucosa bucal, antecedendo ao exantema). Principais sinais e sintomas do sarampo: Febre alta, acima de 38,5°C; Dor de cabeça; Manchas vermelhas, que surgem primeiro no rosto e atrás das orelhas, e, em seguida, se espalham pelo corpo Tosse; Coriza; Conjuntivite; Manchas brancas que aparecem na mucosa bucal conhecida como sinal de koplik, que antecede de 1 a 2 dias antes do aparecimento das manchas vermelhas As manifestações clínicas do sarampo são divididas em três períodos: Sintomas do sarampo por período Período de infecção: dura cerca de sete dias, onde surge a febre, acompanhada de tosse seca, coriza, conjuntivite e fotofobia. Do 2° ao 4° dia desse período, surgem as manchas vermelhas, quando se acentuam os sintomas iniciais. O paciente apresenta prostração e lesões características de sarampo: irritação na pele com manchas vermelhas, iniciando atrás da orelha (região retroauricular). Remissão: caracteriza-se pela diminuição dos sintomas, com declínio da febre. A erupção na pele torna-se escurecida e, em alguns casos, surge descamação fina, lembrando farinha, daí o nome de furfurácea. Período toxêmico: o sarampo é uma doença que compromete a resistência do hospedeiro, facilitando a ocorrência de superinfecção viral ou bacteriana. Por isso, são frequentes as complicações, principalmente nas crianças até os dois anos de idade, em especial as desnutridas e adultos jovens. A ocorrência de febre, por mais de três dias, após o aparecimento das erupções na pele, é um sinal de alerta, podendo indicar o aparecimento de complicações, sendo as mais simples: infecções respiratórias; otites; doenças diarreicas e neurológicas. Quais são as complicações do sarampo? As complicações mais comuns do sarampo são: infecções respiratórias; otites; doenças diarreicas; doenças neurológicas. É durante o período exantemático que, geralmente, se instalam as complicações sistêmicas, embora a encefalite possa aparecer após o 20º dia. IMPORTANTE: A ocorrência de febre, por mais de três dias, após o aparecimento do exantema, é um sinal de alerta, podendo indicar o aparecimento de complicações. Como é feito o diagnóstico do sarampo? O diagnóstico do sarampo é realizado mediante detecção de anticorpos IgM no sangue, na fase aguda da doença, desde os primeiros dias até 4 semanas após o aparecimento do exantema. Os anticorpos específicos da classe IgG podem, eventualmente, aparecer na fase aguda da doença e costumam ser detectados muitos anos após a infecção. Para detecção de anticorpos, são utilizadas as seguintes técnicas: Ensaio imunoenzimático (ELSIA), para dosagem de IgM e IgG – utilizado pela rede laboratorial de saúde pública no Brasil; Inibição de hemoaglutinação (HI), para dosagem de anticorpos totais; Imunofluorescência, para dosagem de IgM e IgG; e Todos os testes têm sensibilidade e especificidade entre 85 e 98%. É imprescindível assegurar a coleta de amostras de sangue de casos suspeitos, sempre que possível no primeiro atendimento. Amostras coletadas entre o 1º e o 2º dia do aparecimento do exantema são consideradas amostras oportunas (S1). As coletadas após o 28º dia são consideradas tardias, mas mesmo assim, devem ser enviadas ao laboratório. Os testes de IgM com resultado reagente ou inconclusivo, independentemente da suspeita, deve ser notificado imediatamente para a continuidade da investigação e coleta da segunda amostra de sangue (S2), que é obrigatória para a classificação final dos casos. Ela deverá ser realizada entre 20 e 25 dias após a data da primeira coleta. Os casos suspeitos estão sujeitos a dúvidas diagnósticas, devido a: Dificuldade em reconhecer o sarampo entre outras doenças exantemáticas com quadro clínico semelhante, com possibilidade de se apresentarem reações cruzadas relacionadas ao diagnóstico laboratorial; Aparecimento de resultados laboratoriais falso – positivos; e Casos com história vacinal fora do período previsto para evento adverso. Também é necessária a coleta de espécimes clínicos para a identificação viral, a fim de se conhecer o genótipo do vírus, diferenciar um caso autóctone de um caso importado e diferencial o vírus selvagem do vacinal. O vírus do sarampo pode ser identificado na urina, nas secreções nasofaringes, no sangue, no líquor ou em tecidos do corpo pela técnica de reação em cadeia da polimerase (PCR). As amostras dos espécimes clínicos devem ser coletadas até o 5º dia a partir do início do exantema – preferencialmente, nos três primeiros dias. Em casos esporádicos, o período de coleta pode se estender, aproveitando a oportunidade de coleta das amostras para identificação viral. A conduta para classificar um caso suspeito de sarampo, a partir da interpretação do resultado dos exames sorológicos, tem relação direta com o período quando a amostra foi coletada (oportuna ou tardia). IMPORTANTE: O diagnóstico diferencial do Sarampo deve ser realizado para as doenças exantemáticas febris agudas. Dentre essas, destacam-se as seguintes: Rubéola, Exantema Súbito (Roséola Infantum), dengue, Enteroviroses, Eritema Infeccioso (Parvovírus B19) e Ricketioses. Como o sarampo é transmitido? A transmissão do sarampo ocorre de forma direta, por meio de secreções expelidas ao tossir, espirrar, falar ou respirar. Por isso, é elevado o poder de contágio da doença. A transmissão ocorre de quatro a seis dias antes e até quatro dias após o aparecimento do exantema. O período de maior transmissibilidade ocorre dois dias antes e dois dias após o início do exantema. O vírus vacinal não é transmissível. O sarampo afeta, igualmente, ambos os sexos. A incidência, a evolução clínica e a letalidade são influenciadas pelas condições socioeconômicas, nutricionais, imunitárias e àquelas que favorecem a aglomeração em lugares públicos e em pequenas residências. Como é feito o tratamento do sarampo? Não existe tratamento específico para o sarampo. É recomendável a administração da vitamina A em crianças acometidas pela doença, a fim de reduzir a ocorrência de casos graves e fatais. O tratamento profilático com antibiótico é contraindicado. A Organização Mundial da Saúde (OMS) recomenda administrar a vitamina A, em todas as crianças, no mesmo dia do diagnóstico do Sarampo, nas seguintes dosagens: Crianças menores de seis meses de idade - 50.000 Unidades Internacionais (U.I.): uma dose, em aerossol, no dia do diagnóstico; e outra dose no dia seguinte. Crianças entre seis e 12 meses de idade - 100.000 U.I: uma dose, em aerossol, no dia do diagnóstico; e outra dose no dia seguinte. Crianças maiores de 12 meses de idade - 200.000 U.I.: uma dose, em aerossol ou cápsula, no dia do diagnóstico; e outra dose no dia seguinte. Para os casos sem complicação manter a hidratação, o suporte nutricional e diminuir a hipertermia. Muitas crianças necessitam de quatro a oito semanas, para recuperar o estado nutricional que apresentavam antes do sarampo. As complicações como diarreia, pneumonia e otite média, devem ser tratadas de acordo com normas e procedimentos estabelecidos pelo Ministério da Saúde. Como prevenir o sarampo? A vacinação é a única maneira de prevenir a doença. O esquema vacinal vigente é de duas doses de vacina com componente sarampo para pessoas de 12 meses até 29 anos de idade, sendo uma dose da vacina tríplice viral aos 12 meses de idade e uma doses da vacina tetra viral aos 15 meses de idade, até 29 anos o indivíduo deverá ter duas doses. Uma dose da vacina tríplice viral também está indicada para pessoas de 30 a 49 anos de idade. As vacinas estão disponíveis nas mais de 36 mil salas de vacinação do país de acordo com as indicações do Calendário Nacional de Vacinação. Acesse nossa página temática especializada em vacinação Esquema vacinal do sarampo Crianças de 12 meses a menores de 5 anos de idade: uma dose aos 12 meses (tríplice viral) e outra aos 15 meses de idade (tetra viral). Crianças de 5 anos a 9 anos de idade que perderam a oportunidade de serem vacinadas anteriormente:duas doses da vacina tríplice Adolescentes e adultos até 49 anos: Pessoas de 10 a 29 anos - duas doses das vacina tríplice Pessoas de 30 a 49 anos - uma dose da vacina tríplice viral Quem comprovar a vacinação contra o sarampo conforme preconizado para sua faixa etária, não precisa receber a vacina novamente. IMPORTANTE: Quem já tomou duas doses durante a vida, da tríplice ou da tetra, não precisa mais receber a vacina. Quem NÃO deve receber a vacina contra o sarampo? Casos suspeitos de sarampo. Gestantes - devem esperar para serem vacinadas após o parto. Caso esteja planejando engravidar, assegure-se que você está protegida. Um exame de sangue pode dizer se você já está imune à doença. Se não estiver, deve ser vacinada um mês, antes da gravidez. Espere pelo menos quatro semanas antes de engravidar. Menores de 6 meses de idade. Imunocomprometidos. Adulto que não lembra se tomou a vacina, pode vacinar de novo? Há riscos? Se não há comprovação de vacinação nas faixas indicadas, há necessidade de adultos receberem a vacina. Não há risco para a saúde. A caderneta de vacinação é um documento pessoal muito importante e deve ser guardada por toda a vida. A criança, o adolescente e o adulto até 29 anos de idade devem receber 2 doses. Se houve vacinação de 12 e 15 meses, não precisa receber outras doses. Mas, se recebeu só uma dose, tem que atualizar a situação vacinal, seja na fase adolescente ou adulta. Para quem tem 30 a 49 anos de idade e não tomou nenhuma dose da vacina, deve buscar os postos para receber uma dose única. Pais que não sabem ou não lembram se deram vacina para crianças, podem vaciná-las? Se não há comprovação de vacinação nas faixas indicadas, devem ser vacinados. A criança sem confirmação de qualquer dose deve receber duas doses, com intervalo mínimo de um mês. Não há risco para a saúde. A caderneta de vacinação é um documento pessoal muito importante e deve ser guardada por toda a vida. Viajantes e o sarampo Após a introdução da vacinação contra o sarampo, a incidência da doença reduziu drasticamente, no entanto epidemias podem ocorrer a cada 2 ou 3 anos nos países onde a cobertura vacinal é baixa, como é o caso de alguns países da Europa, África e Ásia. Neste sentido, reforça-se que viajantes com destinos internacionais procurem um posto de saúde pelo menos quinze dias antes da viagem, para serem avaliados e vacinados, caso necessário, conforme as indicações do Calendário Nacional de Vacinação. Profissionais da área de turismo, profissionais dos portos, aeroportos e fronteiras, aeroviários, taxistas, funcionários de hotéis e outros profissionais que atuam diretamente com turistas devem estar com a situação vacinal atualizada conforme as indicações do Calendário Nacional de Vacinação. Turistas estrangeiros que tenham como destino o Brasil, recomenda-se que sejam vacinados contra o sarampo conforme o Calendário de Vacinação do seu país de origem antes da viagem. → Acesse nossa página especializada em Saúde do Viajante Profissionais de saúde - sarampo Mesmo com a ocorrência de surtos de sarampo em alguns estados brasileiros, até o momento não existe evidência da transmissão autóctone e sustentada do vírus do sarampo no Brasil, ou seja, até o momento nenhum surto estadual ultrapassou o período de 12 meses, contundo o genótipo identificado é o D8 o mesmo que está circulando em outros países, inclusive na Venezuela e na região europeia. É importante a sensibilidade dos profissionais de saúde em detectar oportunamente um caso suspeito de sarampo, bem como executar todas as ações de controle relacionado ao caso. A população deve estar em alerta para os sinais e sintomas (abaixo) que atende a definição de caso e procurar imediatamente o serviço de saúde. Definição de um caso suspeito de sarampo e fluxo de ações a partir desse caso Caso suspeito de sarampo: pessoa com febre e manchas avermelhadas, acompanhado de tosse e/ou coriza e/ou conjuntivite, independente da idade e situação vacinal ou todo Indivíduo suspeito com história de viagem ao exterior nos últimos 30 dias, ou de contato, no mesmo período, com alguém que viajou ao exterior. Fluxo de ações para caso suspeito de sarampo → Acesse nossa página especializada em vacinação Publicações sobre o sarampo Portaria Nº- 204, de 17 de fevereiro de 2016. Nota informativa N° 10 de 2017- CGDT/DEVIT/SVS/MS Plano de Contingência para Resposta às Emergências em Saúde Pública: Sarampo Portaria nº 8 de 20 de março de 2018 Nota informativa Nº 57/2018-CGDT/DEVIT/SVS/MS Portaria MS N° 1.533, de 18 de agosto de 2016 (Calendário Nacional de Vacinação) Nota informativa Nº 384/2016 Atualiza o calendário Nacional de Vacinação para o ano de 2017 Mitos sobre o sarampo Abaixo estão listados os principais mitos envolvendo o sarampo. Não compartilhe Fake News! 1 - Vacinas causam autismo? Um estudo apresentado em 1998, que levantou preocupações sobre uma possível relação entre a vacina contra o sarampo, a caxumba e a rubéola e o autismo, foi posteriormente considerado seriamente falho e o artigo foi retirado pela revista que o publicou. Infelizmente, sua publicação desencadeou um pânico que levou à queda das coberturas de vacinação e subsequentes surtos dessas doenças. 2 - Uma melhor higiene e saneamento farão as doenças desaparecerem – vacinas não são necessárias. As doenças que podem ser prevenidas por vacinas retornarão caso os programas de imunização sejam interrompidos. Uma melhor higiene, lavagem das mãos e uso de água limpa ajudam a proteger as pessoas de doenças infecciosas. Entretanto, muitas dessas infecções podem se espalhar, independente de quão limpos estamos. Se as pessoas não forem vacinadas, doenças que se tornaram raras, como a poliomielite e o sarampo, reaparecerão rapidamente. 3 - As vacinas têm vários efeitos colaterais prejudiciais e de longo prazo que ainda são desconhecidos. A vacinação pode ser até fatal. As vacinas são muito seguras. A maioria das reações são geralmente pequenas e temporárias, como um braço dolorido ou uma febre ligeira. Eventos graves de saúde são extremamente raros e cuidadosamente monitorados e investigados. É muito mais provável que uma pessoa adoeça gravemente por uma enfermidade evitável pela vacina do que pela própria vacina. A poliomielite, por exemplo, pode causar paralisia; o sarampo pode causar encefalite e cegueira; e algumas doenças preveníveis por meio da vacinação podem até resultar em morte. Embora qualquer lesão grave ou morte causada por vacinas seja muito relevante, os benefícios da imunização superam em muito o risco, considerando que muitas outras lesões e mortes ocorreriam sem ela. 4 - A vacina combinada contra a difteria, tétano e coqueluche e a vacina contra a poliomielite causam a síndrome da morte súbita infantil. Não há relação causal entre a administração de vacinas e a síndrome da morte súbita infantil (SMSI), também conhecida como síndrome da morte súbita do lactente. No entanto, essas vacinas são administradas em um momento em que os bebês podem sofrer com essa síndrome. Em outras palavras, as mortes por SMSI são coincidentes à vacinação e teriam ocorrido mesmo se nenhuma vacina tivesse sido aplicada. É importante lembrar que essas quatro doenças são fatais e que os bebês não vacinados contra elas estão em sério risco de morte ou incapacidade grave. 5 - As doenças evitáveis por vacinas estão quase erradicadas em meu país, por isso não há razão para me vacinar. Embora as doenças evitáveis por vacinação tenham se tornado raras em muitos países, os agentes infecciosos que as causam continuam a circular em algumas partes do mundo. Em um mundo altamente interligado, esses agentes podem atravessar fronteiras geográficas e infectar qualquer pessoa que não esteja protegida. Desde 2005, por exemplo, na Europa Ocidental ocorrem focos de sarampo em populações não vacinadas (Áustria, Bélgica, Dinamarca, França, Alemanha, Itália, Espanha, Suíça e Reino Unido). Dessa forma, as duas principais razões para a vacinação são proteger a nós mesmos e também as pessoas que estão à nossa volta. Programas de vacinação bem-sucedidos, assim como as sociedades bem-sucedidas, dependem da cooperação de cada indivíduo para assegurar o bem de todos. Não devemos apenas confiar nas pessoas ao nosso redor para impedir a propagação da doença; nós também devemos fazer tudo o que pudermos. 6 - Doenças infantis evitáveis por vacinas são apenas infelizes fatos da vida. As doenças evitáveis por vacinas não têm que ser "fatos da vida". Enfermidades como sarampo, caxumba e rubéola são graves e podem levar a complicações graves em crianças e adultos, incluindo pneumonia, encefalite, cegueira, diarreia, infecções de ouvido, síndrome da rubéola congênita (caso uma mulher seja infectada com rubéola no início da gravidez) e, por fim, à morte. Todas essas doenças e o sofrimento que elas causam podem ser prevenidos com vacinas. O fato de não vacinar as crianças faz com que elas fiquem desnecessariamente vulneráveis. 7 - Aplicar mais de uma vacina ao mesmo tempo em uma criança pode aumentar o risco de eventos adversos prejudiciais, que podem sobrecarregar seu sistema imunológico. Evidências científicas mostram que aplicar várias vacinas ao mesmo tempo não causa aumento de eventos adversos sobre o sistema imunológico das crianças. Elas são expostas a centenas de substâncias estranhas, que desencadeiam uma resposta imune todos os dias. O simples ato de comer introduz novos antígenos no corpo e numerosas bactérias vivem na boca e no nariz. Uma criança é exposta a muito mais antígenos de um resfriado comum ou dor de garganta do que de vacinas. As principais vantagens de aplicar várias vacinas ao mesmo tempo são: menos visitas ao posto de saúde ou hospital, o que economiza tempo e dinheiro; e uma maior probabilidade de que o calendário vacinal seja completado. Além disso, quando é possível ter uma vacinação combinada – como para sarampo, caxumba e rubéola – menos injeções são aplicadas. 8 - As vacinas contêm mercúrio, que é perigoso. O tiomersal é um composto orgânico, que contém mercúrio, adicionado a algumas vacinas como conservante. É o conservante mais utilizado para vacinas que são fornecidas em frascos multidose. Não existe evidência que sugira que a quantidade de tiomersal utilizada nas vacinas represente um risco para a saúde. http://portalms.saude.gov.br/saude-de-a-z/sarampo