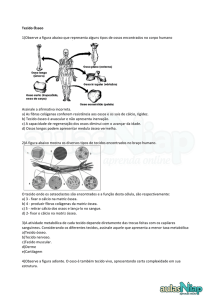
T23 – Tecido Ósseo
Tecido conectivo altamente especializado, que forma o esqueleto
Constituição
Sais minerais inorgânicos depositados na matrix – É um depósito de cálcio e fosfato, que quando
mineralizados, formam cristas de hidroxiapatite -Ca10(PO4)6(OH)2
Matriz não mineral – colagénio tipo 1, proteo e glicosaminoglicanos
Osteoclastos – células que fazem a reabsorção óssea, repondo o cálcio e fosfato do osso para o sangue,
provém das células estaminais hematopoiéticas.
As células estaminais hematopoiéticas originam os pré-osteoclastos e estes por sinalização com o RANKL
vão originar os osteoclastos.
Osteoblastos que posteriormente originam os osteócitos – células formadoras do osso, iniciam a
deposição da matriz orgânica e provém das células mesenquimatosas.
As células mesenquimatosas formam os pré-osteoblastos, que são depois transformados em osteoblastos,
originando ainda o adipócito, os condrócitos (precursores de cartilagem) e os miócitos. Além disso, os préosteoblastos formam um composto, o RANKL, que vai interagir com os pré-osteoclastos para originar mais
osteoclastos, havndo, portanto, uma interacção entre os dois sistemas.
Produz grandes concentrações de fosfatase alcalina, pelo que a sua presença no plasma é indicadora de
formação óssea.
Formação do osso a partir dos progenitores da matriz óssea
A formação e a reabsorção do osso resulta da actividade relativa dos osteoblastos e osteoclastos. Por
isso durante o crescimento, a formação é maior que a reabsorção, pelo que a actividade dos osteoclastos é
inferior à actividade dos osteoblastos. Numa idade mais avançada, passa-se o contrário, daí que seja que
essencial ingerir muito cálcio em idades mais novas, para que a formação seja bastante eficaz.
Estimuladores
Inibidores
Osteoblastos
Prostoglandinas – como Estrogénio e
Androgénio
GH – hormona de crescimento
IGF-1 – insuline like growth factor
TGF-β transforming growth factor
Parathormona
Citocinas
Osteoclastos
Tiroxina
Vitamina D3 – calcitriol
Prostoglandinas – como Estrogénio
Calcitonina
TGF-β – transforming growth factor
Glucocorticóides
Remoção do
osso velho
pelos
osteoclastos
Fase de
repouso
Mineralizaçã
o da matriz cristais de
hidroxiapati
te
Recrutamen
to os
osteoblastos
Formação
de nova
matriz óssea
- osteócitos
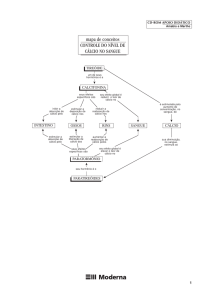
Regulação da concentração de cálcio
O cálcio entra no organismo pela alimentação (ovos, leite e queijo), podendo ser excretado por via renal
ou pelos intestinos. Além disso, o aporte de cálcio deve ser maior durante a gravidez e a lactação.
A concentração intracelular do cálcio é mantida por canais de cálcio, canais sensíveis à voltagem e por
bomba de ATPase de cálcio, o que implica que este ião seja mais concentrado extracelularmente.
Funções do cálcio
Formação do osso
Contracção muscular
Proliferação, divisão e morte celular
Transmissão sináptica
Secreção
Interacção IP3 – Ca2+ - 2º mensageiro
Quando o fosfatidilinositol-4,5-bisfosfato (PIP2) sofre a acção da fosfolipase C, divide-se em
diacilglicerol e em inositol trifosfato (IP3) que entra na célula. O IP3 vai interagir com os canais de IP3
sensíveis a Ca2+ presentes na membrana do RE, promovendo a saída de Cálcio para o citoplasma, que vai
activar a proteína cinase C, induzindo a fosforilação de outros componentes.
Interacção calmodulina – Ca2+ - 2º mensageiro
O cálcio, por um estímulo externo, vai entrar na célula e ligar-se à calmodulina, que fica activa. Depois
da sua activação, esta vai tornar algumas enzimas activas.
É um ião responsável pela eficiência das vias metabólicas, entre elas a via glicolítica e o ciclo de Krebs.
Regulação hormonal do metabolismo ósseo e do Cálcio ósseo
Hormona
Parathormona – é
libertada aquando da
diminuição da calcémia
Fonte primária
Glândulas paratiróideias
Calcitonina – é libertada
aquando do aumento da Glândula tiróideia – células C
calcémia
Calcitriol – 1,25dihidroxicolecalciferol
– vit. D3
Tiroxina
Hormona de
Crescimento
Hormonas sexuais
Rins ( inicialmente o colecalciferol é
produzido na pele, a primeira
hidroxilação é realizada no fígado e
segunda essencialmente nos rins)
Glândula tiróideia – células foliculares
Glândula pituitária
Ovários – estrogénios
Testículos – androgénios
Efeitos no esqueleto
Estimula a acção dos osteoclastos, inibindo os
osteoblastos
Aumenta a reabsorção de Ca2+ sérico –
aumentando a concentração deste
Aumenta absorção de Ca2+ a nível intestinal
Diminui a excreção de Ca2+ a nível renal
Estimula a produção de calcitriol nos rins
Inibe a actividade dos osteoclastos e estimula os
osteoblastos
Promove a síntese de nova matriz óssea
Aumenta a excreção renal de Ca2+
Diminui o transporte intestinal de Ca2+
Inibe a secreção de parathormona
Promove a absorção de Ca2+ a nível intestinal,
devido ao aumento da biossíntese de proteínas
transportadoras de Ca2+ - calbindina
Estimula a actividade dos osteoblastos
Estimula a síntese a nova matriz óssea
Diminui a calcémia
Marcadores Bioquímicos específicos do metabolismo ósseo
Formação – actividade de osteoblastos
Reabsorção – actividade dos osteoclastos
Fosfatase ácida – resistente a tartarato
Hidroprolina (não é muito específica)
Fosfatase alcalina
Ligações cruzadas de colagénio livre
Osteocalcina
Desoxipiridolina e piridolina – pois são
Propeptídeo C – terminal do colagénio
libertados aquando da clivagem do colagénio
Cálcio urinário
Telopeptídeos N-colagénio
Alterações metabólicas do cálcio
A hipercalcémia, causada pelo aumento da PTH e vit.D3, bem como o aumento da reabsorção renal,
provoca:
Problemas cardíacos – diminuição do tempo do potencial da acção
Patologia renal – formação de cálculos renais
Distúrbio psiquiátricos
Poliuria
Indigestões
Nauseas
A hipocalcémia, causada pela diminuição da PTH ou pela deficiência em vit. D3 (o défice desta
vitamina corresponde à patologia raquitismo), vão provocar:
Prolongamento do potencial de acção
Tétano
Parestesias
Uma causa secundária da hipocalcémia é a administração de fármacos anti-epilépticos, porque activam
o CYP24, que inactiva a vit.D3, levando a uma diminuição da sua concentração e, consequentemente,
diminuição da calcémia.
A osteoporose é caracterizado pela Perda progressiva da densidade e espessura do osso e pelo aumento
da vulnerabilidade a fracturas ósseas. Os factores de risco incluem a menopausa precoce (défice de
estrogénio), fumar, alcoolismo, exercício físico extremo, inactividade, deficiências na dieta, excesso da
ingestão de café e de chá e idade avançada. O tratamento pode incidir no exercício regular e suplementos de
vitaminas e minerais.
Alterações no metabolismo do fosfato
A hiperfosfatémia, causada pela degradação de osso (actividade dos osteoclastos), pelo aumento da vit.
D3e pelo aumento da retenção renal, provoca:
Utolitíase
Artrite – precipitação dos cristas de fosfato de cálcio
Prurite.
A hipofosfatémia, causada por défices de vit. D3, perdas renais e défices alimentares, levam:
Osteomalácia
Fraqueza muscular
Falência cardíaca
Hemólise
Aumento da afinidade da hemoglobina pelo O2 que diminui a oxigenação dos tecidos.