ANIMAIS PEÇONHENTOS
de IMPORTÂNCIA MÉDICA
Marlene Zannin
[email protected]
[email protected]
Notificações de Acidentes por Animais Peçonhentos
Brasil 2008 = 101.020
Ofidismo - 26.252
26%
Escorpionismo
38.033
38%
Araneísmo
20.940
21%
Ac. outros animais
6.300 – 6%
Ac. Lagartas;
3.878 – 4%
Ac. abelhas 5.617 – 5%
SINAN / MS
SERPENTES PEÇONHENTAS - BRASIL
Viperidae
Bothrops
90%
Elapidae
Crotalus
7%
Lachesis
2%
Micrurus
1%
Fluxograma 1
Distinção entre serpentes peçonhentas e não peçonhentas
Fosseta Loreal
Fosseta Loreal
Ausente
Com Anéis
Coloridos (pretos,
brancos e
vermelhos)
Micrurus
Não Peçonhento
Presente
Narina
Cauda Lisa
Cauda com
Escamas
Arrepiadas
Cauda com
Chocalho
Bothrops
Lachesis
Crotalus
Peçonhento
FOSSETA LOREAL
NARINA
ACIDENTE BOTRÓPICO
Gênero: Bothrops
(SAB)
Jararaca
Soro anti-botrópico
Jararacussu
Características do veneno
botrópico
+ de 100 componentes diferentes
Atividades:
Inflamatória aguda local
Coagulante
Hemorrágica
Acidente Botrópico
Quadro clínico
LOCAL
-Processo inflamatório agudo
-Dor, edema
-Hemorragia
- Sangramento no local da picada
COMPLICAÇÕES LOCAIS:
Bolhas
Necrose
Abscesso
Síndrome compartimental
Amputação
SISTÊMICO
-Incoagulabilidade sanguínea
-Plaquetopenia
-Sangramentos (gengivoragias, equimoses,
hematomas, hematúria, epistaxe
hematêmese).
NOS CASOS GRAVES
-Hipotensão arterial e choque
-Hemorragia intensa
-Insuficiência renal
- Sangramento intracraneano
ACIDENTE BOTRÓPICO
Diagnóstico
Clínico (história e clínica)
Laboratorial (cobra-filhote)
Reconhecimento do animal
SE NÃO VIU A COBRA OU A SUSPEITA é
de uma cobra NÃO PEÇONHENTA:
Solicitar TC, TP (TAP) e TTPA na admissão
e 6 horas após o acidente.
ACIDENTE BOTRÓPICO
Quadro clínico
Manifestações locais:
Dor
Edema
Sangramento no local da
picada
Equimose, bolhas
Necrose
Manifestações sistêmicas:
Fonte: Inst. Butantan
Alteração da coagulação: Incoagulabilidade sangüínea, plaquetopenia
Sangramento: gengivorragia, hematúria, epistaxe, hematêmese.
Mais raramente: náuseas, vômitos, sudorese, hipotensão arterial e
hipotermia.
ACIDENTE BOTRÓPICO
Exames Laboratoriais
TC - Tempo de Coagulação
TP/AP - Tempo de Protrombina / Atividade da
Protrombina
TTPA - Tempo de Tromboplastina Parcial Ativada
Plaquetas
Uréia e creatinina (IRA)
Hemograma
Parcial de Urina
ACIDENTE BOTRÓPICO
Complicações
Locais:
Abscesso (10- a 20%)
Necrose
Síndrome compartimental (1,4%)
Fatores de risco:
picada em extremidades
torniquete
Sistêmicas:
Sangramento (visceral pulmonar, TGI, intracraniano)
Hipotensão / Choque
Insuficiência Renal Aguda (necrose tubular aguda)
ACIDENTE BOTRÓPICO
GRAVIDADE
avaliação inicial
MANIFESTAÇÕES
TRATAMENTO
Nº amp / via
LEVE
TC incoagulável e/ou
edema discreto
restrito ao membro
4 / EV
MODERADA
Edema evidente
ultrapassando o membro
atingido e/ou
gengivorragia, hematúria
8 / EV
GRAVE
Edema em todo
o membro e/ou
hemorragia em SNC
e/ou alterações
sistêmicas: hipotensão,
sudorese,
choque
12 ou + /EV
ACIDENTE BOTRÓPICO
Classificação
LEVE: dor e edema local pouco intenso ou ausente, manifestações
hemorrágicas discretas ou ausentes, alteração ou não da
coagulação
MODERADO: dor e edema evidente que ultrapassa o segmento
anatômico picado acompanhado ou não de alterações
hemorrágicas como gengivorragia, epistáxe e hematúria.
GRAVE: dor intensa, edema local endurado, intenso e extenso,
podendo atingir todo membro picado.
Manifestações Sistêmicas como hipotensão, choque, oligúria ou
hemorragia intensa definem o caso como grave.
ACIDENTE BOTRÓPICO
GRAVIDADE
avaliação inicial
MANIFESTAÇÕES
TRATAMENTO
Nº amp / via
LEVE
TC incoagulável e/ou
edema discreto
restrito ao membro
4 / EV
MODERADA
Edema evidente
ultrapassando o membro
atingido e/ou
gengivorragia, hematúria
8 / EV
GRAVE
Edema em todo
o membro e/ou
hemorragia em SNC
e/ou alterações
sistêmicas:
hipotensão, sudorese,
choque
12 ou + /EV
ACIDENTE BOTRÓPICO
Soroterapia
A dose indicada de ser a mesma em adultos e crianças.
A via de administração recomendada é a intravenosa ( IV )
O soro diluído ou não deve ser infundido em 30 a 60 min sob estrita
vigilância médica e da enfermagem.
Diluição recomendada: 1:5 a 1:10 ( 4 amp em 100 ml de SF ou SG ou
200 ml)
Rotina aconselhável antes da administração do Soro antiveneno:
Garantir dois acessos venosos ( um SF e outro com SAV )
medicação prévia 10 a 15 minutos antes do soro
anti-histamínicos (antagonistas H 1 e H2 )
Hidrocortisona ( IV )
Deixar material de reanimação Cardio-pulmonar a
disposição.
Produtores de antiveneno no Brasil
•Instituto Butantan, São Paulo
•Fundação Ezequiel Dias, Minas Gerais
•Instituto Vital Brazil, Rio de Janeiro
•Centro de Produção e Pesquisa em Imunobiológicos, Paraná
Apresentação: forma líquida
Conservação: 2 a 8ºC
Pré-medicação
bloqueador H1
prometazina
dextroclorfeniramina
difenidramina
anti-histamínicos
bloqueador H2
cimetidina
ranitidina
corticosteróides
ACIDENTE BOTRÓPICO
Reações à soroterapia
Reações precoces: a frequência é variável de 4,6 % a
87,2 %
Reações tardias: Doença do soro (ocorre 5 a 24 dias
após o uso da SAV).
.
Reações Precoces ao Soro Heterólogo
anafilática
IgE
anafilactóide
C’ ?
histamina
leucotrienos
prostaglandinas
fator quimiotático de neutrófilos
fator quimiotático de eosinófilos
aumento
da permeabilidade
vascular
vasodilatação
constrição
brônquica
Fatores Predisponentes
• tipo
de soro
• dose de soro
• velocidade de infusão
• soroterapia prévia
• sensibilidade individual
Manifestações Clínicas
•CUTÂNEAS:
prurido, urticária, rubor
•GASTROINTESTINAIS:
náuseas, vômitos, cólicas abdominais, diarréia
•RESPIRATÓRIAS:
estridor laríngeo, broncoespasmo, edema de glote
•CARDIOVASCULARES:
angioedema, hipotensão, choque
Tratamento Das Reações Precoces
Suspender a soroterapia
Adrenalina (1:1000) - 0,1 ml/kg, até 3,0 ml
im, iv , it (diluída a 1:10),
repetir até 3 vezes com intervalo de 5 min.
Hidrocortisona - 30 mg/kg iv com dose máxima de 1000 mg.
Prometazina - 0,5 mg/kg iv com dose máxima de 25 mg.
Expansão da volemia - SF ou solução de Ringer lactato 20 ml/kg peso.
na crise asmatiforme: bronco-dilatador b2, tipo fenoterol
aminofilina 3-5 mg/kg/dose iv 6/6h
Reações tardias (Doença do soro)
imunecomplexo
veneno/anti-veneno
febre
artralgia
urticária
adenomegalia
hepatoesplenomegalia
proteinúria
prednisona: 1 mg/kg/dia
(máximo
60mg)
vo, 5-7 dias
ACIDENTE BOTRÓPICO
Tratamento geral
Segmento picado elevado
Higiene local
Analgesia
Hidratação adequada
Antibioticoterapia (se presença de infecção secundária)
Profilaxia antitetânica
Acidente Bothrópico
Inst. Butantan
Acidente Botrópico
Acidente Botrópico
ACIDENTE ELAPÍDICO
(Cobra coral)
Gênero: Micrurus
Micrurus altirostris
AÇÃO DO VENENO
Neurotóxica
Neurotoxina com ação Pré-sináptica - proteínas
que impedem a liberação de Achetilcolina na fenda
sináptica da junção neuromuscular dos nervos motores
- Micrurus corallinus
Neurotoxina com ação Pós-sinápticas
proteínas que competem com a Achetilcolina nos
receptores colinérgicos pós-sinápticos da junção
neuromuscular.
- Micrurus frontalis, Micrurus altirostris,
- Micrurus leminiscatus
Manifestações Clínicas
Manifestações locais:
Parestesia
Manifestações sistêmicas:
Mialgia
Fraqueza muscular
Ptose palpebral bilateral
Dificuldade de acomodação visual
Visão turva
Anisocoria
Diplopia
Oftalmoplegia
Dificuldade à deglutição
Paralisia da musculatura torácica
Insuficiência respiratória aguda
Fonte: F.O.S. França
TRATAMENTO
Soroterapia antiveneno
Soro antielapídico (SAE)- 10 amp IV
Insuficiência respiratória:
Manter o paciente ventilado
Medicamentos anticolinesterásicos em acidentes por
coral de NTXs pós-sináptica
Esquema terapêutico com anticolinesterásicos:
Atropina:
• 0,01mg / Kg IV (crianças)
• 0,5 mg / IV (adultos)
Neostigmina: 0,05 mg/Kg EV
• repetir de 30/30 min., depois, de 2/2 hs
• manutenção: 0,05 mg/kg IV de 4/4 hs
Cascavel
ACIDENTE CROTÁLICO
Crotalus durissus
cascavel
Crotalus durissus collilineatus
Crotalus durissus trigonicus
Crotalus durissus terrificus
ACIDENTE CROTÁLICO
Diagnóstico
Diagnóstico
Clínico-laboratorial
Reconhecimento do animal
Ações do veneno
Neurotóxica
Fração crotoxina, uma neurotoxina
de ação pré-sináptica
Miotóxica
Rabdomiólise
Coagulante
Atividade do tipo trombina
ACIDENTE CROTÁLICO
Manifestações sistêmicas:
Quadro clínico
Gerais:
• mal-estar, prostração, sudorese,
náuseas, vômitos, sonolência ou
inquietação, secura da boca ou variações
da pressão arterial podem aparecer
precocemente.
Neurológicas:
• surgem nas primeiras 6 horas após a picada e caracterizam o
facies miastênica evidenciadas por:
• ptose palpebral uni ou bilateral
• flacidez da musculatura da face
• midríase, oftalmoplegia, visão turva e/ou diplopia
• insuficiência respiratória aguda
• fasciculações e paralisia de grupos musculares.
• Menos freqüentes:
• paralisia velopalatina, com dificuldade a deglutição,
diminuição do reflexo do vômito, alterações do paladar e
olfato
Acidente crotálico
ACIDENTE CROTÁLICO
Exames Complementares:
Elevação da creatinoquinase (ck)
Desidrogenase lática (LDH)
Aspartase-amino-transferase (AST)
Aspartase-alanino-transferase (ALT)
Aldolase
Na fase oligúrica da IRA são observadas:
• Elevação dos níveis de uréia, creatinina, ácido úrico,
fósforo, potássio e diminuição da calcemia.
TC frequentemente está prolongado.
Hemograma pode mostrar: leucocitose, neutrofilia e desvio à
esquerda, às vezes com presença de granulações tóxicas.
URINA:proteinúria, mioglobinúria
ACIDENTE CROTÁLICO
Classificação quanto à gravidade
GRAVIDADE
avaliação
inicial
MANIFESTAÇÕES
TRATAMENTO
Nº amp / via
LEVE
s/s neurotóxicos discretos, de
aparecimento tardio, sem mialgia ou
alteraçao da cor da urina ou mialgia
discreta
5/EV
MODERADA
s/s discretos, de instalaçao precoce,
mialgia discreta e a urina pode
apresentar coloração alterada.
10/EV
GRAVE
s/s evidentes e intensos (facies
miastenica, fraqueza muscular, mialgia
intensa e generalizada, urina escura,
podendo haver anuria ou oliguria).
20/EV
ACIDENTE CROTÁLICO
Tratamento geral
Hidratação adequada (prevenção da IRA). Diurese osmótica
pode ser induzida com o emprego de solução de manitol a
20% (5ml/kg na criança e 100 ml no adulto). Caso persista a
oligúria, indica-se o uso de diuréticos de alça tipo
furosemida por via intravenosa (1mg/kg/dose na criança e
40 mg/dose no adulto).
Ph urinário mantido acima de 6,5 - alcalinização urinária
com administração parenteral de bicarbonato de sódio,
monitorizada por controle gasométrico
No caso de IRA deve-se optar por métodos dialíticos, como
hemodiálise
Acidentes ofídicos – Primeiros socorros
Manter a vítima em repouso, evitar correr ou
andar.
Lavar o local da picada apenas com água e
sabão.
Dar água para o paciente beber.
Levar a vítima ao hospital mais próximo para
ser medicado corretamente com o soro
específico.
Se possível capturar o animal e levar ao
hospital para identificação.
Acidentes ofídicos
Não faça garrote ou torniquete.
Não furar nem cortar ao redor da picada.
Não fazer sucção com a boca.
Não dar pinga, querosene, infusões de alho ou
qualquer outra bebida para a vítima tomar, nem
colocar folhas, pó de café ou outros
contaminantes sobre o ferimento.
Não usar nenhum remédio no local da picada.
Loxosceles (aranha marrom)
Phoneutria (armadeira)
Aranhas
Lycosa (aranha da grama)
Fonte: BUCARETCHI, Fábio. 2005; Instituto Butantan
Latrodectus (viúva negra)
Loxosceles (aranha marrom)
Aranha pequena - Aproximadamente 1 cm de corpo e pernas
com cerca de 3 cm.
Pernas longas e finas, quase 3x o tamanho do corpo.
Cor marrom claro ao escuro ou acinzentada.
Ambientes internos: Lugares escuros, quentes e secos (atrás de
quadros, armários, caixas de papelão e livros)
Ambientes externos: Vivem sob pedras, telhas e tijolos; paredes
de galinheiros, galpões e cascas de árvores.
Alimentam-se de traças, cupins, tatuzinhos, moscas e
mosquitos.
Loxosceles (aranha marrom)
Habitat
Acidente loxoscélico
Principais espécies encontradas em SC:
• Loxosceles intermedia
• Loxosceles laeta
Principais ações do veneno:
• “Proteolítica” - lesões necrótico-isquêmicas
• Hemolítica - anemia hemolítica INTENSA E AGUDA
• “Coagulante” - característica de CIVD
DIAGNÓSTICO
Clínico (história clínica e exame físico)
Identificação da aranha
Loxosceles (aranha marrom)
O acidente pode desencadear no paciente apenas um
Quadro Cutâneo ou um Quadro Cutâneo-visceral
Forma Cutânea: A instalação é lenta e progressiva
caracterizada por dor, edema endurado e eritema
no local da picada. Estes sintomas locais evoluem
nas primeiras 24 horas podendo variar sua
apresentação
Forma Cutâneo-visceral (hemolítica): (associada
ao
comprometimento
cutâneo)
Hemólise
intravascular
maciça:
anemia,
icterícia
e
hemoglobinúria, hepatomegalia, trombocitopenia,
CIVD, leucocitose com elevada neutrofilia, oligúria,
anúria e insuficiência renal progressiva.
LOXOSCELISMO
Alterações do estado geral: febre nas primeiras 24 horas,
exantema, prurido generalizado, manifestações de mal estar
Avaliação Laboratorial
Forma cutâneo -visceral:
Diminuição de Hb e Ht
Reticulocitose
Hiperbilirrubinemia
Coagulograma alterado (alterado ou não)
Provas de função renal ( alteradas ou não)
Forma cutânea:
Hemograma com leucocitose e neutrofilia
Loxosceles (aranha marrom)
Tratamento
Soroterapia: Soro antiloxoscélico ou antiaracnídico:
5 a 10 amp. EV para os casos moderados e graves
Medidas sintomáticas e de suporte:
Antihistamínicos
Corticosteróides
Hidratação
Analgésicos
Curativo local
Profilaxia do tétano
Casos graves: Transfusão de sangue ou concentrado de
hemácias;
Manejo da insuficiência renal aguda.
Loxosceles (aranha marrom)
A classificação da gravidade do caso (Leve,
Moderado ou Grave) deve considerar o
período de evolução das lesões e das
manifestações sistêmicas.
A lesão se delimita em torno de 5 a 7 dias,
razão pela qual o paciente deve ser reavaliado
a cada 12 horas, nas primeiras 36 horas, e
após, a cada 24 horas, pela possibilidade de
mudança de classificação do quadro.
Loxoscelismo
Agente: aranha Loxoceles sp
Município: Palmitos/SC
Loxoscelismo
Agente: aranha Loxoceles sp
Picada de Loxosceles
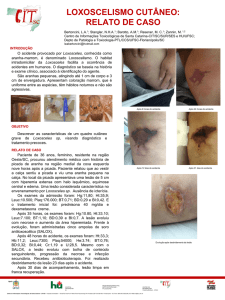
Dermonecrose provocada por Loxosceles:
Dois pacientes da mesma região
Paciente 1
Paciente 2
21 horas do acidente
Loxosceles
30 horas do acidente
68 horas do acidente
96 horas do acidente
7 dias do acidente
11 dias do acidente
Enxertia – 1 mês do acidente
Acidente loxoscélico
1º dia
PHONEUTRIA
(Aranha armadeira)
Phoneutria (Armadeira)
Animais agressivos – apóiam-se nas pernas traseiras, erguem
as dianteiras e pulam no momento do ataque.
Aranha grande – em torno de 10 – 15 cm.
Coberta de pêlos marrom-acinzentados curtos.
Ambientes internos: dentro de calçados, atrás de móveis, etc.
Ambientes externos: material de construção, entulhos,
lenhas, palhas, troncos, bananeiras, palmeiras, etc.
Acidente: Dor imediata, intensa irradiada.
Edema, eritema, dormência e sudorese
Raros casos graves
ACIDENTE POR PHONEUTRIA
GRAVIDADE
avaliação inicial
MANIFESTAÇÕES
TRATAMENTO
Nº amp / via
LEVE
Dor local na maioria
dos casos, eventualmente
taquicardia
(91% dos casos)
-
MODERADA
Dor local intensa
associada a: sudorese
e/ou vômitos ocasionais
e/ou agitação e/ou
hipertensão arterial (7,5%
dos casos)
2- 4 ampolas SAAr/ EV
GRAVE
Além dos anteriores,
apresenta uma ou mais das
seguintes
manifestações:sudorese
profusa, sialorréia, vômitos,
hipertonia muscular,
priapismo, choque e/ou
edema pulmonar agudo
(0,5% dos casos)
5-10 ampolas de
SAAR - EV
PHONEUTRIA
ARANHA
LOXOSCELES- aranha
marrom
PHONEUTRIA – aranha armadeira
Local mais freqüente
da picada
Partes cobertas do corpo
Extremidades do corpo
Sintomas locais
Dor em queimação após algumas
horas, evoluindo para lesão
dermonecrótica (isquemia, bolha
hemorrágica, placa marmórea,
enduração e necrose).
Dor leve a intensa, imediata, podendo
irradiar-se à raiz do membro acometido,
parestesia, sudorese ao redor dos dois
pontos de inoculação. Não evolui para
necrose.
Sintomas sistêmicos
Rash cutâneo, cefaléia, mal estar
geral, febre, náusea, vômito,
mialgia, visão turva,
irritabilidade, hemólise
intravascular-evolução em dias
Taquicardia, agitação, hipertensão arterial,
sudorese discreta a profusa, visão turva,
vômitos ocasionais a frequentes,
priapismo, hipotensão arterial, edema
pulmonar agudo e choque – evolução em
minutos ou horas
Tratamento
•Soroterapia antiveneno
Corticoterapia, tratamento
sintomático
• Analgesia – infiltração local ou troncular
de lidocaína a 2% sem vasoconstritor
• Soroterapia – indicada nos casos com
manifestações sistêmicas
Prevenção – Acidentes com aranhas
Inspecionar roupas antes de vestir.
Examinar roupas de cama e de banho.
Sacudir sapatos, tênis e botas antes de calçar.
Combater a proliferação de insetos.
Limpar e arejar diariamente o domicílio.
Não pendurar roupas nas paredes.
Preservar os predadores (sapos, lagartixa e rãs)
Manter jardim e quintais limpos e evitar o acúmulo
de entulhos, folhas secas e material de construção.
Manter a grama aparada e evitar folhagens densas
nas paredes e nos muros da casas.
Bothriurus
Tityus
Escorpionismo
Ações do Veneno
Atua sobre os canais de sódio provocando
Estimulação das fibras musculares e terminações
nervosas do simpático e parassimpático e medula da
supra-renal causando liberação de
neurotransmissores, catecolamina e acetilcolina
Escorpionismo
Ações dos Neurotransmissores
Catecolaminas
Acetilcolina
Midríase
FC, PA
Arritmia cardíaca
Vasoconstricção
Sudorese
FR
Glicemia
↓ Potássio
Miose
↓ FC
Arritmia cardíaca
vasodilatação
secreções
broncoconstricção
Priapismo
amilase
ACIDENTE POR ESCORPIÕES
GRAVIDADE
avaliação inicial
MANIFESTAÇÕES
TRATAMENTO
Nº amp / via
LEVE
Dor e parestesia local
-
MODERADA
Dor local intensa
associada a: náuseas,
vômitos,sudorese,
sialorréia, agitação,
taquipinéia e taquicardia
2- 3 ampolas
SAAr ou SAEEs
EV
GRAVE
Além dos anteriores, apresenta
uma ou mais das seguintes
manifestações:sudorese
profusa, sialorréia intensa,
vômitos profusos e
incoercíveis, prostação,
convulsão, coma, bradicardia,
insuficiência cardíaca, edema
pulmonar agudo e choque
4- 6 ampolas de
SAAR ou SAEEs
- EV
ESCORPIÕES
Apresentam hábitos noturnos.
Escondem-se durante o dia sob pedras troncos,
entulhos, telhas ou tijolos.
Prevenção
Acondicionamento adequado do lixo, a fim de
evitar baratas, moscas e outros insetos de que se
alimentam os escorpiões.
Preservar os inimigos naturais dos escorpiões,
como sapos, galinhas, lagartos, gansos e corujas.
Usar luvas e calçados em trabalhos externos.
Megalopyge albicolis
LEPIDÓPTEROS
Megalopyge sp
Automeris sp.
Distúrbio da Hemostasia
Automeris leucanela
Lonomia obliqua
Quadro Clínico
Manifestações locais:
- Dor em queimação
- Prurido
- Eritema
- Eventualmente bolhas (Dermatite urticante)
Manifestações gerais e inespecíficas:
- Cefaléia
- Vômitos
- Mal-estar geral
- Dores abdominais
- Náuseas
Manifestações Hemorrágicas
- Equimoses, hematomas, hematúria e sangramento em feridas recentes.
- Incoagulabilidade sangüínea, hemorragias intra-articulares, abdominais,
pulmonares, glandulares e intraparenquimatosa cerebral.
INSUFICIÊNCIA RENAL AGUDA
COMPLICAÇÕES:
HEMORRAGIA CEREBRAL
(Duarte et al., 1990; Kelen et al., 1995; Abella et al., 1998; Brasil, 1998, Zannin et al 2003).
• 53 anos
• mão e o antebraço em
lagartas de 5 cm no
abacateiro (+ de 20)
• 76 horas pós contato
•3 anos
•Lagartas de 8 cm, (+ 30 )
•69 horas pós contato
7 anos
abdome lagartas de 8 cm
(+10)
cinco dias pós contato
• 39 anos
• esmagou com o
antebraço (+30 lagartas)
de 7 cm
• 24 horas após contato
HEMATÚRIA
0
24
36
48
72
96
Tempo (horas) após SALon
RELATO ou SUSPEITA de contato com lagarta não identificada ou identificada
como Lonomiaaobliqua
Diagnóstico Laboratorial: TC, TP/AP E TTPA
NORMAL
Repetir exames 6 horas após
o acidente
NORMAL
ALTERADO
Repetir exames 12 horas
após o acidente
NORMAL
Liberar o paciente
ALTERADO
Tratar com Soro
Anti-Lonômico
(SaLon)
5 ou 10 ampolas IV
ALTERADO
Indicativo de acidente
com lagartas de outros
gêneros
Reavaliar os
exames
laboratoriais
(função renal e
coagulação) 24
horas após o
tratamento com
SALon
Alta hospitalar
TAP > 50% e
função renal normal
Prevenção – Lagartas
Observar bem os troncos, as folhas e os
galhos antes de manuseá-los.
Usar calça comprida e camisa de mangas
longas nas atividades rurais.
Os pássaros são os predadores naturais das
lagartas.
Apis melifera (abelha de mel)
Manifestações clínicas
Reação tóxica local
Dor, eritema e edema não muito intensos no sítio
da picada que persistem por algumas horas
2 minutos
24 horas
Reação alérgica sistêmica
Anafilaxia
Manifestações clínicas
Tóxica sistêmica
Manifestações clínicas
Tóxica sistêmica
Tratamento
Reações tóxicas locais
analgésicos, compressas frias, retirada do ferrão
Reações locais extensas
antinflamatórios, antihistamínicos, e corticóides
sistêmicos eventualmente
Reações tóxicas sistêmicas
terapêutica apropriada conforme quadro clínico
Reações alérgicas sistêmicas
tratamento da anafilaxia, medidas preventivas,
imunoterapia
Tratamento
A retirada
dos ferrões
deve ser
realizada o
mais breve
possível.
90% do veneno contido no saco de veneno é liberado nos 20
segundos inicias após a picada, e completamente liberado em 1
minuto.
Schumacher et al. J Allergy Clin Immunol, 1994;93(5): 831-35.
Após 2’, não há diferença em relação ao método de remoção dos ferrões.
Visscher et al. Lancet, 1996;348: 301-02.
www.cit.sc.gov.br
2001
CIT/SC
0800 643 5252
Plantão 24h
OBRIGADA!