UNIVERSIDADE TUIUTI DO PARANÁ
Ana Carolina Trippia
SIALOLITÍASE: REVISÃO DE LITERATURA
CURITIBA
2009
SIALOLITÍASE: REVISÃO DE LITERATURA
Curitiba
2009
Ana Carolina Trippia
SIALOLITÍASE: REVISÃO DE LITERATURA
Monografia
apresentada
ao
Curso
de
Especialização em Radiologia Odontológica e
Imaginologia da Universidade Tuiuti do Paraná,
como requisito parcial à obtenção do título de
Especialista em Radiologia Odontológica e
Imaginologia.
Orientadora: Profa. Me. Ligia Aracema Borsato.
CURITIBA
2009
TERMO DE APROVAÇÃO
Ana Carolina Trippia
SIALOLITÍASE: REVISÃO DE LITERATURA
Esta monografia foi julgada e aprovada pela banca examinadora para a obtenção do grau
de Especialista em Radiologia Odontológica e Imaginologia da Universidade Tuiuti do Paraná.
Curitiba, 12 de Janeiro de 2009.
Especialização em Radiologia Odontológica e Imaginologia
Universidade Tuiuti do Paraná
Orientadora:
_________________________________________
Profa. Me. Lígia Aracena Borsato
Banca Examinadora:
_________________________________________
Profa. Me. Ana Cláudia Galvão de Aguiar Koubik
_________________________________________
Profa. Paula de Moura
DEDICATÓRIA
Como em todos nós existem pessoas que nos marcam para sempre, seja
através da "ajuda" que nos dão no dia a dia, seja na "ajuda" que nos deram
durante toda/ou parte da nossa existência. Esta "ajuda" para mim significa tudo
aquilo que podemos desejar dos que nos rodeiam, amor, compreensão, carinho e
muito apoio nos momentos mais difíceis. Quando podemos e devemos agradecer
por tudo aquilo que fizeram por nós, na hora certa se duvidar por vezes quando
damos por isso já é tarde e nada podemos fazer e ficamos sempre com a
sensação que algo ficou por fazer, por dizer, e que se devia e deve-se fazer
sempre mais. Dedico a todos, quer aqueles que ainda lutam comigo no dia a dia,
quer aqueles que estão sempre comigo no meu pensamento. Penso que nunca
seja tarde para se mostrar a gratidão e assim dedico este meu humilde trabalho a
eles.
AGRADECIMENTOS
Primeiramente, agradeço a Deus por ter me dado a oportunidade de estar
no mundo.
Aos meus pais, Ibraim Rodolfo Moreira Trippia, Vera Lucia Calegari, ao meu
irmão Adriano Rodolfo Calegari e à minha família, agradeço todo o amor, carinho,
compreensão e respeito.
Tenho muito a agradecer e a muitas pessoas. Não cito nomes para não ser
injusta com pessoas que me auxiliaram até onde já cheguei... a Deus, que
possibilitou a minha existência
Aos professores que me transmitiram seus ensinamentos.
A todos que colaboraram direta ou indiretamente para a concretização
deste sonho.
RESUMO
Sialolitos são estruturas calcificadas que se desenvolvem no interior do
sistema ductal salivar (glândula ou ducto), causando comprometimento do fluxo
salivar, variando de tamanho. Podem ser redondos, elípticos, ou compridos e
cilíndricos. Sua causa é desconhecida, mas sua formação pode ser provocada por
sialoadenite crônica e obstrução parcial que provém da deposição de sais de
cálcio e fosfato por acumulo de restos orgânicos no lúmen do ducto. O seu
desenvolvimento não esta relacionada a nenhuma desordem no metabolismo de
cálcio e fosfato. A glândula de maior incidência é a submandibular, é bastante
comum em adultos de idade média e tem preferência pelo sexo masculino. A
glândula apresenta-se na maioria das vezes aumentada e hipersensível,
principalmente durante as refeições os quais podem ser diferenciados de outras
calcificações de tecidos mole porque geralmente apresentam dor e inchaço da
glândula envolvida, enquanto as outras patologias são assintomáticas. Seu
tratamento pode ser muitas vezes conservador ou até mesmo necessitar de
intervenção cirúrgica a qual dependerá da localização, do formato e do tamanho
do cálculo.
ABSTRACT
Sialolitos are calcified structures that develop within the salivary ductal
system (or duct gland), causing impairment of salivary flow, ranging in size. They
can be round, elliptic, or long and cylindrical. Its cause is unknown, but its
formation may be caused by partial obstruction and chronic sialoadenitis that
comes from the deposition of calcium salts and phosphate by accumulation of
organic debris in the lumen of the duct. Their development is not related to any
disorder in the metabolism of calcium and phosphate. The gland is the highest
incidence of submandibular, is fairly common in adults of age and has preference
for males. The gland presents itself most often raised and sensitive, especially
during meals which can be differentiated from other soft-tissue calcifications
because usually have pain and swelling of the gland involved, while other diseases
are asymptomatic. Treatment can often be conservative or even require surgical
intervention which will depend on the location, format and the size of the
calculation.
SUMÁRIO
1 INTRODUÇÃO ..................................................................................................... 00
2 FUNDAMENTAÇÃO TEÓRICA ........................................................................... 00
2.1 ANATOMIA ....................................................................................................... 00
2.1.1 Glândula parótida .......................................................................................... 00
2.1.2 Glândula submandibular................................................................................ 00
2.1.3 Glândula sublinguall ....................................................................................... 00
2.1.4 Critérios de seleção dos exames radiográficos ............................................. 00
2.2 EMBRIOLOGIA................ ................................................................................. 00
2.2 CARACTERÍSTICAS HISTOPATOLÓGICAS................ ................................... 00
2.3 SIALOLITÍASE .................................................................................................. 00
2.3.1 Nomenclatura ................................................................................................. 00
2.3.2 Definição................ ........................................................................................ 00
2.3.3 Frequência...................................................................................................... 00
2.3.4 Etiologia.......................................................................................................... 00
2.3.5 Sintomatologia................................................................................................ 00
2.3.6 Diagnóstico..................................................................................................... 00
2.3.7 Características radiográficas................ .......................................................... 00
2.3.8 Diagnóstico diferencial................ ................................................................... 00
2.3.9 Tratamento................ ..................................................................................... 00
3 DISCUSSÃO ........................................................................................................ 00
4 CONCLUSÃO ...................................................................................................... 00
REFERÊNCIAS....................................................................................................... 00
9
1 INTRODUÇÃO
Todas as glândulas que vertem seu produto na cavidade da boca recebem
o nome de glândulas salivares. Em razão de sua importância anatômica, funcional
e cirúrgica, distingue-se em dois grupos perfeitamente diferenciados. O primeiro é
formado por grande numero de pequenas glândulas mucosas e submucosas que
desembocam na cavidade oral por meio de ductos excretores de curto
comprimento, as quais são denominadas de acordo com a região que se situam
como: labiais, genianas, palatinas e linguais. O segundo é formado por glândulas
de grande volume, providas de ductos excretores de diferentes comprimentos que
desembocam na cavidade oral (MARIO EDUARDO FIGÚN; RICARDO RODOLFO
GARINO, 1994).
As glândulas de grande volume são distribuídas em três pares:
•
Glândulas Parótidas
•
Glândulas Submandibulares
•
Glândulas Sublinguais
Como qualquer tecido, as glândulas podem sofrer traumatismos, processos
inflamatórios, infecciosos, degenerativos e neoplásicos. Em seus condutos
excretores também podemos encontrar obstruções determinadas por cálculos
(sialolitos).
10
As alterações patológicas relacionadas com as glândulas salivares devem
ser de conhecimento do cirurgião-dentista, tendo em vista o diagnóstico precoce e
o controle dos processos inflamatórios crônicos relacionados à estrutura
anatômica, bem como a grande maioria dos processos neoplásicos.
Sialolitíase são formações calcárias que podem ocorrer tanto no ducto
como nas glândulas salivares. O seu diagnóstico e tratamento estão relacionados,
principalmente, com a sua localização.
Desta forma, este trabalho objetiva realizar uma revisão da literatura na
área em questão, envolvendo diagnóstico, características clínicas e radiográficas.
11
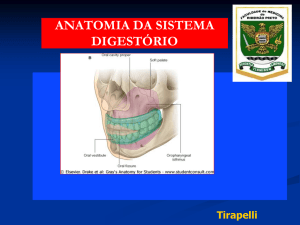
2 FUNDAMENTAÇÃO TEÖRICA
2.1 ANATOMIA DAS GLÂNDULAS
2.1.1 Glândula parótida
Das glândulas salivares, a parótida é a primeira a se formar. Inicia-se como
uma proliferação epitelial de cada lado da boca primitiva, que por sua fez unem-se
para formar os ácinos secretores. Podem-se encontrar embriões no 5° mês de
vida intra-uterina com células acinosas, todavia o desenvolvimento dos ácinos é
encontrado depois do nascimento (FREITAS, 2004).
É a maior glândula salivar, tem aspecto lobulado e a palpação sua
consistência é dura e pesa de 25 a 30g (STAFNE, 1962).
É uma estrutura arborizada, que se situa entre o músculo esternocleidomastoídeo e a borda posterior do ramo da mandíbula. Acima se limita com a ATM
e o meato acústico cartilaginoso e a baixo se estende até o nível do ângulo da
mandíbula. Tem uma parte superficial conectada por um istmo a uma parte
12
profunda. Ambas as partes abraçam a mandíbula e os músculos masseter e
pterigóideo medial nela inseridos. A parte superficial, maior, recobre grande
porção do músculo masseter e freqüentemente apresenta uma extensão anterior,
que acompanha por baixo o arco zigomático. Por ser uma porção às vezes
destacada da glândula, é conhecida como glândula parótida acessória (MADEIRA,
2003; FIGÚN,1994).
O ducto parotídeo ou Stensen (Stenon) se origina da margem anterior da
glândula parótida, assume a direção anterior, e percorre a face lateral do músculo
masseter, acompanhado por ramos do nervo facial e pela artéria transversa da
face; contorna a margem anterior deste através do corpo adiposo da boca. A
seguir, forma um ângulo quase reto e apóia-se no músculo bucinador, perfurandoo até alcançar a mucosa na face medial da bochecha, na altura do colo do
primeiro ou do segundo pré-molar superior (FIGÚN,1994; FREITAS, 2004)
1 Glândula parótida
2 Glândula parótida acessória
3 Ducto parotídeo
4 Glândula submandibular
5 Linfonódo submandibular
13
Glândulas salivares maiores em
suas posições junto à mandíbula e ao
músculo
milo-hióideo.
submandibular
emergindo
Ducto
do
prolongamento profundo da glândula
submandibular.
FIGÚN, M. E. Anatomia Odontológica Funcional e Aplicada. 3. ed. São Paulo: Panamericana, 1994.
2.1.2Glândula submandibular
Sua superfície é composta por número variável de lóbulos unidos entre si
por tecido conjuntivo. Parte da porção superficial contata com a fóvea
submandibular, a parte visível é coberta apenas pela pele e platisma, ocupa o
triangulo submandibular e fica em, contato com o tendão intermediário do músculo
13
digástrico. Medialmente, ele está em contato com os músculos milo-hioídeo e
hipoglosso. Entre estes músculos há um interstício que dá acesso a região
sublingual, onde por ele passa o prolongamento profundo da glândula
submandibular e, em contato com este, o ducto submandibular ou conduto de
Wharton, que finalmente abre-se na cavidade bucal ao nível do freio lingual
(MADEIRA, 2003; FREITAS, 2004).
Glândula parótida com ramos do nervo facial saindo de seu interior e glândula
submandibular.
FIGÚN, M. E. Anatomia Odontológica Funcional e Aplicada. 3. ed. São Paulo: Panamericana, 1994.
2.1.3 Glândula sublingual
As glândulas submandibulares são as menores das principais glândulas
salivares. Tem forma de amêndoa, achatada no sentido transversal e ligeiramente
14
afilada nas extremidades. Tem peso aproximado de 3g e comprimento 35 a 45
mm. Sua secreção é do tipo misto, com predomínio mucoso (FIGÚN,1994).
Situa-se no soalho da boca, sobre o músculo milo-hioídeo e faz saliência na
mucosa (prega sublingual). Tem formato alongado e achatado, encontra-se de um
lado em contato com a fóvea sublingual da mandíbula, e do outro em contato com
o ducto sublingual, o nervo lingual e o músculo genioglosso. Em relação ao plano
mediano as glândulas sublinguais encontram-se em contato pelas suas
extremidades anteriores. Diferente das outras glândulas salivares maiores, não
tem apenas um ducto maior denominado de ducto sublingual (que se junta ao
ducto submandibular ou se abre próximo a este), mas também uma dúzia de
ductos menores ou até mais que se abrem separadamente na prega lingual
(MADEIRA, 2003).
1 Glândula sublingual
2 Ducto submandibular
3 M. Genioglosso (rebatido)
4 M. Gênio-hióideo
5 M. milo-hióideo
6 Músculo do palato
7 Glândulas palatinas
15
Glândulas sublinguais e parte das
glândulas
submandibulares,
com
seus ductos, no soalho da boca,
tendo como referência a mandíbula, o
hióide e os músculos milo-hióideo e
gênio-hióideo.
FIGÚN, M. E. Anatomia Odontológica Funcional e Aplicada. 3. ed. São Paulo: Panamericana, 1994.
2.2 ESTUDO IMAGINOLÓGICO
2.2.1 Radiografia Panorâmica
Haring, 1996, afirma que:
”A radiografia panorâmica consiste em uma única
incidência do complexo maxilo-mandibular. É uma das
técnicas radiográficas mais solicitadas e difundidas em
todas as especialidades da Odontologia. A visualização
de todos os elementos dentais e suas estruturas
anatômicas é de fácil compreensão para o Cirurgião
Dentista além da baixa dose de radiação emitida.
Apresenta magnificação de imagem que varia de 25 a
35% de acordo com o tipo de aparelho utilizado. Esta
informação é de importância vital para o seu
planejamento cirúrgico”.
Cita também como principais indicações:
•
Avaliação ortodôntica, para conhecer o estado da dentição e a
presença/ausência de elementos dentais.
•
Avaliar lesões ósseas ou elementos dentais não-erupcionados, que não são
observados nas radiografias periapicais.
16
•
Previamente a uma cirurgia buco-maxilo-facial.
•
Como parte da avaliação do suporte ósseo periodontal, no caso de bolsas
periodontais maiores que cinco mm.
•
Avaliação dos terceiros molares, para o estudo da necessidade ou não de
sua remoção.
•
Avaliação de fraturas em todas as partes da mandíbula, exceto a região
anterior.
•
Avaliação de lesões no seio maxilar – particularmente do assoalho e suas
paredes posterior e medial.
•
Avaliação de lesões destrutivas das superfícies articulares da ATM.
•
Planejamento pré-operatório.
•
É utilizado também para verificar anomalias dentais, patologias, anatomia,
entre outros.
•
Viabiliza o desenho anatômico (traçado anatômico).
Freitas et al (1998) relataram que desde as primeiras radiografias dentarias há
uma preocupação em desenvolver novas técnicas, dentro dos padrões exigidos,
para uma radiografia ser considerada tecnicamente boa, isto é, grau médio de
contraste e densidade, mínimo de distorção e máximo de detalhe.
Segundo Álvares e Tavano (1998) são inúmeras as vantagens decorrentes da
utilização desta técnica radiográfica. A operacionalidade, a simplicidade de uso
aliada a quantidade de atendimentos, o pouco tempo usado na execução desta
técnica e a facilidade de treinamento do pessoal técnico são fatores que
favorecem este tipo de radiografia quando comparado às técnicas intra-orais.
17
Vários autores relatam que o exame panorâmico vem sendo muito utilizado,
por ser uma tomada extra-oral, confortável para o paciente, que determina uma
visão total das arcadas dentarias e estruturas afins.
Outras vantagens relatadas são: facilidade quando explicar ao paciente os
procedimentos a serem executados, custo e padronização.
Possibilita exames em pacientes que não conseguem abrir a boca,
pacientes que apresentam trismos, ou com bloqueio inter-maxilar.
Freitas (1992) apresenta como desvantagens: detalhamento menor,
distorções e ampliações.
Imagem cedida por Dra. Paula de Moura – Radiocenter Curitiba
18
Imagem cedida por Dra. Paula de Moura – Radiocenter Curitiba
2.2.2 Tomografia Computadorizada
A revolucionária criação da Tomografia Computadorizada no início da
década de 70, pelo engenheiro inglês Hounsfield, juntamente com o físico norteamericano Comark, lhes valeu o prêmio Nobel de Medicina em 1979. Durante os
últimos 30 anos, ocorreram muitas inovações e grandiosas evoluções na
tecnologia dessa área, que melhoraram o tempo de aquisição e a qualidade das
imagens, assim como reduziram significativamente a dose de radiação.
O último avanço tecnológico em diagnóstico por imagem é a representação
digital da anatomia do paciente, exatamente como ela se apresenta. A tomografia
computadorizada é o exame de escolha para a análise de componentes ósseos e
estruturas dentárias.
As novas gerações de scanners tomográficos computadorizados fornecem
uma visão completa das estruturas examinadas, em três dimensões, com alta
resolução e baixa radiação aos pacientes.
19
A tomografia computadorizada tradicional obtém imagens muito mais
nítidas e ricas em detalhes que as radiografias convencionais.
A tomografia computadorizada volumétrica fornece detalhada identificação
das estruturas anatômicas e inúmeras mensurações em diversos planos, sendo já
muito utilizada para diversos fins na Odontologia, como por exemplo, a
identificação topográfica de dentes impactados, cistos e processos inflamatórios e
tumorais, assim como a investigação das estruturas ósseas da articulação
têmporo-mandibular, além de auxiliar o planejamento na Implantodontia e o
acompanhamento pré e pós-cirúrgico.
A tomografia computadorizada apresenta as vantagens de eliminar as
sobreposições, a magnífica resolução atribuída ao grande contraste da imagem e
a possibilidade de reconstruí-las nos planos axial, coronal, sagital e oblíquo, assim
como obter uma visão tridimensional da estrutura de interesse.
2.2.3 Tomografia Computadorizada por feixe Cônico (Cone-beam).
O advento da Tomografia computadorizada de feixe Cônico representa o
desenvolvimento de um tomógrafo relativamente pequeno e de menor custo,
especialmente indicado para a região dento-maxilo-facial. O desenvolvimento
desta nova tecnologia está provendo na Odontologia a reprodução da imagem
tridimensional dos tecidos mineralizados maxilofaciais, com mínima distorção e
dose de radiação significantemente reduzida em comparação a TC tradicional.
O pioneirismo desta nova técnica cabe aos italianos Mozzo et al, da
Universidade de Verona, que em 1998 apresentaram os resultados preliminares
de um “novo aparelho de TC volumétrica para imagens odontológicas baseado na
técnica do feixe em forma de cone (cone beam technique)”, batizado como
20
NewTom - 9000. Proporciona imagem volumétrica, como os tomógrafos médicos,
porém com uma significante redução da radiação a que o paciente é exposto, e
com vantagens de uma excelente imagem, de baixo custo e risco, fácil manuseio
e, ainda, tempo de exame reduzido.
Além disso, apenas uma sessão para aquisição da imagem tomográfica em
volume permite que se façam reconstruções nos mais diversos planos, com o
auxílio do software, proporcionando múltiplas imagens, como, por exemplo, o
scout lateral e frontal, imagens semelhantes às telerradiografias lateral e frontal; a
reconstrução oclusal, panorâmica, transaxial, coronal e ainda as reconstruções em
3D.
Em 1999, um grupo de professores japoneses e finlandeses de radiologia
odontológica, apresentou outro aparelho com tecnologia e recursos muito
semelhantes ao tomógrafo italiano. Denominado Ortho-CT, o tomógrafo consistia
do aparelho convencional de radiografia panorâmica finlandês Scanora, com a
película radiográfica substituída por um intensificador de imagem (detector).
Atualmente, o tomógrafo computadorizado odontológico vem sendo
produzido na Itália, Japão e Estados Unidos e está comercialmente disponível em
diversos países, inclusive no Brasil. A tecnologia foi aperfeiçoada ao longo de
poucos anos, a um custo bem mais acessível em comparação à TC tradicional. Já
existem tomógrafos em centros especializados de Radiologia Odontológica em
várias cidades brasileiras.
A história da tomografia computadorizada de feixe cônico indubitavelmente
aponta para um cenário onde a imagem radiológica tridimensional será utilizada
mais ampla e rotineiramente na Odontologia.
21
Reconstrução 3D.
Imagem cedida por Dra. Paula de Moura – Radiocenter Curitiba
22
Imagem cedida por Dra. Paula de Moura – Radiocenter Curitiba
23
Imagem cedida por Dra. Paula de Moura – Radiocenter Curitiba
24
Imagem cedida por Dra. Paula de Moura – Radiocenter Curitiba
25
2.3 SIALOLITÍASE
2.3.1 Nomenclatura
•
Sialolitíase (STAFNE, 1982)
•
Litíase Salivar (FREITAS, 2004).
•
Cálculos salivares (FIGÚN, 1994; STAFNE, 1982 ).
•
Sialolito (WHITE, 2007).
•
Pedras Salivares (NEVILLE, 2004).
2.3.2 Definição
26
Os sialolitos são estruturas calcificadas que se desenvolvem no interior do
sistema ductal salivar (glândula ou ducto), causando comprometimento do fluxo
salivar (NEVILLE, 2004; JORGE et al., 2006; WHITE, 2007; GIRAY, C. B. et al.,
2007).
Victor de Araujo Lima (1982) descreve a diferenciação entre:
•
Sialoadenite= é o processo inflamatório da glândula salivar.
•
Sialolitíase= é a ocorrência de cálculo na glândula salivar.
•
Sialoadenite= é o processo degenerativo da glândula salivas.
Conforme Epker (1972 citado por Landgraf et al. 2006), a formação do
calculo ocorre em duas fases: na primeira, a camada central é formada pela
precipitação de sal, que é suportada por uma substancia orgânica. A segunda fase
consiste na deposição orgânica e material não orgânico. A mineralização é
suportada pelo acumulo de cálcio e alteração do ph, que, então, reduz a
solubilidade do fosfato de cálcio na saliva. O calculo consiste em uma mistura
heterogenia de diferentes fosfatos de cálcio, sendo o componente mais comum a
apatita.
2.3.3 Características Histopatológicas
Macroscópicamente os sialolitos aparecem como massas duras, que
podem ser redondas, ovais ou cilíndricas. Caracteristicamente, são amarelos,
27
embora possam ter uma coloração branca ou amarelo-acastanhada. Já
Microscopicamente, as massas calcificadas apresentam laminações concêntricas
que podem circundar um nicho de restos orgânicos amorfos. Se o ducto associado
também for removido, freqüentemente mostrará metaplasia de células escamosas,
oncocíticas ou mucosas. Também é evidente uma inflamação periductal. A
obstrução do ducto está associada à sialoadenite aguda ou crônica da glândula
envolvida (NEVILLE, 2004).
2.3.4 Freqüência
A glândula de maior incidência é a submandibular de 80 a 90% dos casos,
seguido da parótida com 5 a 20%. Já a sublingual apenas cerca de 1% a 7%.
Provavelmente porque a glândula submandibular possui um ducto mais longo e
tortuoso, um fluxo ascendente na sua porção proximal e uma saliva mais viscosa
com um alto conteúdo mineral (MADEIRA, 2003; MATSUMOTO et al. 2005).
Aproximadamente a metade dos casos de cálculo submandibular ocorre na
porção distal do ducto de Wharton, 20% na sua porção proximal e 30% no interior
da glândula (WHITE, 2007).
Ë bastante comum em adultos de idade média (STAFNE, 1982).
Preferência pelo sexo masculino (LIMA et al., 1965; WHITE, 2007).
28
Aparece com maior freqüência no conduto submandibular (de Wharton) e
no conduto da glândula parótida (de Stensen) (STAFNE, 1982; FERREIRA et al.,
2001).
Normalmente, surgem de forma isolada (70 a 80%), podendo também ser
múltiplos.
Cerca de 9% dos pacientes apresentam sialoltíase recorrente e 10% dos
pacientes com sialolitíase também sofrem de nefrolitíase.
Na glândula parótida ocorre freqüentemente nas proximidades da parte
terminal ou então ao nível do ângulo que o ducto forma ao atravessar o músculo
bucinador (WHITE, 2007).
Segundo Siddiqui (2002 citado por Landgraf et al., 2006), estima-se que de
1000 adultos da população, 12 são afetados por esta alteração. Ela pode ocorrer
em qualquer idade, porem raramente ocorre em crianças.
2.3.5 Etiologia
Acredita-se que a origem do sialolito provém da deposição de sais de cálcio
e fosfato por acumulo de restos orgânicos no lúmen do ducto. Estes restos
orgânicos podem ser formados por muco condensado, bactérias, células epiteliais
do ducto ou corpos estranhos. Sua causa é desconhecida, mas sua formação
pode ser provocada por sialoadenite crônica e obstrução parcial. O seu
29
desenvolvimento não esta relacionada a nenhuma desordem no metabolismo de
cálcio e fosfato (NEVILLE, 2004).
Conforme Siddiqui (2002 citado por Landgraf et al., 2006), são fatores pré
disponentes a formação de calculo, o aumento da alcalinidade da saliva, a saliva
estagnada, infecção ou inflamação bem como trauma físico no ducto ou glândula.
2.3.6 Sintomatologia
A glândula apresenta-se aumentada e hipersensível, principalmente durante
as refeições por ter uma maior secreção salivar, que podem ou não associar-se a
dor (STAFNE, 1982; MADEIRA, 2004; WHITE, 2007).
Mesmo que a maioria desses cálculos cresça e se localizem nos condutos,
existem também os formados na glândula e deslocados logo ao conduto. Eles
podem ser simples ou múltiplos e causar obstrução parcial ou total do mesmo.
A obstrução contínua do conduto pode levar a inflamação, infecção aguda e
formação de abscesso (STAFNE, 1982).
A obstrução completa causadores e inchaços constantes, podendo estar
presente a drenagem de coleção purulenta e os sinais sistêmicos de infecção. São
comuns as obstruções por períodos longos resultarem em infecções que levam a
atrofia glandular com alterações na função de secreção salivar e, por último a
fibrosa da glândula (LANDGRAF et al., 2006).
30
2.3.7 Características radiográficas
Os cálculos de condutos sublinguais e lingual são melhor observados por
uma radiografia oclusal e os da glândula submandibular com filmes oclusais
utilizando-se de técnicas extra-orais.
Em uma radiografia são vistos com corpos opacos com grau de
radiopacidade variada, pois os de maior tamanho podem ter uma densidade maior
que a do osso normal e são realmente visíveis, em outros casos o calculo pode ter
grande quantidade de conteúdo orgânico os quais não são suficientemente
radiopacas para serem nitidamente evidenciados radiograficamente (STAFNE,
1962).
Os sialolitos variam de tamanho e podem ser redondos, elípticos, ou
compridos e cilíndricos (STAFNE, 1982).
2.3.8 Diagnóstico
Para o diagnostico dos processos funcionais, inflamatórios e de formação
de cálculos ou tumores das glândulas, é útil recorrer à radiografia simples ou com
meios de contraste (FIGÚN,1994).
Quando se quer diagnosticar sialolítos radiograficamente, o tempo de
exposição deve ser reduzido em cerca de metade de seu valor normal (WHITE,
2007).
31
Ocasionalmente visualizamos os cálculos salivares em radiografias
periapicais, sobrepostos aos ápices radiculares de pré-molares e molares. A
melhor forma de visualizar cálculos na porção distal do ducto de Wharton é por
meio de uma radiografia oclusal inferior convencional, o que nos mostra o
assoalho bucal sem sobreposição de estrutura mandibular. Já na porção mais
posterior os cálculos são bem visualizados em uma radiografia lateral obliqua da
mandíbula ou na radiografia panorâmica (WHITE, 2007).
Em radiografias com contraste denominadas sialografia, o meio de
contraste é injetado dentro da glândula através do ducto, a qual nos possibilita
estudar os limites da glândula, o calibre, a forma e a direção do ducto excretor
principal e dos secundários. Esse exame esta indicado nos casos de sinais de
sialadenite, cálculos radiolúcidos ou cálculos submandibulares e parotídeos
profundos, sendo contra indicados no caso de pacientes com alergias ao meio de
contraste (FIGÚN,1994, TEYMOORTSH et al.).
Entretanto, segundo Brown et al. (1997 citado por Prevenzano et al., 2003)
a sialografia é totalmente contra-indicado durante fases de infecção aguda.
De acordo com Alves (2000), o imagiamento de sialolitos nem sempre é
possível através da radiografia convencional, método mais acessível e utilizável,
visto que, como observado em seu relato o cálculo pode não ter expressão
radiográfica.
Magnabosco Neto (2002), em seu relato de caso clínico destacou a
palpação da estrutura glandular envolvida, fundamental para o diagnóstico,
32
somada a um exame complementar adequado e uma anamnese dirigida e
minuciosa.
A ultra-sonografia e a tomografia computadorizada também são exames
que podem ser úteis à pesquisa por imagens da sialolitíase (NEVILLE, 2004).
Segundo Provenzano et. al. (2003), a ultra-sonografia deve ser considerada
como um método diagnóstico útil para avaliação glandular em casos suspeitos de
sialolitíase, não apenas por poder detectar cálculos radiopacos e radiolúcidos e
por confirmar o diagnóstico durante inflamações agudas, mas por poder
determinar a morfologia dos ductos excretores, alterações na textura do
parênquima e sua relação com estruturas adjacentes.
Mas a mais moderna e nova maneira de diagnosticar a sialodenite é por
ressonância magnética (RM), pois não se utiliza de contraste possibilitando a
localização de pequenas pedras na região distal, os quais são de maior dificuldade
de diagnóstico (BAURMASH, 2007).
2.3.9 Diagnóstico diferencial
A imagem do cálculo sobreposta à mandíbula pode ser confundida com
uma condensação óssea, enostose ou osso esclerótico dentro da mandíbula.
Assim aconselha-se efetuar um exame de palpação digital do piso da boca e fazer
radiografia oclusal para verificar a possibilidade de cálculo (STAFNE, 1962).
33
Os sialolitos podem ser diferenciados de outras calcificações de tecidos
mole porque geralmente estão associados à dor e inchaço da glândula salivar
envolvida, enquanto geralmente as outras são assintomáticas (WHITE, 2007).
Ramirez et al. (1998), constatou em seu estudo que é necessário que
saibamos compreender e interpretar os processos obstrutivos das glândulas
salivares maiores, por meio do exame radiográfico, de maneira adequada a fim de
não
confundirmos
com
linfonodos
calcificados
da
região
cervical
ou
submandibular, e com os angiolitos.
Em relação às glândulas salivares menores, apesar de ser entidade
patológica pouco freqüente, não deve ser considerada uma raridade, devendo ser
lembrada no momento do diagnóstico diferencial (COSTA et al., 2001).
O tamanho do cálculo da glândula também é importante para diferenciar os
tumores das infecções, esse tamanho pode variar em valores inferiores a 1mm até
pouco centímetros de diâmetro. A maioria dos cálculos tem tamanho inferior a
10mm, sendo que apenas 7,6% são maiores que 15mm, os quais são
considerados cálculos salivares glandulares gigantes e são pouco relatados na
literatura (BODNER, 2002 citado por LANDGRAF et al. 2006).
2.3.10 Tratamento
O tratamento pode ser muitas vezes conservador com massagens leves
das glândulas, em uma tentativa de ordenhar o cálculo para o orifício do ducto.
Sialogogos são medicamentos que estimulam o fluxo salivar que também podem
34
ser utilizados como forma de tratamento, assim como, calor úmido e aumento de
ingestão de líquidos para promover a eliminação do cálculo (NEVILLE, 2004).
Freqüentemente sialolitos pequenos podem ser “retirados” pelo orifício
utilizando-se a palpação bimanual. Caso o cálculo seja muito grande ou esteja
situado na porção proximal do ducto, pode ser necessária a utilização de outros
métodos como o bombardeamento por litotripsia de ondas (de choque) piezo
elétricas extracorpóreas ou a remoção cirúrgica do calculo ou da glândula pode
ser necessária (NEVILLE, 2004; WHITE, 2007). Quanto ao reparo do ducto póscirúrgico nada deverá ser realizado além de uma sutura superficial da mucosa,
pois deverá ocorrer recanalização sem qualquer interferência (COOKSEY,1984
citado por GIL et al. 2000).
A endoscopia da glândula salivar é o método mais recente que tem
demonstrado ser útil na remoção de sialolitos. Para o procedimento pode-se usar
a anestesia local ou até mesmo geral nos casos mais complicados. O aparelho
alemão é introduzido no ducto afetado o qual será dilatado, com a irrigação de
cloreto de sódio durante todo o processo cirúrgico, melhorando a visão,
removendo a coleção purulenta e o sangue da região. Por esse instrumento o
operador pode explorar todo sistema do ducto até a melhor localização para a
remoção do cálculo que é realizado por fios e fórcipes (YU, C. Q. et al., 2008).
Neto et. al. (2003), mesmo após o diagnóstico clínico e radiográfico
conclusivos na patologia, indica que deve ser realizado exames bioquímicos do
sialolito removido para averiguação do tipo de material encontrado, que pode ser
uma guia para buscas diagnósticas em outros órgãos secretores do corpo numa
35
avaliação de formação de outros cálculos com os biliares e renais ou até mesmo a
recidiva de cálculos salivares.
Sialoendoscopia é uma das técnicas mais utilizadas com sucesso para a
remoção de sialolitos (MADEIRA, 2003).
A endoscopia da glândula salivar é o método mais recente que tem
demonstrado ser útil na remoção de sialolitos.
Entretanto, frente a diversos tratamentos de acordo com Landgraf et al.
(2006), o sialolito deve ser removido por um método minimamente invasivo, via
acesso intra-oral, sempre que possível. Sialolitos intraglandulares necessitam de
sialadenectomia.
3 DISCUSSÃO
Os autores em geral concordam que a glândula de maior incidência de
sialolitos é a submandibular. Mas para White (2007) aproximadamente a metade
dos casos de cálculo submandibular ocorre na porção distal do ducto de Wharton,
20% na sua porção proximal e 30% no interior da glândula.
36
É bastante comum em adultos de idade média (STAFNE, 1982).
Preferência pelo sexo masculino (LIMA et al., 1965; WHITE, 2007).
Segundo Siddiqui (2002 citado por Landgraf et al., 2006), estima-se que de
1000 adultos da população, 12 são afetados por esta alteração. Ela pode ocorrer
em qualquer idade, porem raramente ocorre em crianças.
Acredita-se que a origem do sialolito provém da deposição de sais de cálcio
e fosfato por acumulo de restos orgânicos no lúmen do ducto (NEVILLE, 2004). Já
para Siddiqui, são fatores pré disponentes a formação de calculo.
A glândula apresenta-se aumentada e hipersensível, principalmente durante
as refeições por ter uma maior secreção salivar, que podem ou não associar-se a
dor (STAFNE, 1982; MADEIRA, 2004; WHITE, 2007).
De acordo com Alves (2000), o imagiamento de sialolitos nem sempre é
possível através da radiografia convencional, apesar de ser a forma mais comum
por achados radiográficos, pois o cálculo pode não ter expressão radiográfica.
A sialografia esta indicado nos casos de sinais de sialadenite, cálculos
radiolúcidos ou cálculos submandibulares e parotídeos profundos, sendo contra
indicados no caso de pacientes com alergias ao meio de contraste (FIGÚN,1994,
TEYMOORTSH et al.).
Entretanto, segundo Brown et al. (1997 citado por Prevenzano et al., 2003)
a sialografia é totalmente contra-indicado durante fases de infecção aguda.
37
A ultra-sonografia e a tomografia computadorizada também são exames
que podem ser úteis à pesquisa por imagens da sialolitíase (NEVILLE, 2004).
Mas para Baurmash (2007), a mais moderna e nova maneira de diagnosticar a
sialodenite é por ressonância magnética (RM), a qual ainda não é muito comum
pelo alto custo.
Em relação ao tratamento, frente a diversos, os autores em geral concordam
que o sialolito deve ser removido por um método minimamente invasivo, via
acesso intra-oral, sempre que possível.
38
4 CONCLUSÃO
De acordo com a literatura a sialolitíase pode apresentar-se em qualquer
idade, mas ocorre com maior freqüência em pessoas entre a 4ª e 6ª década de
vida e somente em raras vezes afeta crianças. Tem predominância pelo sexo
masculino, afeta principalmente as glândulas submandibulares e em menor
porcentagem atingem as glândulas sublinguais.
Sua causa ainda é desconhecida, nas quais algumas teorias atribuem que sua
formação provém de causas químicas, mecânicas e inflamatórias. Outros autores
opinam que os sialolitos se formam ao redor de corpos estranhos e células
epiteliais descamadas de microorganismos.
De acordo com a descrição de vários autores, os sintomas da sialolitíase são
mais evidentes durante ou após a ingestão de alimentos, principalmente ácidos e
salgados.
Os exames mais comuns que auxiliam no diagnóstico dessa patologia são as
radiografias
e
a
sialografia
com
contraste.
Atualmente
considera-se
a
ultrassonografia e a tomografia computadorizada os exames de eleição para o
diagnóstico da sialolitíase por sua precisão na imagem e pela comodidade do
exame, pois a sialografia apesar de ser um exame de muita qualidade para o
diagnóstico é desconfortável para o paciente e exige ao profissional que tenha
treinamento e habilidade técnica para manipular o meio de contraste da maneira
correta a modo de evitar qualquer tipo de complicações como infecção,
desprendimento do cálculo para outro lugar ou até mesmo a ruptura do ducto
afetado.
39
De acordo com os dados que nos proporcionam o paciente, as características
físicas da lesão e a sintomatologia, podemos estabelecer um diagnóstico
diferencial com varias enfermidades como a mucocele, hiperplasia fibrosa,
abscesso do conduto salivar. Ainda que de longa duração e de consistência dura,
não devemos confundi-las com neoplasias glandulares (adenoma pleomorfo), com
tecido conjuntivo associado (fibromas), músculo (rabdomioma), e nervos
periféricos (neurilemoma).
Para o tratamento existem vários métodos disponíveis, dependendo da
glândula afetada, tamanho e localização do cálculo. Porém devemos, sempre que
possível, optar pelo método mais conservador ou o que mais se adéqüe à situação
especifica para o paciente.
Assim que detectado a remoção do calculo salivar deve ser realizada o mais
rápido possível, uma vez que a sua permanência por longo período pode levar a
uma diminuição permanente ou mesmo ausência de secreção salivar. Entretanto,
o diagnostico precoce da sialolitíase é fundamental para evitar o desconforto de
uma cirurgia para o paciente.
Mas sim para fechar um bom diagnóstico devemos associar uma boa inspeção
(palpação), uma boa história clínica (anamnese minuciosa) e um exame
complementar (tecidos moles de suma importância).
40
REFERÊNCIAS
ALCURE, M. L. et al. Clinical and histopathological findings of sialoliths. Braz J
Oral Sci, v. 4, n.15, p. 899-903, oct./dec. 2005.
ALVARES, Luiz Casati, TAVANO, Orivaldo. Curso de radiologia em odontologia. 4
ed. São Paulo: Santos Livraria e Editora, 1998. 8p.
ALVES, C. A.; PANELLA, J. et al. Sialolitíase: relato de caso. Rev. Odontol. Univ.
Santo Amaro, v. 5, n. 2, p. 62-64, jun/dez. 2000.
BAURMASH, H. D. Obstructive Parotid Ductal Disease: Intraoral Management. J
Oral Maxillofac Surg, v. 65, p. 1886-1891, 2007.
COSTA, L. J. da. et al. Sialolitíase de Glândulas Salivares menores relato de caso,
Rev ABO, v. 9, n. 5, p. 307-309, nov/dez. 2001.
FERREIRA, E. T. T. et al. Sialolitíase da glândula submandibular: relato de um
caso. Rev Inst Ciênc Saúde, v. 19, n. 2, p. 141-143, jun./dez. 2001.
FIGÚN, M. E. Anatomia Odontológica Funcional e Aplicada. 3. ed. São Paulo:
Panamericana, 1994.
FREITAS, Leônidas de. Radiologia Bucal: técnicas e interpretação. 1 ed. São
Paulo: Pancast editora Com. E Repr. Ltda., 1992. 10p.
41
FREITAS et al. Radiologia Odontológica. 4 ed. São Paulo : Editora Artes Médicas
Ltda., 1998. 5p.
FREITAS, A. de. Radiologia Odontológica. 6. ed. São Paulo: Artes Médicas, 2004.
GIL, J. N. et al. Sialolitíase: diagnóstico e técnica para remoção de cálculos
superficiais, descrição de dois casos clínicos. BCI, v.79, n.27, p. 57-60, jul./set.
2000.
GIRAY, C. B. et al. Sialolith Characterization by Scanning Electron Microscopy
and X-ray Photoelectron Spectroscopy. © Wiley Periodicals - Scanning, v.29, p.
206-210, 2007.
HOLBERG C, et al. Cone-Beam Computed Tomography in Orthodontics: Benefits
and Limitations. J Orofac Orthop 2005 – no 6.
JORGE, J. R. et al. Sialolitíase em glândula submandibular: relato de caso clínico.
Arquivos em Odontologia, v.42, n. 2, p.81-160, abr./jun. 2006.
NETO, J. M. da S. et al. Cálculo Salivar. Rev Brasileira de Ciência da Saúde, v.7,
n. 3, p.289-294, 2003.
LANDGRAF, H.; ASSIS, A. F. de et al. Extenso Sialolito no Ducto da Glândula
Submandibular: relato de caso. Rev Cir. Traumatol Buco-Maxilo-Fac, Camaragibe,
v. 6, n. 2, p. 29-34, abr./jun. 2006.
LIMA, É. B.; COSTA, J. H. et al. Cálculo salivar. RGO, v. 43, n. 2, p. 87-94, mar.
/abr. 1995.
42
LIMA, V. de A. et al. Sialolitíase submanduibular: análise clínica de 188 casos.
RCBC, v. IX, n. 2, p. 41-44, mar. /abr. 1982.
MADEIRA, M. C. Anatomia da Face. 4. ed. São Paulo: Sarvier, 2003.
MATSUMOTO, M. A. Sialolito gigante em ducto submandibular. RBPO, Bauru,
2005. Disponível em: http://www.patologiaoral.com.br/texto113.asp. Acesso: 25
fev.2008.
MAGNABOSCO NETO, A. E. Sialolito na região de glândula parótida: relato de um
caso clínico. BCI, v. 9, n. 35, p. 210-214, 2002.
NEVILLE, B. W. Patologia Oral e Maxilofacial. 2. ed. Rio de Janeiro: Guanabara
koogan, 2004.
PROVENZANO, M. de M. et al. Aplicação da Ultra-sonografia no diagnóstico de
cálculo salivar. Rev brasileira de odontologia, v. 60, n. 5, p. 303-305, set./out.
2003.
RAMÍREZ, J. et al. Interpretação Radiográfica dos processos obstrutivos das
glândulas salivares maiores. Rev Paulista de Odontologia, n. 6, p. 32-34,
nov./dez. 1998.
RAMÍREZ, J. et al. Estudo da Parotidite crônica recorrente por meio da sialografia.
Rev Paulista de Odontologia, n. 6, p. 38-40, nov./dez. 1998.
SANTOS, CÁSSIO R. R. DOS; RÊGO, THIAGO M. et al. Sialolitíase em glândula
submandibular: relato de caso clínico. Arquivos em Odontologia, Belo Horizonte, v.
42, n. 2, p. 84-94, 2006.
43
STAFNE, E. C. Diagnóstico Radiográfico Bucal. 4. ed. Rio de Janeiro:
Interamericana, 1982.
TEYMOORTASH, A. et al. Sialolith crystals localized intraglandularly and in the
Wharton’s duct of the human submandibular gland: an X-ray diffraction analysis.
Oral Biol, v.48, p. 233-236, 2003.
WHITE, S. C. et al. Radiologia Oral – Fundamentos e interpretação. 5. ed. Rio de
Janeiro: Elsevier, 2007.
YU, C. Q. et al. Selective management of obstructive submandubular sialadenitis.
British J. of Oral and Maxillofacial Surgery, v.46, p. 46-49, 2008.