I
Desenvolvimento
e distúrbios do
desenvolvimento
Alberstone_01.indd 13
10/05/11 10:42
Alberstone_01.indd 14
10/05/11 10:42
1
Neuroembriologia
C
onhecer o desenvolvimento do sistema nervoso pode
fornecer a base para a compreensão de sua estrutura
e função. Este capítulo descreve o desenvolvimento
inicial do sistema nervoso e, então, discute o desenvolvimento da medula espinal e do cérebro. As principais malformações devidas ao desenvolvimento anormal do sistema
nervoso também são discutidas. A Tabela 1.1 resume os
elementos embriológicos do sistema nervoso e seus derivados na idade adulta.
Desenvolvimento neural inicial
Vide Fig. 1.1.
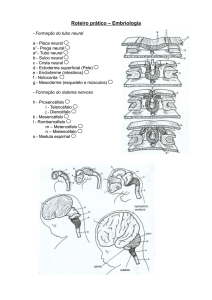
A formação do sistema nervoso se inicia durante a
terceira semana gestacional, quando a placa neural se desenvolve a partir de um espessamento do ectoderma embrionário. Uma fenda neural longitudinal, delimitada por
duas pregas neurais, forma-se ao longo da linha média da
placa. A fusão das duas pregas neurais, que se encontram
ao longo da linha média, prossegue tanto na direção cranial como na caudal, transformando gradualmente a placa
neural no tubo neural, que fica situado abaixo da superfície
ectodérmica.
O processo de formação do tubo neural (neurulação)
ocorre simultaneamente à separação do neuroectoderma da superfície ectodérmica, um processo denominado disjunção. A disjunção promove a separação do futuro sistema nervoso da futura pele. A falha em completar
Tabela 1.1
esse processo de disjunção (não disjunção) e o término da
disjunção antes do fechamento do tubo neural (disjunção
prematura) são duas fontes de disrafismo medular.
Antes que o tubo neural se feche completamente durante a quarta semana de desenvolvimento embrionário,
ele se comunica com a cavidade amniótica através dos neuróporos anterior e posterior. O neuróporo anterior se fecha
entre os dias gestacionais 23 e 25; o neuróporo posterior se
fecha entre os dias gestacionais 25 e 27.
Ao longo das margens laterais de cada lado das células neuroepiteliais da placa neural, existem duas faixas de
células que se originam da fenda neural enquanto ela forma o tubo neural. Essas células da crista neural geralmente
ocupam uma posição dorsolateral entre a superfície ectodérmica e o tubo neural. A maior parte do sistema nervoso
periférico é derivada da crista neural, incluindo células de
gânglios sensoriais dos nervos cranianos e espinais, gânglios autônomos e células de Schwann. As células da crista
neural dão origem à medula adrenal, assim como aos melanócitos (Tabela 1.2).
O espessamento das paredes do tubo neural forma
o cérebro e a medula espinal, enquanto o lúmen do tubo
passa a formar o sistema ventricular e o canal central. As
células epiteliais que formam as paredes do tubo neural
dão origem aos neurônios e macróglia (ou seja, astrócitos,
oligodendrócitos e células ependimárias). A micróglia é derivada de células de origem mesodérmica que entram no
sistema nervoso central (SNC) a partir da vasculatura durante o desenvolvimento (Tabela 1.2).
Derivados adultos das vesículas cerebrais embrionárias
Derivados adultos
Vesículas primárias
Vesículas secundárias
Paredes
Cavidades
Cérebro anterior (prosencéfalo)
Telencéfalo
Hemisférios cerebrais
Lateral
Diencéfalo
Tálamo
Terceiro ventrículo
Epitálamo
Hipotálamo
Cérebro médio (mesencéfalo)
Mesencéfalo
Cérebro posterior (rombencéfalo)
Metencéfalo
Cérebro médio
Aqueduto cerebral
Ponte
Quarto ventrículo
Cerebelo
Mielencéfalo
Alberstone_01.indd 15
Bulbo
Quarto ventrículo
10/05/11 10:42
16
Alberstone, Benzel, Najm & Steinmetz
3a semana
Dorsal
AA'
A'
A
Ectoderma
Placa neural
Notocorda
Fenda neural
Somito
Prega neural
Tubo neural
Neuróporo
anterior
Crista
neural
4a semana
Cérebro
Medula espinal
(substância branca)
Medula
espinal
Neuróporo
posterior
Fig. 1.1
Somito
Canal
Medula espinal
central
(substância cinzenta)
Somito
Desenvolvimento neural inicial.
Tabela 1.2
Comparação dos derivados do tubo neural e das cristas neurais
Derivados do tubo neural
Derivados das cristas neurais
Células do corno ventral
Gânglios cranianos
Neurônios autônomos pré-ganglionares
Gânglios das raízes dorsais
Astrócitos, oligodendrócitos e células ependimárias
Gânglios autônomos
Retina
Células de Schwann
Neuro-hipófise
Medula adrenal
Neurônios corticais
Melanócitos
Núcleos cinzentos do cérebro e da medula espinal
Alberstone_01.indd 16
10/05/11 10:42
Bases anatômicas do diagnóstico neurológico
Desenvolvimento inicial da
medula espinal
Vide Fig. 1.2.
Três camadas de células são formadas a partir da proliferação e diferenciação do epitélio pseudoestratificado espesso que forma a parede do tubo neural. De dentro para
fora, essas camadas são denominadas camada neuroepitelial, camada do manto e camada marginal.
Na região mais interna do tubo neural, o neuroepitélio
forma uma camada de células colunares ciliadas, a camada neuroepitelial (ou ependimária), que reveste os futuros
ventrículos e o canal central.
17
O neuroepitélio também dá origem aos neurônios primitivos, chamados neuroblastos, que migram perifericamente para revestir a camada neuroepitelial. Essa camada,
denominada camada do manto, mais tarde formará a substância cinzenta da medula espinal.
Enquanto os neuroblastos da camada do manto se desenvolvem em neurônios maduros com processos citoplasmáticos, esses processos se estendem perifericamente para
formar a camada marginal mais externa que, mais tarde, se
transforma na substância branca da medula espinal.
Astrócitos e oligodendrócitos também são derivados de
células blásticas precursoras que se originam na camada
neuroepitelial e migram perifericamente para o interior das
camadas do manto e marginal.
Cérebro anterior
Cérebro médio
Parede do
tubo neural
Cérebro posterior
Medula
espinal
Membrana
limitante
externa
Tubo neural
Célula
neuroglial
Neuroblasto
Neurônio
Camada marginal
Fig. 1.2
Alberstone_01.indd 17
Camada do manto
Camada
neuroepitelial
Desenvolvimento inicial da medula espinal.
10/05/11 10:42
18
Alberstone, Benzel, Najm & Steinmetz
Substância cinzenta da medula
espinal
Vide Fig. 1.3.
O espessamento das regiões dorsal e ventral do tubo
neural dá origem às placas alar e basal, respectivamente.
Juntas, essas placas representam a futura substância cinzenta da medula espinal. Esses abaulamentos dorsais e
ventrais são separados por uma fenda longitudinal, o sulco
Camada do manto (futura
substância cinzenta da
medula espinal)
limitante, que se desenvolve ao longo dos lados da cavidade central.
A placa alar forma as colunas cinzentas dorsais, que
contêm neurônios sensitivos aferentes. Em corte transversal, essas colunas são denominadas cornos dorsais. A placa
basal contém neurônios motores somáticos e autônomos,
que constituem as colunas cinzentas ventral e lateral, respectivamente. Em corte transversal, essas colunas são conhecidas como os cornos ventral e lateral.
Placa alar
Camada ependimária
(futuro revestimento
dos ventrículos e
do canal central)
Sulco
limitante
Placa basal
Camada marginal (futura
substância branca da
medula espinal)
Corno dorsal
Corno lateral
Corno ventral
Fig. 1.3
Alberstone_01.indd 18
Substância cinzenta da medula espinal.
10/05/11 10:42
Bases anatômicas do diagnóstico neurológico
Raízes ventrais e dorsais
Vide Fig. 1.4.
Os neurônios sensitivos nos gânglios das raízes dorsais
são derivados da crista neural. Esses neurônios pseudounipolares projetam ramos centrais e periféricos (axônios).
Os ramos centrais dos gânglios da raiz dorsal entram
na medula espinal através das raízes sensitivas dorsais. Elas
fazem sinapse na coluna cinzenta dorsal (trato espinotalâmico) ou ascendem na coluna branca dorsal para terminar
no núcleo da coluna dorsal (coluna dorsal – lemnisco medial). Os neurônios na coluna cinzenta dorsal e do núcleo
da coluna dorsal são derivados da placa alar.
19
Os ramos periféricos dos gânglios da raiz dorsal penetram os nervos espinais, cursam perifericamente e acabam
como terminações sensitivas em estruturas somáticas ou
viscerais.
Os neurônios motores nas colunas cinzentas ventrais
são derivados da placa basal. Eles projetam neurônios perifericamente para dentro das raízes motoras ventrais.
Os neurônios motores somáticos nas raízes motoras ventrais encontram os ramos periféricos dos gânglios das raízes
dorsais na região do forame intervertebral para formar os
nervos espinais. Os neurônios motores simpáticos nas raízes
motoras ventrais também encontram nervos espinais, mas
logo depois saem através do ramo comunicante branco para
alcançar os gânglios paravertebrais e pré-vertebrais.
Gânglio de raiz
dorsal (derivado
da crista neural)
Placa alar
Placa basal
Axônios motores
que partem
Raiz sensitiva
dorsal
Corno dorsal
Tronco de nervo
espinal
Corno ventral
Raiz motora
dorsal
Ramo comunicante branco para gânglios
paravertebrais e pré-vertebrais
Fig. 1.4
Alberstone_01.indd 19
Raízes ventrais e dorsais.
10/05/11 10:42
20
Alberstone, Benzel, Najm & Steinmetz
Ascensão do cone medular
Vide Fig. 1.5.
Durante os estágios iniciais do desenvolvimento, a velocidade de crescimento da medula espinal equivale à de
crescimento da coluna vertebral: assim, os nervos espinais
atravessam os forames intervertebrais em seu respectivo nível de origem na medula espinal.
Após o terceiro mês do desenvolvimento embrionário,
no entanto, a velocidade de crescimento da coluna vertebral supera a de crescimento da medula espinal, de modo
que a terminação da medula espinal assume uma posição
cada vez mais alta em relação à coluna vertebral. No adulto, a terminação caudal da medula espinal, denominada
cone medular, encontra-se ao nível da primeira vértebra
lombar. O cone medular está fixado ao periósteo da vér-
tebra coccígea por meio de um cordão longo de pia-máter
conhecido como filamento terminal. Devido às diferentes
velocidades de crescimento da coluna e da medula espinal,
o segmento da medula espinal não se correlaciona com os
respectivos níveis da coluna vertebral. Na coluna cervical,
cada nível vertebral corresponde ao nível do segmento medular subsequente (ou seja, o sexto segmento da coluna
cervical corresponde ao nível do sétimo segmento da medula espinal). Na coluna torácica alta, a diferença é de dois
segmentos, e nas colunas torácica baixa e lombar alta, a
diferença é de três segmentos.
Como todos os nervos espinais passam através de seu
forame intervertebral correspondente, as raízes lombares
e sacrais são consideravelmente distendidas. Essas fibras
alongadas constituem a cauda equina (do latim, cauda de
cavalo).
Vértebras
LI
LI
LI
Medula
espinal
SI
Medula
espinal
Raiz do primeiro
nervo sacral
L III
Filamento
terminal
Raiz do primeiro
nervo sacral
SI
Gânglio
da raiz dorsal
Cone
medular
Cone
medular
SI
Raiz do primeiro
nervo sacral
Dura-máter
CI
Cone
medular
Fig. 1.5
Alberstone_01.indd 20
Ascensão do cone medular.
10/05/11 10:42
Bases anatômicas do diagnóstico neurológico
As vesículas cerebrais
Vide Fig. 1.6.
Durante a quarta semana gestacional, o tubo neural
rostral toma a forma de três vesículas cerebrais primárias:
o cérebro anterior ou prosencéfalo, o cérebro médio ou me-
21
sencéfalo e o cérebro posterior ou rombencéfalo. Durante a
quinta semana, o cérebro anterior se divide em telencéfalo
e diencéfalo, o cérebro médio se transforma no mesencéfalo, e o rombencéfalo se divide em metencéfalo e mielencéfalo, resultando na formação de cinco vesículas cerebrais
secundárias.
3 vesículas
primárias
5 vesículas
secundárias
(4a semana)
(5a semana)
Derivados
adultos de
Paredes
Cavidades
Hemisférios
cerebrais
Ventrículos
laterais
Tálamo, etc.
Terceiro
ventrículo
Cérebro
médio
Aqueduto
cerebral
Parede
Cérebro
anterior
(prosencéfalo)
Cérebro
médio
(mesencéfalo)
Telencéfalo
Diencéfalo
Mesencéfalo
Ponte
Cérebro
posterior
(rombencéfalo)
Metencéfalo
Cerebelo
Mielencéfalo
Bulbo
Parte superior
do quarto
ventrículo
Parte inferior
do quarto
ventrículo
Medula espinal
Fig. 1.6
Alberstone_01.indd 21
Vesículas cerebrais.
10/05/11 10:42
22
Alberstone, Benzel, Najm & Steinmetz
cefálica na região do cérebro médio e a flexura cerebral na
junção do rombencéfalo com a medula espinal. Mais tarde,
forma-se uma flexura pontina compensatória entre as flexuras cefálica e cervical.
As flexuras cerebrais
Vide Fig. 1.7.
Com o desenvolvimento das vesículas cerebrais primárias, o cérebro se flete, ou se dobra, para formar a flexura
Rombencéfalo
Flexura
cefálica
Flexura
cervical
Prosencéfalo
Mesencéfalo
Metencéfalo
Mielencéfalo
Telencéfalo
Fig. 1.7
Alberstone_01.indd 22
Flexura
pontina
Flexuras cerebrais.
10/05/11 10:42
Bases anatômicas do diagnóstico neurológico
O rombencéfalo (cérebro posterior)
A flexura cervical marca a junção entre a medula espinal
e o rombencéfalo. O rombencéfalo é dividido pela flexura
pontina em mielencéfalo (o futuro bulbo) e metencéfalo (a
futura ponte e cerebelo).
A cavidade central do rombencéfalo se transforma no
quarto ventrículo; sua superfície dorsal é delimitada por
um teto de placa ependimária. A placa do teto é formada
à medida que o quarto ventrículo se expande, avançando
sobre suas paredes laterais, abertas tal como páginas de um
livro.
Como resultado dessa alteração, a placa do teto do
quarto ventrículo, que é coberta por pia-máter vascular, é
distendida e se torna muito fina. Em conjunto, a placa do
teto e a pia-máter vascular constituem a tela corióidea. A
invaginação da tela corióidea para dentro da cavidade do
quarto ventrículo forma o plexo corióideo, que é responsável pela secreção do líquido cerebrospinal (LCS). Plexos
similares se desenvolvem nos ventrículos laterais e no terceiro ventrículo.
O LCS sai do quarto ventrículo através de duas aberturas laterais (os forames de Luschka) e de uma abertura
mediana (o forame de Magendie), que se formam a partir
de reabsorções locais do teto do quarto ventrículo.
Alberstone_01.indd 23
23
Outra alteração produzida pela expansão das paredes
laterais do quarto ventrículo é a posição lateral que as placas alares assumem em relação às placas basais. Isso explica por que os neurônios sensitivos (derivados das placas
alares) se situam lateralmente em relação aos neurônios
motores (derivados das placas basais) na ponte e no bulbo,
diferente de sua relação dorsal-ventral na medula espinal.
O mielencéfalo
Vide Fig. 1.8.
O mielencéfalo se desenvolve para dentro do bulbo
(medula oblonga). Muitas das semelhanças estruturais entre o bulbo e a medula espinal, que lhe é contínua, desaparecem durante o desenvolvimento com a expansão do
quarto ventrículo (vide discussão anterior).
Os neuroblastos da placa alar se transformam em núcleos sensitivos; já os da placa basal se transformam em
núcleos motores. Alguns neuroblastos da placa alar migram ventralmente para formar áreas isoladas de substância cinzenta, incluindo os núcleos olivares inferiores, que
estão associados ao cerebelo, e os núcleos grácil e cuneiforme, que estão associados aos tratos coluna dorsal-lemnisco medial. Na região mais ventral do bulbo caudal,
situam-se as pirâmides medulares, que contêm os tratos
corticospinais.
10/05/11 10:42
24
Alberstone, Benzel, Najm & Steinmetz
Camada
do manto
Placa alar
Camada
marginal
Placa basal
Quarto
ventrículo
Placa alar
(núcleos
sensitivos)
Placa basal
(núcleos
motores)
Núcleo olivar inferior
Núcleos sensitivos
Núcleo
Núcleo
grácil cuneiforme
Núcleos motores
Núcleo olivar
inferior
Canal central
Pirâmide
Pirâmide
Bulbo rostral
Fig. 1.8
Alberstone_01.indd 24
Bulbo caudal
O mielencéfalo.
10/05/11 10:42
Bases anatômicas do diagnóstico neurológico
O metencéfalo
Vide Fig. 1.9.
A parte dorsal do metencéfalo se desenvolve formando
o cerebelo, enquanto a parte ventral forma a ponte.
O cerebelo é formado pela fusão dos espessamentos
dorsolaterais do metencéfalo que crescem sobre o teto do
quarto ventrículo. Esses espessamentos, ou lábios rômbicos,
fundem-se na linha média para formar o verme do cerebelo,
que é delimitado de cada lado pelos hemisférios cerebelares
em crescimento. Neuroblastos migratórios periféricos contribuem com o córtex cerebelar, enquanto aqueles situados
Alberstone_01.indd 25
25
centralmente se diferenciam formando os núcleos intracerebelares profundos.
O desenvolvimento da ponte ocorre ventralmente ao
cerebelo, na região ventral do metencéfalo. Os núcleos pontinos, cujos axônios se projetam para os córtices cerebelares
contralaterais, passam a situar-se na ponte ventral; a ponte
dorsal contém os núcleos dos nervos cranianos. Como no
mielencéfalo, os núcleos motores dos nervos cranianos são
derivados da placa basal, enquanto seus núcleos sensitivos
derivam da placa alar.
10/05/11 10:42
26
Alberstone, Benzel, Najm & Steinmetz
C
O
CH 1
Lábio rômbico
(futuro cerebelo)
Quarto ventrículo
Placa alar com
núcleos sensitivos
dos nervos cranianos
em desenvolvimento
Placa basal com
núcleos motores
dos nervos cranianos
em desenvolvimento
Verme do
cerebelo
Hemisfério
do cerebelo
Núcleos
pontinos
Núcleos
intracerebelares
Córtex
cerebelar
Núcleos sensitivos
dos nervos cranianos
Quarto
ventrículo
Núcleos motores
dos nervos cranianos
Núcleos pontinos
Fig. 1.9
Alberstone_01.indd 26
O metencéfalo.
10/05/11 10:42
Bases anatômicas do diagnóstico neurológico
O mesencéfalo
Vide Fig. 1.10.
Dentre todas as partes do cérebro, com exceção do rombencéfalo caudal, o mesencéfalo é a estrutura que passa
pelas alterações menos dramáticas durante seu desenvolvimento. A cavidade central do mesencéfalo forma o aqueduto cerebral de Sylvius, que conecta o terceiro ao quarto
ventrículo (cavidades com maior capacidade de expansão).
Neuroblastos oriundos da placa alar migram para o
teto do mesencéfalo para formar os colículos inferiores, relacionados com a audição, e os colículos superiores, relacio-
27
nados com os reflexos visuais. Esses agrupamentos de células produzem quatro abaulamentos na superfície dorsal do
mesencéfalo, conhecida como placa quadrigêmea. A substância cinzenta central que circunda o aqueduto também é
derivada dos neuroblastos das placas alares.
Os neuroblastos das placas basais dão origem a diversos grupos de neurônios no tegmento do mesencéfalo, incluindo os núcleos dos nervos cranianos oculomotor (III)
e troclear (IV), os núcleos reticulares, o núcleo rubro e a
substância negra.
Os dois pedúnculos cerebrais no mesencéfalo ventral
contêm fibras corticais descendentes para o tronco cerebral
e a medula espinal.
Placa alar
(futuro teto)
Placa basal
(futuro tegmento)
Colículos
inferiores/superiores
Substância
cinzenta central
Teto
Aqueduto
cerebral de Sylvius
Núcleo
oculomotor
Tegmento
Núcleo rubro
Substância
negra
Fig. 1.10
Alberstone_01.indd 27
Pedúnculos
cerebrais
O mesencéfalo.
10/05/11 10:42
28
Alberstone, Benzel, Najm & Steinmetz
O hipotálamo contém diversos grupos celulares relacionados com funções autonômicas e endócrinas, bem
como um par de grupos neuronais denominados corpos mamilares, vistos como proeminências arredondadas na superfície ventral do diencéfalo.
Mais rostralmente aparecem duas outras proeminências na superfície ventral do diencéfalo. São elas o quiasma óptico, no qual as fibras das metades mediais da retina
cruzam a linha média, e o infundíbulo, que é o tronco da
glândula hipófise. As retinas e a glândula hipófise são derivadas de uma combinação de ectoderma superficial e neural, sendo que o último é derivado de uma evaginação do
diencéfalo em sentido inferior.
O prosencéfalo (cérebro anterior)
No início do desenvolvimento, de cada lado do prosencéfalo se forma uma excrescência lateral denominada vesícula
óptica. Essas vesículas, que dão origem às retinas e aos nervos ópticos, dividem o prosencéfalo em parte rostral e caudal, denominadas telencéfalo e diencéfalo, respectivamente. (As vesículas ópticas, em si, têm origem diencefálica.)
O diencéfalo
Vide Fig. 1.11.
A cavidade central do diencéfalo se transforma no terceiro ventrículo. Enquanto o terceiro ventrículo se estende
para dentro da porção medial do telencéfalo, ele passa a
ser delimitado por dois grandes ventrículos laterais.
Nas paredes laterais do terceiro ventrículo se desenvolvem três proeminências, que dão origem ao epitálamo, aos
tálamos (dois) e ao hipotálamo. Os tálamos estão situados
entre o epitálamo, dorsalmente localizado, e o hipotálamo,
de localização ventral, sendo separados do epitálamo pelo
sulco epitalâmico e do hipotálamo pelo sulco hipotalâmico.
O epitálamo dá origem aos núcleos habenulares e à
glândula pineal.
Os tálamos, que se expandem acentuadamente para
dentro das paredes laterais do terceiro ventrículo, reduzem
o ventrículo a uma fenda fina. Em muitos cérebros, os tálamos se encontram e se fundem na linha média, formando
uma estrutura de substância cinzenta denominada massa
intermédia.
O telencéfalo
No sistema nervoso, o telencéfalo está sujeito às alterações
de desenvolvimento mais intensas. Ele dá origem aos hemisférios cerebrais, comissuras cerebrais, corpo estriado e
cápsula interna.
No início do desenvolvimento, o telencéfalo consiste
em uma porção mediana e dois divertículos laterais, as vesículas telencefálicas, que irão se desenvolver em hemisférios cerebrais. Como mencionado anteriormente, a porção
mediana do telencéfalo está preenchida pela extensão rostral do terceiro ventrículo. As vesículas telencefálicas estão
preenchidas pelos ventrículos laterais, que se comunicam
com o terceiro ventrículo através do forame interventricular (Monro).
Lobo
occipital
al
br
Epitálamo (futuro
núcleo habenular
e glândula pineal)
s
mi
He
io
fér
re
ce
o
am
l
Tá
Terceiro
ventrículo
H
Lâmina
terminal
Corpo
mamilar
Quiasma
óptico
Fig. 1.11
Alberstone_01.indd 28
o
am
tál
ipo
Infundíbulo
O diencéfalo.
10/05/11 10:42
Bases anatômicas do diagnóstico neurológico
Hemisférios cerebrais
29
da ínsula ou córtex insular que cobre a superfície externa do
corpo estriado é sobrepujado pelos lobos frontal, parietal e
temporal e, com isso, passa a ficar situado profundamente
no sulco cerebral lateral (fissura de Sylvius).
Um complexo padrão de sulcos e giros se desenvolve
na superfície externa dos hemisférios cerebrais, o que leva
a um aumento na superfície cerebral sem que haja um aumento proporcional no volume cerebral total. Internamente, o desenvolvimento dos ventrículos laterais praticamente
acompanha o desenvolvimento dos hemisférios. O corno
anterior se forma no interior do lobo frontal, o corno posterior se forma no lobo occipital e o corno inferior se projeta
no lobo temporal.
O padrão de crescimento em forma de C apresentado
pelo hemisfério cerebral e ventrículo lateral produz estruturas paralelas em forma de C, incluindo o fórnice e o núcleo caudado (vide comentários adiante).
Vide Fig. 1.12.
Durante a quinta semana gestacional, os hemisférios
cerebrais em desenvolvimento se expandem em várias direções, cobrindo o diencéfalo, o mesencéfalo e o rombencéfalo. O mesênquima embrionário que é aprisionado na
fissura longitudinal entre os dois hemisférios cerebrais dá
origem à foice do cérebro.
As múltiplas direções através das quais se dá a expansão
dos hemisférios cerebrais são responsáveis por sua configuração madura, em forma de C. Assim, o lobo frontal é formado pelo crescimento anterior dos hemisférios; o lobo parietal,
pelo crescimento laterossuperior e os lobos occipital e temporal, pelo crescimento posteroinferior. O lento crescimento
40 dias
3 meses
Formação do
lobo parietal
Formação do
lobo occipital
Telencéfalo
Formação do
lobo frontal
Futura ínsula
Formação do
lobo temporal
Sulco central
7 meses
Fissura lateral
Sulco
parieto-occipital
pital
Lo
bo
fro
nt
al
bo al
Lo riet
pa
l
Lobo
occi
la
su
Ín
ra
po
bo
em
t
Lo
Sulco pré-occipital
Fig. 1.12
Alberstone_01.indd 29
Hemisférios cerebrais.
10/05/11 10:42
30
Alberstone, Benzel, Najm & Steinmetz
Comissuras cerebrais
Vide Fig. 1.13.
Trata-se de grupos de fibras que interconectam regiões
correspondentes dos dois hemisférios cerebrais. Essa função é originalmente assumida pela terminação cefálica
do tubo neural, a lâmina terminal, que mais tarde forma
a parede anterior do terceiro ventrículo. Três comissuras
principais se desenvolvem dentro (ou a partir) da lâmina
terminal.
A comissura anterior é a primeira a ser formada. Ela
conecta os bulbos olfatórios e os lobos temporais de ambos
os lados. Formando um arco em forma de C que recobre o
tálamo, o fórnice, que se desenvolve a seguir, consiste em
Epitálamo
fibras de orientação longitudinal que se projetam do hipocampo até os corpos mamilares do hipotálamo. Fibras comissurais do fórnice conectam as formações hipocampais
de ambos os lados, formando a comissura hipocampal. Finalmente, a maior das comissuras cerebrais, o corpo caloso,
assume a forma de um arco acima do terceiro ventrículo.
Ele conecta os neocórtices de ambos os lados.
Após o desenvolvimento dessas comissuras, o que resta
da lâmina terminal é uma parede fina denominada septo
pelúcido, que separa os cornos anteriores dos ventrículos laterais. O corpo caloso e o fórnice ligam os cornos anteriores
dos ventrículos laterais superior e inferiormente, respectivamente.
Corpo caloso
Terceiro
ventrículo
Lâmina
terminal
Comissura
hipocampal
Comissura
hipocampal
Comissura
anterior
Quiasma óptico
Septo pelúcido
Fórnice
Corpo caloso
Comissura
anterior
Quiasma óptico
Fig. 1.13
Alberstone_01.indd 30
Comissuras cerebrais (continua na pág. 31).
10/05/11 10:42
Bases anatômicas do diagnóstico neurológico
31
Corpo caloso
Septo pelúcido
Fórnice
mo
la
Tá
Comissura
hipocampal
Hipocampo
Corpo
mamilar
Fig. 1.13
Alberstone_01.indd 31
Comissuras cerebrais (continuação).
10/05/11 10:42
32
Alberstone, Benzel, Najm & Steinmetz
Corpo caloso
Vide Fig. 1.14.
Em função de sua importância clínica, o desenvolvimento do corpo caloso merece uma discussão mais detalhada. Anatomicamente, o corpo caloso é dividido em quatro
partes: rostro, joelho, corpo e esplênio. O desenvolvimento
do corpo caloso começa em torno da sétima semana gestacional, quando a região dorsal da lâmina terminal se espessa, formando a estrutura conhecida como placa comissural.
Uma vez formada, desenvolve-se uma ranhura na placa
comissural, que se enche de material celular. Esse material
celular forma uma ponte glial superiormente acima da ranhura, cujos componentes celulares expressam moléculas
de superfície e secretam mensageiros químicos que atraem
e guiam axônios através da linha média para formar as três
comissuras cerebrais.
No entanto, o desenvolvimento do corpo caloso como
um todo não ocorre simultaneamente; na verdade, ele segue uma sequência rostral-caudal. Isso quer dizer que a
interrupção do desenvolvimento do corpo caloso antes de
sua conclusão resulta em uma porção anterior normalmente formada e uma porção posterior ausente ou só parcialmente formada. Exceções dessa sequência rostral-caudal
do desenvolvimento incluem as porções mais rostrais do
corpo caloso – o rostro e a parte anterior do joelho. A violação da regra “da frente para trás” também pode ocorrer
como resultado de processos destrutivos secundários que
lesam o corpo caloso depois de totalmente formado. Esses
processos podem levar a um joelho e corpo ausentes ou
pequenos, com esplênio e rostro intactos.
DESENVOLVIMENTO DO CORPO CALOSO
Formação da placa
comissural
(7 semanas)
A fossa na placa
comissural se enche
de material celular
Ponte glial formada pela
atração de material celular,
guiando axônios através da
linha média para formar as
comissuras cerebrais
cia rostral-caudal do desen
Sequên
volv
ime
nto
lho
Joe
Ros
tro
Corp
o
Es
plê
nio
Exceção da regra
rostral-caudal:
o rostro e o joelho
anterior se
desenvolvem
por último
Fig. 1.14
Alberstone_01.indd 32
Corpo caloso.
10/05/11 10:42
Bases anatômicas do diagnóstico neurológico
Corpo estriado e cápsula interna
Vide Figs. 1.15 e 1.16.
O putame, o globo pálido e o núcleo caudado formam,
em conjunto, o corpo estriado, que representa o principal
componente dos gânglios basais. Essas estruturas se desenvolvem dentro do espesso assoalho dos hemisférios cerebrais, que passam por um crescimento menos lateralizado
comparado com as finas paredes corticais. Como resultado, o estriado permanece próximo à linha cerebral média,
imediatamente lateral ao diencéfalo (tálamo), devido à sua
expansão posterior.
Cápsula
interna
33
A anatomia topográfica do corpo estriado é apresentada a seguir. O núcleo lentiforme (globo pálido + putame)
situa-se ventrolateralmente ao caudado, separado pela perna anterior da cápsula interna, que contém fibras dirigidas
para o córtex e dele provenientes. A perna posterior da cápsula interna separa o núcleo lentiforme do tálamo.
Funcional e histologicamente, o putame é similar ao
núcleo caudado e, em conjunto, eles são conhecidos como
estriado. O estriado recebe todos os impulsos aferentes dos
gânglios basais. O globo pálido, que é funcional e histologicamente distinto do estriado, dá origem às principais
eferências dos gânglios basais.
Núcleo
caudado
Núcleo lentiforme
(globo pálido + putame)
Fig. 1.15 Corpo estriado e cápsula interna.
O putame, o núcleo caudado e o globo pálido constituem o corpo
estriado. O tálamo é medial. O núcleo lentiforme (globo pálido +
putame) situa-se ventromedialmente ao núcleo caudado, separado
por uma cápsula interna.
Alberstone_01.indd 33
10/05/11 10:42
34
Alberstone, Benzel, Najm & Steinmetz
Como foi mencionado, o desenvolvimento peculiar em
forma de C dos hemisférios cerebrais é responsável pela
configuração dos ventrículos laterais. Isso também vale
para o núcleo caudado em forma de C, cuja cabeça e corpo
formam o assoalho do corno anterior e cuja cauda forma o
teto do corno inferior.
Dois pequenos tratos de fibras nessa região devem ser
mencionados. A cápsula externa contém fibras de projeção
cortical que passam lateralmente em relação ao núcleo lentiforme. A cápsula extrema separa outro núcleo, o claustro,
do córtex insular.
A
Fissura
corióidea
Ventrículo
lateral
Corpo
estriado
Forame
interventricular
B
Fissura
corióidea
Ventrículo
lateral
Corno anterior
do ventrículo
lateral
Corno inferior
do ventrículo
lateral
C
Cauda do
núcleo
caudado
Cabeça do
núcleo
caudado
Núcleo
lentiforme
Fig. 1.16
Alberstone_01.indd 34
Corno inferior
do ventrículo lateral
Desenvolvimento em C do núcleo caudado.
10/05/11 10:42
Bases anatômicas do diagnóstico neurológico
Malformações congênitas
Vide Tabela 1.3.
Anomalias do corpo caloso
Vide Fig. 1.17.
Conforme mencionado, o corpo caloso se desenvolve
em uma sequência rostral-caudal, com exceção do rostro
e da porção anterior do joelho, que se desenvolvem mais
tarde. Normalmente, o corpo caloso se desenvolve entre
a oitava e a vigésima semana gestacional, no mesmo momento que o restante do cérebro e cerebelo. A parada no
desenvolvimento do corpo caloso pode resultar em sua ausência parcial ou completa. Devido à sequência normal de
seu desenvolvimento, uma ausência parcial do corpo caloso quase sempre se apresenta com um joelho intacto, um
corpo parcial ou completamente formado e um esplênio e
rostro pequenos ou ausentes. Desvios desse esquema, como
35
um joelho ou corpo pequeno ou ausente e um esplênio e
rostro intactos, geralmente são evidências de um processo
destrutivo secundário, e não de uma interrupção do desenvolvimento. Uma exceção é a anomalia calosa, associada à
holoprosencefalia, na qual o corpo apresenta um esplênio
intacto na ausência do joelho ou corpo.
Como o corpo se desenvolve ao mesmo tempo que o
cérebro e o cerebelo, anomalias calosas frequentemente estão associadas a outras anomalias cerebrais, como a malformação de Dandy-Walker, distúrbios da migração e organização neuronal e encefaloceles. Anomalias isoladas do corpo
caloso em geral são assintomáticas. Os sintomas, quando
presentes, frequentemente estão relacionados com as anomalias cerebrais associadas. Os sintomas associados mais comuns são convulsões e retardo mental. As anomalias calosas
contribuem para diversos complexos sindrômicos, como a
síndrome de Aicardi, que é um distúrbio ligado ao X envolvendo espasmos infantis, agenesia ou hipogenesia do corpo
caloso, coriorretinopatia e um eletroencefalograma anormal.
O rostro e o esplênio
do corpo caloso
estão ausentes
CORPO CALOSO NORMALMENTE
DESENVOLVIDO
Corpo
Joelho
Ros
tro
Esp
lênio
CARACTERÍSTICAS PRINCIPAIS
A hipogenesia do corpo devido à interrupção do desenvolvimento
produz, tipicamente, um joelho e corpo intactos,
com ausência de esplênio e rostro
Outros padrões de hipogenesia sugerem um processo destrutivo
secundário, mais do que uma interrupção do desenvolvimento
Anomalias calosas estão frequentemente associadas a outras
anomalias cerebrais, como a malformação de Dandy-Walker,
distúrbios da migração e organização neuronal e encefaloceles
Os sintomas, que mais comumente incluem retardo mental,
em geral resultam das outras anomalias cerebrais
Fig. 1.17
Alberstone_01.indd 35
Anomalias do corpo caloso.
10/05/11 10:42
36
Alberstone, Benzel, Najm & Steinmetz
Tabela 1.3
Malformações congênitas do sistema nervoso central
Processo de
desenvolvimento anômalo
Fechamento do tubo neural
Espinha bífida cística
Polimicrogiria
Alberstone_01.indd 36
Malformação congênita
Defeito estrutural
Manifestações clínicas
Anencefalia
Crânio e hemisférios cerebrais ausentes
Natimorto
Crânio bífido
Defeitos cranianos com herniação das
meninges (meningocele); meninges
e cérebro (meningoencefalocele);
meninges, cérebro e ventrículos
(meningo-hidroencefalocele)
Variam de nenhum
distúrbio funcional a grave
comprometimento motor e
mental com convulsões
Espinha bífida oculta
Defeito do arco vertebral
Geralmente assintomática
Defeito do arco vertebral
com herniação das
meninges (meningocele) ou
meninges e medula espinal
(meningomielocele)
Diferenciação e crescimento do
hemisfério cerebral
Varia dependendo do nível, de
anestesia em sela a completa
perda motora/sensitiva nas
extremidades inferiores e
incontinência vesical/retal
Agenesia do corpo caloso
Ausência de corpo caloso
Pode ser assintomática, retardo
mental, convulsões, síndrome de
desconexão
Microcefalia
Tamanho e peso cerebral diminuídos
Retardo mental
Lissencefalia
Ausência de giros corticais
Retardo mental e hipotonia ou
espasticidade
Giros corticais abundantes e de
pequeno tamanho
Desenvolvimento da circulação do líquido
cerebrospinal
Retardo mental e hipotonia ou
espasticidade
Hidrocefalia
Alargamento dos ventrículos com
aumento da pressão intracraniana
Dificuldade de alimentação,
vômitos, paralisia do olhar para
cima, espasticidade, retardo
mental, redução da acuidade
visual
10/05/11 10:42
Bases anatômicas do diagnóstico neurológico
Lipomas intracranianos
Vide Fig. 1.18.
Na desenvolvimento normal, o mesênquima indiferenciado que circunda o cérebro em desenvolvimento dá
origem às leptomeninges e ao espaço subaracnóideo. Por
motivos ainda não bem compreendidos, a diferenciação
anormal desse mesênquima indiferenciado pode levar à
formação e deposição de gordura no espaço subaracnóideo. Devido à sua localização no espaço subaracnóideo,
tais lipomas contêm, tipicamente, vasos sanguíneos e nervos cranianos, dificultando sua remoção cirúrgica. Em ordem decrescente de frequência, os lipomas intracranianos
são encontrados na profunda fissura inter-hemisférica, na
cisterna da placa quadrigêmea, na cisterna interpeduncular, na cisterna do ângulo pontocerebelar e na cisterna de
Sylvius.
Os lipomas inter-hemisféricos, também conhecidos
como lipomas do corpo caloso, estão tipicamente associados à hipogenesia ou agenesia do corpo caloso. Muitas
vezes também existem evidências de calcificações puntiformes ou curvilíneas na linha média, ou a presença de
outras anomalias, como encefaloceles e lipomas cutâneos. Os lipomas intracranianos raramente exercem efeito
37
de massa significativo sobre estruturas cerebrais circundantes; assim, a necessidade de uma intervenção cirúrgica é igualmente rara.
Encefaloceles
Uma encefalocele é um defeito da base do crânio ou da
calvária, associado a uma herniação do conteúdo intracraniano. Se o conteúdo herniado contiver meninges e tecido
cerebral, a malformação é denominada meningoencefalocele; se o conteúdo herniado contiver somente meninges,
a malformação é denominada meningocele. A patogênese
das encefaloceles varia dependendo de sua localização. Encefaloceles da base do crânio, que representam defeitos do
osso endocondral, são causadas por uma falta de indução
do osso devido a uma falha no fechamento do tubo neural
ou à desunião dos centros de ossificação basilares. Encefaloceles da calvária, que representam defeitos do osso membranoso, são causadas por um defeito da indução óssea,
efeito de massa e erosão por pressão sobre o osso, causada
por uma lesão intracraniana expansiva ou falha no fechamento do tubo neural. As encefaloceles também são classificadas de acordo com suas localizações, sendo as mais
comuns (1) occipital, (2) frontoetmoidal, (3) parietal e (4)
nasofaríngea.
Lipoma
inter-hemisférico
Hipogenesia
do corpo caloso
Aspecto radiográfico clássico de
calcificação curvilínea nas margens
de um lipoma inter-hemisférico
CARACTERÍSTICAS PRINCIPAIS
Representam uma diferenciação anormal do mesênquima
indiferenciado que circunda o cérebro em desenvolvimento
Esse desenvolvimento anômalo resulta na formação
e deposição de tecido adiposo em um espaço
subaracnóideo
As localizações mais comuns: tecido inter-hemisférico,
cisterna da placa quadrigêmea, cisterna interpeduncular,
cisterna do ângulo pontocerebelar e cisterna de Sylvius
Fig. 1.18
Alberstone_01.indd 37
Lipomas intracranianos.
10/05/11 10:42
38
Alberstone, Benzel, Najm & Steinmetz
Encefaloceles occipitais
Vide Fig. 1.19.
A região occipital é a localização mais comum para
o desenvolvimento de uma encefalocele, estando geralmente associada a um prognóstico menos favorável se
comparada a outras localizações. Conteúdos intracranianos herniados, quando presentes, incluem estruturas
supratentoriais e infratentoriais com igual frequência.
A avaliação dessas lesões irá determinar se existe um
seio venoso dural no saco herniário e qual a anomalia
cerebral associada, se houver. Anomalias cerebrais comumente associadas incluem anomalias calosas, anomalias da migração neuronal, malformações de Chiari e de
Dandy-Walker. Indicadores de mau prognóstico incluem
hidrocefalia, microcefalia e presença de tecido cerebral
no saco herniário.
CARACTERÍSTICAS PRINCIPAIS
Representa a localização mais comum de uma encefalocele
O prognóstico é menos favorável em comparação com outras localizações
Estruturas supratentoriais e infratentoriais estão incluídas no saco herniário
com igual frequência
Anomalias cerebrais associadas são comuns
Indicadores de mau prognóstico incluem hidrocefalia, microcefalia e
a presença de tecido cerebral no saco herniário
Fig. 1.19
Alberstone_01.indd 38
Encefalocele occipital.
10/05/11 10:42
Bases anatômicas do diagnóstico neurológico
Encefaloceles frontoetmoidais
Vide Fig. 1.20.
A anomalia de desenvolvimento responsável pelo desenvolvimento de uma encefalocele frontoetmoidal parece ser uma falha na regressão normal de uma projeção
da dura-máter que se estende da cavidade cranial para a
pele, através de um forame cego persistente ou fontanela
frontonasal. A persistência dessa projeção de dura-máter
pode dar origem a um trato de seio dérmico que, por sua
vez, pode originar um tumor dermoide ou epidermoide
(vide discussão adiante). O exame revela uma massa superficial coberta de pele ou uma covinha nasal e, frequentemente, hipertelorismo. Subtipos de encefaloceles frontoetmoidais são identificados pela localização do defeito
ósseo, que pode estar situado entre os ossos frontais e nasais (encefalocele frontonasal); entre os ossos frontal, nasal
e etmoide (encefalocele frontoetmoidal); ou entre os ossos
frontal, lacrimal e etmoide, estendendo-se para dentro da
porção anteromedial da órbita (encefalocele naso-orbital,
não representada na figura).
Embriologia da região frontoetmoidal
Dura-máter
Projeção da dura-máter em contato
com a pele
Fontanela
frontonasal
39
Regressão da
projeção da dura-máter;
fechamento da
fontanela frontonasal
e do forame cego
Osso
nasal
Cartilagem
nasal
Espaço
pré-nasal
Base do
crânio
Forame
cego
Formação de encefaloceles frontoetmoidais
Osso frontal
Fontanela
frontonasal com
encefalocele
frontonasal
Osso frontal
Osso nasal
Osso nasal
Cartilagem
nasal
Fig. 1.20
Alberstone_01.indd 39
Forame cego
aberto com
encefalocele
frontoetmoidal
Cartilagem nasal
Encefaloceles frontoetmoidais.
10/05/11 10:42
40
Alberstone, Benzel, Najm & Steinmetz
Encefaloceles parietais
Vide Fig. 1.21.
As encefaloceles parietais são incomuns. O prognóstico
em geral é ruim, como resultado da associação comum com
anomalias cerebrais importantes, incluindo malformação
de Dandy-Walker, agenesia do corpo caloso, malformação
de Chiari II e holoprosencefalia. Devido à sua localização,
existe uma incidência aumentada de envolvimento do seio
sagital, que deve ser especificamente investigada. A região
parietal também é uma localização comum para encefaloceles atrésicas, que são pequenas massas da linha média,
desprovidas de cabelos, associadas a um defeito bem delimitado da calvária e a uma alta incidência de anomalias da
linha média, como porencefalias, cistos inter-hemisféricos e
agenesia do corpo caloso.
PARIETAL CEPHALOCELE
CARACTERÍSTICAS PRINCIPAIS
Incomum
Prognóstico ruim devido a grandes malformações cerebrais associadas
Localização comum para encefaloceles atrésicas, que são massas da
linha média frequentemente associadas a anomalias da linha média,
como porencefalias, cistos inter-hemisféricos e agenesia do corpo caloso
Fig. 1.21
Alberstone_01.indd 40
Encefalocele parietal.
10/05/11 10:42
Bases anatômicas do diagnóstico neurológico
Encefaloceles nasofaríngeas
Vide Fig. 1.22.
Essas lesões são muito incomuns. Seu significado clínico baseia-se no fato de serem ocultas. Enquanto outras
encefaloceles são evidentes ao nascimento, essas lesões geralmente não se apresentam até o final da primeira década
de vida, quando são diagnosticadas durante uma avaliação
motivada por uma obstrução nasal persistente ou “respira-
41
ção bucal” excessiva. Ao exame, elas aparecem como massas nasofaríngeas que aumentam de tamanho com uma
manobra de Valsalva. Anomalias intracranianas associadas,
como agenesia do corpo caloso, são comuns. Adicionalmente, o ancoramento do hipotálamo e do quiasma óptico,
enquanto estes se estendem para dentro do saco, pode resultar em disfunção endócrina e visual.
Corpo
caloso
ausente
Quiasma
óptico
Palato duro
posterior
Dorso
da sela
Encefalocele
CARACTERÍSTICAS PRINCIPAIS
Incomuns e clinicamente ocultas
Apresentam-se tipicamente ao final da primeira década de vida
como obstrução nasal ou “respiração bucal”
Anomalias cerebrais associadas, como agenesia do corpo caloso,
são comuns
Podem causar disfunção endócrina ou visual devido ao
ancoramento do hipotálamo ou aparato óptico
Fig. 1.22
Alberstone_01.indd 41
Encefalocele nasofaríngea.
10/05/11 10:42
42
Alberstone, Benzel, Najm & Steinmetz
Seios dérmicos
Vide Fig. 1.23.
Os seios dérmicos são formados entre a terceira e a
quinta semana de vida intrauterina, quando ocorre um
defeito na separação do neuroectoderma (o precursor embriológico do tecido nervoso) da superfície ectodérmica (o
precursor embriológico da pele). O trato do seio dérmico
assim formado pode representar uma comunicação anormal entre a derme e a cavidade intracraniana, apesar de o
trato poder terminar no tecido subcutâneo ou em qualquer
plano tissular superficial. Como o ectoderma primitivo tem
a capacidade de formar tecido dérmico e epidérmico, o
trato do seio frequentemente contém elementos de ambos.
Assim, um seio dérmico é tipicamente composto de epitélio escamoso estratificado (componente epidérmico), bem
como de folículos capilares, glândulas sebáceas e glândulas
sudoríparas (componente dérmico).
O seio dérmico é um defeito de linha média que pode
ser encontrado em qualquer local entre a sutura nasofrontal e o cóccix, apesar de não ser comumente encontrado
entre a glabela e a protuberância occipital. Cistos dermoides ou epidermoides associados podem se formar em qualquer ponto ao longo do trato sinusal, mas ocorrem com
maior frequência na terminação do trato. A apresentação
clínica varia de uma mácula cutânea benigna e cosmética
a uma infecção intracraniana séria ou um processo do tipo
tumoral devido ao efeito de massa de um cisto dermoide
ou epidermoide. Estigmas cutâneos frequentemente associados incluem angiomas, anormalidades da pigmentação,
hipertricose, padrão de pilificação anormal, lipomas subcutâneos e apêndices cutâneos.
Cisto
dermoide
Fístula
dermoide
Forame
cego aberto
Fig. 1.23
Alberstone_01.indd 42
Seios dérmicos.
10/05/11 10:42
Bases anatômicas do diagnóstico neurológico
Cistos aracnóideos
Aracnoide-máter
Vide Fig. 1.24.
Cistos aracnóideos são lesões que contêm LCS cobertas por membranas que consistem em células aracnóideas
e fibras de colágeno, as quais são contínuas com a aracnoide-máter normal circundante. A formação de um cisto aracnóideo parece ser resultado da divisão anômala e
duplicação da endomeninge, que normalmente forma uma
substância extracelular frouxa no futuro espaço subaracnóido preenchido por LCS. Cerca de dois terços dos cistos
aracnóideo estão localizados no espaço supratentorial,
43
mais comumente na cisterna de Sylvius, enquanto o restante encontra-se localizado no espaço infratentorial, este último uniformemente dividido entre ângulo pontocerebelar,
posterior ao verme do cerebelo e superior à placa quadrigêmea. Outras localizações supratentoriais incluem suprasselar, inter-hemisférica, intra-ventricular e superficial em relação às convexidades cerebrais. As manifestações clínicas
dos cistos aracnóideos podem ser variavelmente atribuídas
a efeito de massa, hipertensão intracraniana ou hidrocefalia obstrutiva. Os pacientes podem apresentar cefaleia,
convulsões ou déficit neurológico.
Endomeninge
Aracnoide-máter em
Calvária desenvolvimento
Camada externa
Camada interna
Pia-máter em
desenvolvimento
Dura-máter
Espaço
subaracnóideo em
desenvolvimento
intra-aracnói
de
sto
o
Ci
Cisto aracnóideo em
desenvolvimento
(uma bolsa cega)
Pia-máter
Espaço
subaracnóideo
Córtex
Fluxo pulsátil do
líquido ventricular
Cisto
aracnóideo
Cisto aracnóideo
CARACTERÍSTICAS PRINCIPAIS
Caracterizados por cistos contendo LCS, formados por uma cisão anômala da aracnoide-máter
Os cistos são revestidos por membranas de células aracnóideas e fibras de colágeno,
que apresentam continuidade com a aracnoide-máter normal circunjacente
A localização mais comum é a cisterna de Sylvius (fossa craniana média); outras localizações incluem
ângulo pontocerebelar, posterior ao verme do cerebelo e superior à cisterna da placa quadrigêmea
Os sintomas, quando presentes, são devidos a efeito de massa, hipertensão intracraniana ou
hidrocefalia obstrutiva
Fig. 1.24
Alberstone_01.indd 43
Cistos aracnóideos.
10/05/11 10:42
44
Alberstone, Benzel, Najm & Steinmetz
Anomalias da migração e organização
neuronal
Vide Fig. 1.25.
Durante a sétima semana de vida intrauterina, ocorre uma proliferação de neurônios nas paredes subependimárias dos ventrículos laterais, em uma área denominada
matriz germinativa. A proliferação desses neurônios, que
geralmente darão origem ao córtex cerebral, é seguida por
um período de migração radial, que se inicia por volta da
oitava semana gestacional. Essa migração de neurônios é
facilitada por fibras gliais radiais da superfície ventricular
em relação à pia-máter. Essa glia fornece uma via para a
migração neuronal, que segue uma sequência ordenada e
previsível; isto é, os neurônios destinados à camada cortical mais profunda (camada 6) migram mais cedo, seguidos
pelos neurônios que irão formar sucessivamente as cama-
das corticais superficiais. Uma exceção é constituída pelos
neurônios destinados a formar a camada mais superficial,
a camada molecular (camada 1), os quais aparentemente
migram primeiro.
Uma vez que os neurônios tenham atingido o córtex
cerebral, inicia-se um período de organização neuronal no
qual os neurônios são arranjados em um discreto padrão
laminar, depois de terem estabelecido contatos sinápticos
com outro local e neurônios remotamente localizados. Defeitos nos processos de migração e organização neuronal
resultam em uma variedade de anomalias cerebrais que
têm em comum o fato de que neurônios corticais normalmente formados se apresentam em padrões anormais de
localização. Malformações específicas que podem se enquadrar nessa categoria incluem lissencefalia, heterotopia,
polimicrogiria e esquizocefalia.
Note a relação da parede
do ventrículo lateral e a
matriz germinativa com
o desenvolvimento da
placa cortical
Processo
principal
Fibra radial
Matriz
germinativa
Neurônio
COR
TIC
A
L
Processo
subsequente
Note a relação entre os
neurônios migrantes
com as fibras de células
gliais radiais
Fig. 1.25
Alberstone_01.indd 44
Matriz germinativa
P L ACA
Célula glial
Anomalias da migração e organização neuronal.
10/05/11 10:42
Bases anatômicas do diagnóstico neurológico
Lissencefalia
Vide Fig. 1.26.
Nessa condição, uma migração defeituosa de neurônios cerebrais resulta na falha de desenvolvimento dos
giros corticais. Grosso modo, os hemisférios cerebrais são
45
lisos, os sulcos cerebrais ausentes e as fissuras cerebrais,
rasas. Microscopicamente, as camadas de células corticais
são aberrantes. Crianças afetadas apresentam retardo mental grave.
Fissuras de
Sylvius
rasas
CARACTERÍSTICAS PRINCIPAIS
Representa um defeito de migração de
neurônios cerebrais com falha na
formação dos giros corticais
Hemisférios cerebrais lisos
Camadas de células cerebrais aberrantes
Ausência de sulcos cerebrais
Associada a retardo mental grave
Fig. 1.26
Alberstone_01.indd 45
Lissencefalia.
10/05/11 10:42
46
Alberstone, Benzel, Najm & Steinmetz
Heterotopia
Vide Fig. 1.27.
Heterotopias englobam coleções de neurônios “corticais” normais que falham em atingir o córtex como resultado de um defeito da migração neuronal radial. Essas ilhas
ectópicas de substância cinzenta podem ocorrer isoladamente ou em associação com outras anomalias cerebrais.
São identificados três subtipos por localização e padrão de
organização; cada um deles está associado a um quadro
clínico distinto e todos têm em comum a presença de um
distúrbio convulsivo. A heterotopia subependimária se apre-
Subependimária
senta com função motora normal, desenvolvimento normal
e início das crises convulsivas na segunda década de vida.
A heterotopia subcortical focal, dependendo de seu tamanho, apresenta-se com desenvolvimento normal a retardo
grave anormal do desenvolvimento e distúrbios motores associados a um distúrbio convulsivo. A heterotopia em faixa
(também conhecida como heterotopia difusa da substância
cinzenta) geralmente se manifesta com retardo de desenvolvimento moderado a grave e convulsões que não podem
ser tratadas com medicamentos.
Subcortical
Em faixa
CARACTERÍSTICAS PRINCIPAIS
Definida como ilhas ectópicas de substância cinzenta (neurônios
“corticais” que não atingem o córtex)
Representa um defeito na migração neuronal radial
Três subtipos: subependimária, subcortical e em faixa
O distúrbio convulsivo é a característica clínica comum aos três tipos
Fig. 1.27
Alberstone_01.indd 46
Heterotopia.
10/05/11 10:42
Bases anatômicas do diagnóstico neurológico
Polimicrogiria
Vide Fig. 1.28.
A polimicrogiria, ou displasia cortical, como o distúrbio também é conhecido, representa uma anomalia na
organização neuronal. É definida como um defeito na laminação normal do córtex em seis camadas e uma distribuição anormal dos neurônios em múltiplos pequenos giros. Essa organização celular cortical anormal é capaz de
afetar uma porção considerável do córtex em um ou ambos
os hemisférios. A área de envolvimento mais comum é a
47
terminação posterior da fissura de Sylvius. Grosso modo, a
polimicrogiria pode demonstrar uma superfície irregular
ou acidentada, ou pode ser paradoxalmente lisa como resultado da coalescência dos microgiros na camada (superficial) molecular. Clinicamente, a malformação está associada a disfunção motora e intelectual de gravidade variada,
dependendo da extensão do envolvimento cortical. Existe
uma associação muito próxima entre displasia cortical e infecção congênita por citomegalovírus.
Fissura
de Sylvius
CARACTERÍSTICAS PRINCIPAIS
É uma anomalia da organização neuronal
Representa uma distribuição anormal dos neurônios em múltiplos
pequenos giros
A terminação posterior da fissura de Sylvius é a área mais comumente
envolvida
Clinicamente, manifesta-se por disfunção motora e intelectual
Associada a infecção congênita por citomegalovírus
Fig. 1.28
Alberstone_01.indd 47
Polimicrogiria.
10/05/11 10:42
48
Alberstone, Benzel, Najm & Steinmetz
Esquizocefalia
Vide Fig. 1.29.
A esquizocefalia caracteriza-se por um desenvolvimento anormal de uma fissura revestida por substância cinzenta dentro do hemisfério cerebral, que pode se estender por
toda a distância desde o revestimento de pia-máter da superfície cortical até o revestimento ependimário do ventrículo lateral. Essas fissuras também são classificadas como
de lábios abertos ou fechados, dependendo de elas se estenderem por toda a distância até o ventrículo (lábios abertos)
Esquizocefalia
de lábios fechados
ou serem interrompidas pouco antes do ventrículo dentro da
substância cerebral (lábios fechados). Histologicamente, as
fissuras englobam neurônios corticais que não apresentam a
laminação normal em seis camadas. Elas ocorrem com mais
frequência na região do giro pré ou pós-central e podem ser
uni ou bilaterais. Fissuras bilaterais estão associadas a um
prognóstico significativamente pior. Clinicamente, a malformação é marcada por crises convulsivas, hemiparesia e
retardo variável do desenvolvimento, cuja gravidade é determinada pela localização, extensão e número de fissuras.
Esquizocefalia
de lábios abertos
Ventrículo
Ventrículo
CARACTERÍSTICAS PRINCIPAIS
Definida como um desenvolvimento anormal de uma fenda
revestida por substância cinzenta que se estende por uma
distância variável da superfície cortical até o ventrículo lateral
A fenda pode se estender por toda a distância desde a superfície
cortical até o ventrículo (esquizocefalia de lábios abertos) ou cessar
um pouco antes do ventrículo (esquizocefalia de lábios fechados)
Os giros pré e pós-centrais são a localização mais comum
da fenda, que pode ser uni ou bilateral
Fig. 1.29
Alberstone_01.indd 48
Esquizocefalia.
10/05/11 10:42
Bases anatômicas do diagnóstico neurológico
Holoprosencefalia
A holoprosencefalia se refere a um grupo de distúrbios relacionados que têm em comum uma falha na diferenciação
e clivagem do prosencéfalo. Por volta do 32o dia do desenvolvimento normal, a matriz germinativa começa sua clivagem em porções superior e inferior. A matriz germinativa
dá origem a todos os neurônios dos hemisférios cerebrais e
dos núcleos cerebrais profundos. Ao mesmo tempo, a porção superior da matriz germinativa irá originar neurônios
que formam o telencéfalo (caudado, putame e hemisférios
cerebrais), enquanto a porção inferior dará origem aos
neurônios que formam o diencéfalo (tálamo, hipotálamo
e globo pálido).
Quase simultaneamente, entre os dias 32 e 34, a lâmina terminal começa a se diferenciar em comissuras cerebrais inter-hemisféricas, cuja formação está associada à
49
evaginação e separação dos hemisférios cerebrais, que começa no dia 35. Um defeito no processo de clivagem envolvendo a matriz germinativa e a lâmina terminal resulta
em uma falha da diferenciação transversal e clivagem do
prosencéfalo em telencéfalo e diencéfalo e uma falha na
diferenciação lateral e clivagem do prosencéfalo em dois
hemisférios cerebrais. São identificados três subtipos de
holoprosencefalia.
A holoprosencefalia alobar (Fig. 1.30) é a forma mais
grave. Ela se caracteriza por tálamos fundidos e ausência
do terceiro ventrículo. Não existe fissura inter-hemisférica,
foice do cérebro ou corpo caloso. Um holoventrículo é contíguo com um cisto dorsal grande, permanecendo somente
uma pequena borda de cérebro anteriormente. Anomalias
associadas incluem graves deformidades faciais da linha
média e hipotelorismo que, em suas formas mais graves, se
manifesta por ciclopia.
Terceiro
ventrículo
ausente
Tálamos
fundidos
Holoventrículo (contínuo com
um cisto dorsal grande)
CARACTERÍSTICAS PRINCIPAIS
Forma mais grave de holoprosencefalia (uma falha na
diferenciação e clivagem do prosencéfalo)
Tálamos fundidos com ausência do terceiro ventrículo
Ausência de fissura inter-hemisférica, foice do cérebro e corpo caloso
O holoventrículo apresenta continuidade com um
cisto dorsal grande
Associada a graves deformidades faciais de
linha média e hipotelorismo
Fig. 1.30
Alberstone_01.indd 49
Holoprosencefalia alobar.
10/05/11 10:42
50
Alberstone, Benzel, Najm & Steinmetz
A holoprosencefalia semilobar (Fig. 1.31) representa
uma malformação menos grave do que a holoprosencefalia alobar. Nela está presente pelo menos uma separação
parcial dos tálamos e um terceiro ventrículo pequeno, assim
como uma fissura inter-hemisférica e uma foice do cérebro
parcialmente formadas ou ausentes. Em contraste com o
corpo caloso em geral hipogenético, no qual o joelho e o
corpo estão normalmente desenvolvidos, mas o esplênio é
pequeno ou ausente, a holoprosencefalia é a única exceção
que apresenta um esplênio intacto, com joelho e corpo pequenos ou ausentes.
CARACTERÍSTICA ÚNICA
Ausência do joelho e
corpo do corpo caloso
Esplênio do corpo
caloso intacto
Terceiro
ventrículo
pequeno
Fissura
inter-hemisférica
ausente
CARACTERÍSTICAS PRINCIPAIS
Forma moderadamente grave de holoprosencefalia
(uma falha na diferenciação e clivagem do prosencéfalo)
Separação parcial dos tálamos com um terceiro ventrículo
pequeno
Tecido inter-hemisférico e foice do cérebro parcialmente formados
ou ausentes
Esplênio do corpo caloso intacto (joelho e corpo ausentes)
Fig. 1.31
Alberstone_01.indd 50
Holoprosencefalia semilobar.
10/05/11 10:42
Bases anatômicas do diagnóstico neurológico
Finalmente, a holoprosencefalia lobar (Fig. 1.32) representa uma forma menos grave de holoprosencefalia. Caracteriza-se por um terceiro ventrículo totalmente formado
51
e um corpo caloso intacto. Assim como em todas as formas
de holoprosencefalia, o septo pelúcido está ausente e os
lobos frontais costumam ser hipoplásicos.
OBAR HOLOPROSENCEPHALY
Cornos
frontais
rudimentares
Fissura
inter-hemisférica
anterior
Terceiro
ventrículo
normal
Esplênio
normal
CARACTERÍSTICAS PRINCIPAIS
Forma mais leve de holoprosencefalia
Septo pelúcido ausente e lobos frontais hipoplásicos, mas
o terceiro ventrículo e o corpo caloso estão intactos
Fig. 1.32
Alberstone_01.indd 51
Holoprosencefalia lobar.
10/05/11 10:42
52
Alberstone, Benzel, Najm & Steinmetz
Displasia septo-óptica
Vide Fig. 1.33.
A displasia septo-óptica caracteriza-se por dois aspectos primários: (1) hipoplasia dos nervos ópticos e (2) hipo-
plasia ou ausência do septo pelúcido. Clinicamente, a malformação apresenta distúrbios visuais, que podem incluir
nistagmo ou perda da acuidade visual e uma deficiência
endócrina que costuma envolver o hormônio do crescimento e o hormônio estimulante da tireoide.
Cornos
frontais
tipo caixa
Ausência de
septo pelúcido
Quiasma
óptico pequeno
CARACTERÍSTICAS PRINCIPAIS
Caracterizada por hipoplasia do nervo óptico
e hipoplasia ou ausência de septo pelúcido
Associada a distúrbios visuais e
deficiências endócrinas
Fig. 1.33
Alberstone_01.indd 52
Displasia septo-óptica.
10/05/11 10:42
Bases anatômicas do diagnóstico neurológico
Malformações de Chiari
Chiari descreveu três malformações do rombencéfalo que
apresentam a hidrocefalia como característica em comum.
A malformação de Chiari I (Fig. 1.34) consiste em uma
extensão caudal da tonsila do cerebelo abaixo do nível do
53
forame magno. Essas malformações podem ser assintomáticas ou associadas a sintomas relacionados com siringomielia, como paralisias de nervos cranianos e perda sensitiva dissociada. No adulto, pode ocorrer o desenvolvimento
de cefaleia, dores no pescoço e no braço.
Plano do
forame
magno
Siringomielia
Deslocamento para baixo
das tonsilas do cerebelo,
abaixo do plano do
forame magno
CARACTERÍSTICAS PRINCIPAIS
Definida por uma extensão caudal das tonsilas do cerebelo abaixo
do nível do forame magno
Aproximadamente 50% dos casos estão associados a
siringomielia
Pode ser assintomática ou associada a cefaleia, dor no pescoço
ou no braço
Os sintomas de siringomielia (paralisias de nervos cranianos,
perda sensitiva dissociada ou mielopatia) também podem ocorrer
Fig. 1.34
Alberstone_01.indd 53
Malformação de Chiari I.
10/05/11 10:42
54
Alberstone, Benzel, Najm & Steinmetz
A malformação de Chiari II (Fig. 1.35) é uma malformação complexa que invariavelmente está associada a mielomeningocele e múltiplas outras anomalias cerebrais. Foi
postulado que os achados rombencefálicos da malformação
de Chiari II podem ser explicados pelo desenvolvimento de
um cerebelo de tamanho normal na presença de uma fossa
posterior anormalmente pequena e uma fixação tentorial
baixa. As manifestações clínicas da malformação de Chiari II são complexas e variadas. Lactentes podem necessitar
de reparo da mielomeningocele e derivação da hidrocefalia. Eles podem apresentar sintomas bulbares com risco de
vida, como apneia e bradicardia, e o nistagmo é um achado
clínico comum. Na infância, pode ocorrer o desenvolvimento progressivo de fraqueza espástica e ataxia apendicular,
incapacitando ainda mais a criança. Adolescentes podem
apresentar dificuldade insidiosa da marcha e ataxia do
tronco, apesar de os sintomas tenderem a se estabilizar na
idade adulta.
Agenesia
calosa
parcial
Grande
massa
intermédia
Cerebelo alto
Deformidade
anterior do
hemisfério
do cerebelo ao
redor do
tronco cerebral
Teto saliente
Quarto ventrículo
alongado
Verme do cerebelo
deslocado
inferiormente
Acotovelamento
medular
CARACTERÍSTICAS PRINCIPAIS
Definida por um verme do cerebelo deslocado inferiormente
e múltiplas anomalias associadas
Associada a um crânio lacunar (“lückenschädel” ou “crânio com
lacunas”), mielomeningocele (100%), siringomielia (50-90%), foice
fenestrada, fossa posterior pequena, hidrocefalia (90%) e
múltiplas anomalias cerebrais (vide lista abaixo)
As manifestações clínicas são complexas e variadas (vide texto)
ANOMALIAS CEREBRAIS ASSOCIADAS
Verme do cerebelo deslocado inferiormente
Heterotopias
Acotovelamento medular
Polimicrogiria
Giros interdigitados
Teto saliente
Grande massa intermédia
Cerebelo alto com
deformidades anteriores ao
redor do tronco cerebral
Agenesia calosa parcial
Fig. 1.35
Alberstone_01.indd 54
Malformação de Chiari II.
10/05/11 10:42
Bases anatômicas do diagnóstico neurológico
55
Por fim, a malformação de Chiari III (Fig. 1.36), uma
condição extremamente rara, é caracterizada por herniação do conteúdo da fossa posterior através de um defeito
de espinha bífida ao nível de C I – C II. Essa malformação
raramente é compatível com a vida.
Encefalocele
occipital ou
cervical baixa
O tecido neural herniado
pode incluir porções do
cerebelo, lobos occipitais
ou tronco cerebral
Syrinx*
CARACTERÍSTICAS PRINCIPAIS
Condição rara
Definida por uma encefalocele occipital
baixa ou cervical alta
Fig. 1.36
Malformação de Chiari III.
* N. de T. Literalmente, a flauta pan. Caracteriza a siringomielia.
Alberstone_01.indd 55
10/05/11 10:42
56
Alberstone, Benzel, Najm & Steinmetz
Malformação de Dandy-Walker
Vide Fig. 1.37.
A malformação de Dandy-Walker caracteriza-se por
uma fossa posterior aumentada em tamanho com uma fixação tentorial elevada, hipogenesia ou agenesia do verme
do cerebelo e uma dilatação cística do quarto ventrículo. A
presença de uma comunicação entre o quarto ventrículo e
a cisterna magna diferencia essa malformação de uma megacisterna magna, que apresenta uma fossa posterior aumentada em tamanho, mas um verme do cerebelo intacto e
um quarto ventrículo intacto sem comunicação entre o último e a cisterna magna. A variante de Dandy-Walker, que
também deve ser considerada no diagnóstico diferencial da
malformação de Dandy-Walker, é definida por hipogenesia
do verme do cerebelo e dilatação cística do quarto ventrículo, porém fossa posterior de tamanho normal.
A hidrocefalia frequentemente acompanha as malformações de Dandy-Walker, afetando ~90% dos pacientes no
momento do diagnóstico. A anomalia cerebral mais comumente associada é a agenesia do corpo caloso, que afeta
cerca de um terço dos pacientes com a malformação. Clinicamente, a malformação pode se apresentar com retardo
no desenvolvimento, aumento da circunferência craniana
ou sinais e sintomas de hidrocefalia.
Tentório
elevado
Verme do cerebelo
hipodesenvolvido
Dilatação cística
do quarto ventrículo
(em comunicação
com a cisterna magna)
Fossa posterior de
tamanho aumentado
CARACTERÍSTICAS PRINCIPAIS
Caracterizada por (1) uma fossa anterior aumentada em tamanho,
(2) uma fixação tentorial elevada, (3) hipogenesia ou agenesia do
verme do cerebelo e (4) uma dilatação cística do quarto ventrículo
Associada a hidrocefalia em 90% dos casos
Associada a agenesia do corpo caloso em um terço dos casos
Pode estar associada a retardo do desenvolvimento,
aumento da circunferência craniana, ou sinais
e sintomas de hidrocefalia
Fig. 1.37
Alberstone_01.indd 56
Malformação de Dandy-Walker.
10/05/11 10:42
Bases anatômicas do diagnóstico neurológico
Síndrome Lhermitte-Duclos
Vide Fig. 1.38.
A síndrome de Lhermitte-Duclos, também conhecida
como hipertrofia difusa do córtex cerebelar ou gangliocitoma cerebelar displásico, é definida por uma hipertrofia
focal do córtex cerebelar. Histologicamente, o córtex afetado demonstra uma camada espessa de células gangliona-
57
res anormais que ocupam a camada granular, uma espessa
camada marginal hipermielinizada e uma fina camada de
Purkinje. Grosso modo, o distúrbio pode se estender para
dentro do verme do cerebelo ou, raramente, para dentro do
hemisfério contralateral. Um efeito de massa, caso presente, pode produzir sintomas cerebelares, apesar de muitos
indivíduos afetados serem assintomáticos.
Hipertrofia focal
do córtex
cerebelar
CARACTERÍSTICAS PRINCIPAIS
Caracteriza-se por uma hipertrofia focal do córtex cerebelar
Histologicamente marcada por uma camada espessa de
células ganglionares que ocupa a camada granular, uma
camada marginal hipermielinizada e uma fina camada de
Purkinje
Pode ser assintomática ou produzir sintomas de tronco
cerebral ou cerebelares devidos a um efeito de massa
Fig. 1.38
Alberstone_01.indd 57
Síndrome de Lhermitte-Duclos.
10/05/11 10:42
58
Alberstone, Benzel, Najm & Steinmetz
As facomatoses
As facomatoses representam um grupo de distúrbios congênitos que têm em comum um defeito no desenvolvimento
de estruturas ectodérmicas, incluindo estruturas nervosas,
a pele, a retina e o bulbo do olho. São identificadas quatro malformações principais: neurofibromatose, esclerose tuberosa, síndrome de Sturge-Weber e doença de von
Hippel-Lindau.
Neurofibromatose
Existem dois tipos de neurofibromatose, tipo 1 e tipo 2, que
se distinguem em relação a suas manifestações patológicas e clínicas. A neurofibromatose tipo 1 (NF1), conhecida
como doença de von Recklinghausen, é um distúrbio autossômico dominante que afeta ~1 em 3.000 a 5.000 pessoas. A análise genética associou a doença ao braço longo
do cromossomo 17. Os critérios diagnósticos para NF1 foram estabelecidos pelo National Institutes of Health (NIH)
Consensus Development Conference. As principais lesões
cutâneas associadas à doença são gliomas ópticos, outros
astrocitomas cerebrais, displasia da asa do esfenoide e neurofibromas plexiformes. As manifestações espinais incluem
escoliose, tumores da bainha do nervo e meningoceles laterais.
A neurofibromatose tipo 2 (NF2) é um distúrbio autossômico dominante associado a uma anormalidade do
cromossomo 22. Sua característica mais distinta é o aparecimento quase invariável de schwanomas acústicos bilaterais. Outros tumores intracranianos, particularmente
meningiomas, podem ocorrer de modo múltiplo. Manifestações medulares incluem schwanomas extramedulares
múltiplos e meningiomas, assim como ependimomas intramedulares. Muitas das características da NF1, incluindo manchas café com leite, neurofibromas cutâneos, gliomas ópticos, displasias esqueléticas e nódulos de Lisch,
estão ausentes ou são mínimas em tamanho e número. Os
critérios diagnósticos para NF2 foram estabelecidos pelo
NIH Consensus Development Conference.
Esclerose tuberosa
A esclerose tuberosa, ou doença de Bourneville, como o
distúrbio também é conhecido, é uma doença autossômica dominante que afeta ~1 em 100.000 indivíduos.
Caracteriza-se classicamente por uma tríade de retardo
mental, epilepsia e adenoma sebáceo, apesar de a tríade
estar presente em somente cerca de metade dos pacientes
portadores de esclerose tuberosa. O distúrbio consiste, predominantemente, em lesões hamartomatosas envolvendo
o cérebro, os olhos e os órgãos viscerais. As manifestações
cutâneas, que também são comuns, incluem adenoma sebáceo, que é um angiofibroma envolvendo a face, e máculas hipomelânicas, que são nevos despigmentados que
Alberstone_01.indd 58
tendem a envolver o tronco e as extremidades. Lesões cerebrais associadas compreendem uma variedade de lesões
hamartomatosas, incluindo hamartomas subependimários,
tumores de células gigantes, “tubérculos” corticais e lesões
da substância branca. Lesões do tipo hamartoma também
acometem os rins (angiomiolipoma), o coração (rabdomioma), os pulmões (linfangiomioma) e os olhos (hamartoma retiniano).
Os hamartomas subependimários, que tendem a se
instalar ao longo da superfície ventricular do núcleo caudado, são as lesões cerebrais mais comumente associadas. Os
tumores subependimários de células gigantes são diferenciados dos hamartomas subependimários por seu intenso
realce ao contraste nas imagens de ressonância magnética
(RM), seu tamanho maior, sua tendência ao crescimento e
sua propensão a ocorrerem próximo ao forame de Monro,
levando a uma obstrução que pode resultar em hidrocefalia. Os tubérculos corticais são hamartomas característicos
compostos de células gigantes bizarras, gliose fibrilar e bainhas de mielina desorganizadas que parecem nódulos subcorticais lisos, levemente aumentados em tamanho.
Síndrome de Sturge-Weber
A síndrome de Sturge-Weber é uma típica malformação
congênita não familiar, caracterizada por angiomatose
que envolve a face, a coroide ocular e as leptomeninges.
O angioma facial, um nevo com coloração tipo vinho do
Porto, segue tipicamente a distribuição da divisão oftálmica do nervo trigêmeo. Atrofia localizada e calcificação
do córtex cerebral ipsilateral ao nevo facial é outra lesão
comum, cuja etiologia aparentemente independe das
malformações angiomatosas das leptomeninges. Clinicamente, os pacientes afetados apresentam convulsões, hemiparesia e uma hemianopsia homônima. Um ou todos
os sintomas podem ser progressivos. O retardo mental é
outro achado comum.
Doença de von Hippel-Lindau
A doença de von Hippel-Lindau é um distúrbio autossômico dominante caracterizado por angiomas de retina, hemangioblastomas cerebelares e da medula espinal, carcinoma de células renais, feocromocitomas, angiomas de fígado
e rim, e cistos de pâncreas, rim, fígado e epidídimo. A base
genética da doença foi localizada no cromossomo 3. Critérios suficientes para estabelecer o diagnóstico exigem uma
das diversas combinações de lesões: mais de um hemangioblastoma do sistema nervoso central (SNC), ou um hemangioblastoma com uma manifestação visceral da doença, ou
uma manifestação da doença com uma história familiar
conhecida. Os sintomas mais comuns entre os pacientes
afetados são redução da acuidade visual ou dor ocular, com
frequência seguidas por sintomas cerebelares ou sintomas
associados ao aumento da pressão intracraniana.
10/05/11 10:42
Bases anatômicas do diagnóstico neurológico
59
Disrafismo medular
Mielomeningocele
O disrafismo medular compreende um grupo de malformações congênitas que têm em comum um defeito de desenvolvimento da neurulação (fechamento do tubo neural). É
um termo amplo que envolve todas as formas de espinha
bífida, aberta ou fechada, apresentando no mínimo defeitos da coluna óssea, incluindo a separação dos pedículos
e lâminas. Essas malformações variam de lesões medulares fechadas, com ou sem manifestações cutâneas, a lesões
medulares abertas, nas quais os elementos neurais estão
expostos dorsalmente ao ambiente.
Vide Fig. 1.39.
A mielomeningocele é uma malformação muito mais
comum do que a meningocele. Aparentemente é causada
por um defeito de disjunção, processo através do qual o
neuroectoderma e o ectoderma cutâneo se separam normalmente durante a neurulação. Foi postulado que esse
defeito é causado por uma falta de expressão das moléculas complexas de carboidratos na superfície das células do
neuroectoderma. Como resultado, existe uma falha localizada de fusão das pregas neurais, que permanecem em
continuidade com o ectoderma cutâneo junto à superfície
da pele (não disjunção).
O tecido neural dorsalmente exposto, conhecido como
placoide neural, é composto por células que normalmente
formam o revestimento ependimário do tubo neural. Como
o placoide permanece dorsal e fixado à pele, os elementos
mesenquimais não são capazes de migrar e se fundir. Isso
leva ao desenvolvimento de diversas anomalias vertebrais,
incluindo a ausência de processos espinhosos e lâminas, redução do tamanho anteroposterior dos corpos vertebrais,
aumento da distância interpedicular e grandes processos
transversos que se estendem lateralmente. Essas anomalias, por sua vez, levam a deformidades cifoescolióticas em
aproximadamente um terço dos pacientes com mielomeningocele.
As sequelas neurológicas da mielomeningocele incluem alterações sensitivas e motoras abaixo do nível da
lesão, com ou sem incontinência fecal e urinária. Outras
malformações ou sequelas que podem produzir deterioração neurológica precoce ou tardia são a malformação de
Chiari (presente em 100% dos pacientes), a hidrocefalia e
o aprisionamento da medula espinal. O diagnóstico de mielomeningocele sempre é evidente ao nascimento, e a operação costuma ser feita dentro de 48 horas (Tabela 1.4).
Espinha bífida oculta
A espinha bífida oculta é um diagnóstico radiológico, sem
que existam sinais externos de uma anomalia de desenvolvimento. Caracteriza-se pela ausência de um ou mais
processos espinhosos associados à hipogenesia do arco
vertebral, mais comumente nos níveis de LV e SI. Não há
evidência de manifestações cutâneas ou de envolvimento
do sistema nervoso central ou periférico. A incidência na
população em geral é de ~20 a 30%.
Meningocele
A meningocele é uma lesão incomum, marcada por uma
massa cística na linha média dorsal, coberta por pele ou
membrana. A massa consiste em um saco meníngeo contendo somente LCS que está em continuidade com o LCS
do canal medular. Não existem elementos neurais dentro
da lesão, e a hidrocefalia é uma complicação rara.
A etiologia da meningocele não é clara. No entanto,
a malformação parece ser um defeito pós-neurulação que
se desenvolve após a disjunção normal do neuroectoderma do ectoderma cutâneo e após o fechamento normal do
tubo neural. Acredita-se que a meningocele resulte de um
defeito no desenvolvimento dos tecidos mesenquimais sobrejacentes e do ectoderma cutâneo. Isso distingue a meningocele da mielomeningocele, que representa um defeito
verdadeiro na neurulação.
Alberstone_01.indd 59
10/05/11 10:42
60
Alberstone, Benzel, Najm & Steinmetz
CARACTERÍSTICAS PRINCIPAIS
Representa um defeito da disjunção
(separação do neuroectoderma e ectoderma cutâneo)
O placoide neural permanece na região dorsal
e está lateralmente preso à pele
Associada com anomalias vertebrais tais como
ausência de processos espinhosos e lâminas, e
redução no tamanho anterior – posterior dos
corpos vertebrais
As sequelas neurológicas incluem alterações
sensitivas e motoras, além de disfunção esfincteriana
Pele
Placoide neural
Fig. 1.39
Mielomeningocele.
Tabela 1.4
Síndromes neurológicas associadas a mielomeningoceles
Nível da lesão
Deficiência relacionada com a medula
Acima de L III
Paraplegia completa e para-anestesia em dermátomos
Incontinência vesical/retal
Não deambulatória
L IV e abaixo
A mesma que acima de L III, exceto preservação dos reflexos
flexores do quadril, abdutores do quadril, extensores do joelho
Deambulação com meios auxiliares, cirurgia ortopédica para
melhora do quadro
S I e abaixo
A mesma que para L IV e abaixo, exceto preservação dos
dorsiflexores do pé e preservação parcial dos extensores do
quadril e flexores do joelho
Deambulação com mínimo auxílio
S III e abaixo
Função motora normal da extremidade inferior
Anestesia em sela
Incontinência vesical/retal variável
Alberstone_01.indd 60
10/05/11 10:42
Bases anatômicas do diagnóstico neurológico
Lipomas medulares
Lipomas medulares são massas dorsais de gordura e tecido
conjuntivo, recobertas por pele e que apresentam continuidade com as leptomeninges ou a medula espinal. Essas lesões ocorrem como resultado de disjunção prematura, que
diz respeito à separação prematura (não incompleta) do
neuroectoderma do ectoderma cutâneo durante o processo de neurulação. Como resultado da disjunção prematura,
existe uma migração do tecido mesenquimal para dentro
61
do canal central do tubo neural revestido por epêndima,
que não se fechou e para o qual o tecido mesenquimal normalmente não tem acesso. Esse tecido mesenquimal, que
durante o desenvolvimento normal tem contato com a superfície do tubo neural e se diferencia em tecido meníngeo,
osso e músculos paraespinais, aparentemente é induzido
por seu contato com o canal central do tubo neural a se
diferenciar em gordura (Fig. 1.40).
Medula
espinal
Dura-máter
Lipoma
CARACTERÍSTICAS PRINCIPAIS
Representa uma separação prematura entre o neuroectoderma e o
ectoderma cutâneo (disjunção prematura)
Costuma ocorrer na região torácica
Nos adultos, pode se apresentar com sinais e sintomas de
compressão da medula espinal
Fig. 1.40
Alberstone_01.indd 61
Lipoma intradural.
10/05/11 10:42
62
Alberstone, Benzel, Najm & Steinmetz
São identificadas três categorias de lipomas medulares: (1) lipomas intradurais (4%), (2) lipomielomeningoceles (84%) e (3) fibrolipomas do filamento terminal
(12%). Os lipomas intradurais, que ocorrem mais na região torácica, costumam aparecer com sinais e sintomas
de compressão medular no adulto. Os fibrolipomas do fila-
Incidência sagital
mento terminal (Fig. 1.41) parecem representar um grupo
etiologicamente separado de distúrbios que se originam de
uma anormalidade da massa celular caudal (distúrbio da
neurulação secundária). Frequentemente são assintomáticos, mas podem apresentar sintomas de ancoramento da
medula espinal.
Incidência axial
L III
Filamento terminal
espessado
CARACTERÍSTICAS PRINCIPAIS
Representa um distúrbio da massa celular caudal
(distúrbio da neurulação secundária)
Frequentemente assintomático
Pode se apresentar como uma síndrome de
ancoramento da medula espinal
Fig. 1.41
Alberstone_01.indd 62
Fibrolipoma do filamento terminal.
10/05/11 10:42
Bases anatômicas do diagnóstico neurológico
Finalmente, as lipomieloceles (Fig. 1.42) se apresentam como massas lombossacrais macias, subcutâneas e recobertas de pele. São a forma mais comum de lipomas medulares. Essas lesões se estendem entre a superfície dorsal
do placoide neural e o tecido adiposo subcutâneo através
de uma espinha bífida óssea. Ao nível do lipoma, a dura-máter apresenta uma deficiência na linha média dorsal,
permitindo que suas bordas mediais livres se prendam ao
placoide neural. Com isso, o placoide neural se posiciona
no espaço extradural, onde se prende ao lipoma, que tem
continuidade com o tecido subcutâneo. A junção entre o
placoide neural e o lipoma pode ocorrer dentro, parcialmente dentro ou fora do canal medular (dorsalmente).
A herniação do placoide neural dorsalmente através da
espinha bífida óssea faz com que ele sofra uma rotação.
Isso projeta a superfície dorsal do placoide neural lateral
63
ou dorsolateralmente, mais do que apenas dorsalmente. Ao
mesmo tempo, as raízes nervosas de cada lado assumem
comprimentos assimétricos, fazendo com que as raízes nervosas que se originam do lado superficial da medula rotada
cresçam mais em comprimento do que aquelas que se originam do lado profundo da medula espinal rotada. O significado clínico dessa assimetria é que as raízes mais curtas
podem ser tão curtas que levam ao ancoramento da medula inferiormente. Resumindo, a anatomia da lipomielocele
é semelhante à da mielomeningocele, exceto pelo fato de a
primeira ser recoberta por pele, sendo marcada por um lipoma fixado à superfície dorsal do placoide. As lesões ocorrem mais na região lombossacral, onde tipicamente atuam
ancorando a medula espinal.
Clinicamente, essas lesões se apresentam como uma
massa lombossacral macia que costuma chamar a atenção médica de maneira precoce, muitas vezes antes dos
6 meses de idade. A maioria das crianças que não é submetida a uma correção precoce desenvolve sintomas neurológicos progressivos, como perda sensorial, fraqueza,
disfunção vesical e dor na perna. Deformidades ortopédicas dos pés também são comuns. Anomalias sacrais e
anomalias da segmentação estão presentes em cerca de
50% dos pacientes.
Placoide neural
Pele
Lipoma
CARACTERÍSTICAS PRINCIPAIS
Semelhante a uma mielomeningocele, exceto pelo fato de (1) ser recoberta por
pele e (2) conter um lipoma que está fixado à superfície dorsal do placoide
Mais comumente localizada na região lombossacral
Frequentemente associada a uma medula espinal ancorada,
que pode resultar em perda sensitiva progressiva,
fraqueza da extremidade inferior, disfunção vesical e dor na perna
Muitas vezes associada adeformidades ortopédicas dos pés,
anomalias sacrais e anomalias da segmentação
Fig. 1.42
Alberstone_01.indd 63
Lipomielomeningocele.
10/05/11 10:42
64
Alberstone, Benzel, Najm & Steinmetz
Malformações medulares do tipo
medula dividida
Vide Fig. 1.43.
A malformação do tipo medula dividida compreende
diversas anomalias da medula espinal que têm em comum
uma divisão anormal da medula e, pelo menos de acordo
com uma teoria, uma embriopatia que se origina em um
distúrbio da formação da notocorda.
No desenvolvimento normal, a formação da notocorda ocorre da seguinte forma: durante a segunda semana
gestacional, o embrião consiste em um disco de duas camadas contendo ectoderma primitivo dorsalmente e endoderma primitivo ventralmente. Durante a terceira semana
de gestação, ocorre uma proliferação local de células na
linha média dorsal, formando um espessamento conhecido
como nódulo de Hensen. A migração subsequente dessas
células em proliferação resulta na separação do ectoderma
do endoderma e na formação da notocorda. De acordo com
essa teoria, a falha do ectoderma em completar a separação do endoderma força a notocorda a se dividir ou desviar
ao redor da aderência entre as duas camadas. Essa teoria
tenta explicar de modo satisfatório as diversas anomalias
medulares associadas a malformações medulares do tipo
medula dividida e as duplicações intestinais e os divertículos comumente associados.
Anatomicamente, uma medula dividida é definida por
uma fissura que separa as duas metades da medula espinal
em um ou mais segmentos. Isso é tipicamente acompanhado de uma espícula óssea ou um septo fibrocartilaginoso
que se origina da superfície dorsal do corpo vertebral. As
hemimedulas se reúnem distalmente para reconstituir uma
estrutura medular única. Cada hemimedula contém seu
próprio conjunto de raízes ventrais e dorsais, que podem
não ser iguais em número. Um folheto aracnóideo-dural
pode envolver as duas hemimedulas individualmente ou
como um todo; no último caso, isso prevê a ausência de um
septo ósseo.
Clinicamente, uma medula dividida pode estar presente em qualquer idade. Essa divisão medular pode estar
associada a manifestações cutâneas, como nevos, hipertricose, lipomas, covinhas e hemangiomas, em mais de 50%
dos pacientes afetados. Problemas ortopédicos nos pés,
predominantemente pé torto congênito, ocorrem mais
ou menos na mesma frequência. Sintomas neurológicos,
quando presentes, em geral resultam de uma medula ancorada.
CARACTERÍSTICAS PRINCIPAIS
Saco tecal aberto,
dura-máter
retraída
Processo
espinhoso
Diastematomielia é uma malformação do tipo medula dividida,
na qual um septo separa as duas metades da medula espinal
em um ou mais segmentos
As hemimedulas se reúnem distalmente para reconstituir uma
estrutura medular única
Comumente associada a manifestações cutâneas, problemas
ortopédicos dos pés e sintomas neurológicos, os últimos em
geral estando relacionados com uma medula espinal ancorada
Lâmina
O septo ósseo se
origina do corpo
vertebral dorsal
Os septo ósseo
separa
hemimedulas
Hemimedulas unidas
para reconstituir uma
medula única
Incidência dorsal
Fig. 1.43
Alberstone_01.indd 64
Hemimedulas
Incidência ventral
Diastematomielia.
10/05/11 10:42
Bases anatômicas do diagnóstico neurológico
Agenesia caudal
Vide Fig. 1.44.
A agenesia caudal inclui um grupo de malformações
caudais que demonstram ausência parcial ou completa de
uma vértebra lombar ou sacral ou de ambas, combinada
com a ausência dos segmentos correspondentes do tubo
neural caudal. Anomalias vertebrais comumente associadas incluem hemivértebras, vértebras cuneiformes, vertebras fundidas, sacralização de vértebras lombares, espinha
bífida, septo ósseo de linha média e articulações anormais
das costelas.
A medula espinal distal está ausente, e a terminação
da medula remanescente se dá em um nódulo glial displásico. Apesar de as deficiências motoras corresponderem ao
nível da lesão, os déficits sensitivos podem estar claramente ausentes, talvez porque as células das cristas neurais são
relativamente poupadas. (As células das cristas neurais são
precursoras dos gânglios de raízes dorsais.) Pacientes afetados apresentam mielomeningoceles em ~50% dos casos.
65
Anomalias não neurológicas associadas são comuns na
agenesia caudal. Elas incluem malformações das extremidades, como nádegas achatadas, atrofia glútea e deformidades equinovaras, e malformações viscerais, como fístulas
traqueoesofágicas, divertículo de Meckel, extrofia de cloaca, onfalocele, má rotação intestinal, agenesia renal, rins
em ferradura, duplicações ureterais e vesicais e anomalias
da genitália externa.
Foram propostas diversas teorias para explicar a causa
da agenesia caudal e suas malformações associadas, mas
não se chegou a um consenso sobre sua embriogênese.
Medula
espinal
distal ausente
Fusão das
três vértebras
mais caudais
CARACTERÍSTICAS PRINCIPAIS
Refere-se a um grupo de malformações que são marcadas por ausência
parcial ou completa de vértebras lombares e/ou sacrais e seus respectivos
elementos neurais associados
Os déficits motores correspondem ao nível da lesão;
a sensibilidade pode estar poupada devido à preservação das células
da crista neural (precursoras do gânglio da raiz dorsal)
Anomalias vertebrais associadas incluem hemivértebras, vértebras
cuneiformes, vértebras fundidas, sacralização de vértebras lombares
e espinha bífida
A incidência de mielomeningocele associada é de 50%
Fig. 1.44
Alberstone_01.indd 65
Agenesia caudal.
10/05/11 10:42
Alberstone_01.indd 66
10/05/11 10:42