MOTILIDADE GASTRINTESTINAL
A. Fibra muscular lisa no trato gastrintestinal
1. Tipos de movimentos: segmentação, peristáltico, complexo mioelétrico migratório
2 Características das células musculares lisas.
2.1- Fibra muscular lisa vs. esquelética
2.2- Músculo liso de tipo unitário, em que as células, em um feixe, estão eletricamente acopladas
por "gap junctions. As células têm cerca de 500 m de comprimento por de 5 a 20 m de diâmetro.
2.3- Potencial de repouso entre –40 e 80 mV.
2.4- Caveolas e retículo sarcoplasmático. Corpos densos e junções intermediárias, inexistência de
sarcômeros.
2.5- Eletrofisiologia: ondas lentas, potenciais de ação sem reversão da polaridade de membrana
(canais para Ca dependentes de voltagem). Contração em resposta às ondas lentas, que são provocadas
por atividade dos marca-passos (3/min no estômago, 12/min no duodeno).Limiar para a tensão. Relação
entre potencial de membrana e tensão. Contração fásica. Nos esfíncteres é tônica.
2.6- Acoplamento excitação contração: a contração é deflagrada por aumento do Ca citosólico,
vindo do extracelular por canais dependentes de voltagem ou do retículo endoplásmico, liberado por
canais ativados por IP3. As células não expressam troponina. Uma miosina quinase, ativada por
Ca/calmodulina, fosforila as pontes, com o que a atividade cíclica de hidrólise do ATP resulta em
deslizamento dos filamentos.. Uma fosfatase encerra a atividade ATPásica da miosina e promove o
relaxamento.
2.7- Interação neuromuscular (com neurônios dos plexos neurais): difusa (20 a 80 nm ). As ondas
lentas controladas por Ach ou substância P, com atividade potenciadora (aumento de freqüência,
amplitude e duração). A inibição se dá por VIP, NO ou epinefrina.
B. Deglutição
Embora a deglutição se inicie voluntariamente, após o seu início deflagra-se uma seqüência rígida de
eventos que arrastam o bolo alimentar da boca ao estômago. O reflexo inibe a respiração impedindo a
entrada do alimento nas vias aéreas.
1. Fase oral ou voluntária e faringeal. Centros da deglutição: medula oblonga e ponte. Eferentes para a
faringe e porções superiores do esôfago nos vários nervos craniais. As porções distais do esôfago são
inervadas pelo vago. Aferentes levam informações de receptores táteis.
2. Fase esofágica. A onda peristáltica, que se inicia junto do esfíncter esofágico superior percorre o
esôfago a uma velocidade de 3 a 5 cm/s. Em 5 a 10 s atinge o estômago. Se a peristalse primária não for
suficiente para a completa propulsão do quimo, a distensão do esôfago promove peristalse secundária.
Está depende parcialmente da inervação extrínseca, pois a desnervação reduz a força da peristalse
secundária. A musculatura do terço superior do esôfago é do tipo esquelética. A inervação somática dela
é por fibras que compõem o vago.
- A função dos esfíncteres.
Superior: músculo estriado. É formado pelo músculo cricofaringeal e fibras do constritor
faringeal inferior. Pressão no repouso de 40 mmHg.
Inferior: Impede o refluxo do conteúdo gástrico. Fração significante do tônus basal é dada pelo
vago, colinérgico, mas a desnervação não elimina o tônus, o que demonstra a função do plexo intrínseco. A
relaxação é promovida pela própria peristalse (plexo intrínseco) e por fibras vagais inibitórias (VIP,
NO). Um decréscimo no tônus vagal colinérgico já provoca relaxação.
Questões orientadoras do estudo
1. Descreva os processos orofaringeanos de deglutição.
2. Analise a organização da peristalse esofágio no processo de de deglutição. Como se dá a abertura do
esfíncter esofágico inferior e o relaxamento do região fúndica do estômago?
C. Motilidade gástrica.
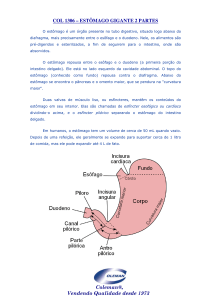
1- As regiões do estômago
2. Revisão da invervação, plexo intrínseco, marcapasso e arranjo das fibras musculares em camadas:
A parede do estômago é delgada na região do fundo e do corpo e se espessa em direção à
junção gastroduodenal. Como em outros territórios do trato gastrintestinal, as fibras
musculares lisas estão arranjadas em camada circular e longitudinal. Na região do corpo, nas
paredes anterior e posterior as fibras também se dispõem em camada oblíqüa. O piloro não é um
esfíncter anatomicamente definido, porém o comportamento contrátil das camadas musculares
na região se distingue das camadas adjacentes. Há, pois, uma região diferenciada que,
fisiologicamente, é um esfíncter. Entre o estômago e o bulbo duodenal há um anel conjuntivo,
interrrompendo a continuidade de fibras musculares. Apenas algumas fibras da camada
longitudinal passam pela junção, de um para outro órgão.
A inervação extrínseca parassimpática tem as fibras pré-ganglionares no vago. As fibras pósganglionares do simpático integram o plexo celíaco. A ação do parassimpático, via plexo
intrínseco, é excitatória da motilidade e da secreção. A do simpático é inibitória. Na junção
gastro-duodenal a invervação adrenérgica, por receptores alfa , é constritora. O parassimpático
tem efeito duplo: terminação colinérgicas estimulam a contração enquanto que outras,
provavelmente com VIP como mediador, são inibitórias da contração. Neurônios sensoriais para
o estiramento, quimioreceptores ( principalmente para pH) e para dor geram e conduzem a
informação aferente para os reflexos locais e para os reflexos envolvendo o sistema nervoso
central.
Na altura do corpo do estômago localiza-se o marca-passo, que gera as ondas lentas, ou ritmo
elétrico basal, a uma freqüência de 3/min. A velocidade de propagação da onda aumenta na
direção da junção gastroduodenal.
3- Relaxamento gástrico receptivo.
À onda peristáltica que percorre o esôfago na deglutição segue-se o relaxamento das camadas
musculares do fundo e do corpo do estômago. Receptores de estiramento produzem as
informações aferentes. Fibras parassimpáticas, com o VIP como mediador, inibem a contração.
Com o relaxamento o estômago acomoda o bolo alimentar sem variações significativas da
pressão.
4- Motilidade gástrica na fase digestiva.
As regiões do fundo e do corpo têm atividade contrátil apenas suficiente para o ajuste do
volume do estômago ao volume variável do bolo alimentar. Com a onda lenta de despolarização,
iniciada na região do marca-passo, há uma onda de contração, que se propaga em direção à
junção gastroduodenal, com velocidade e amplitude crescentes. Com o aumento da velocidade de
propagação a onda atinge o esfíncter pilórico com o antro em plena contração. Dependendo da
constrição pilórica, um pouco de quimo pode ser injetado no duodeno, antes do completo
fechamento do esfíncter. A contração do antro, com o piloro fechado, provoca retropropulsão
do quimo. O padrão de contração, que se denomina sístole do antro, fragmenta as partículas de
alimento e mistura o bolo alimentar com as secreções gástricas.
A transferência de quimo para o duodeno é ajustada para permitir o processamento
digestivo no intestino delgado. O controle do esvaziamento gástrico é duplo, neural e hormonal,
e se dá pela regulação da motilidade gástrica e da constrição do esfíncter pilórico. Dois
hormônio das mesma família, a
colecistocinina (CCK) e a gastrina aumentam a motilidade
gástrica, mas inibem o esvaziamento, por ação constritora sobre o esfíncter pilórico. A gastrina,
em humanos, é produzida pelo antro gástrico e pela porção proximal do duodeno. A
colecistocinina é produzida pelo duodeno. A secretina e o GIP (peptídio inibitório gástrico),
hormônios de uma mesma família de peptídios, inibem a motilidade e aumetam o tônus do piloro.
Portanto, inibem o esvaziamento gástrico. O principal estímulo para a liberação destes
hormônios é o pH do quimo em contato com a mucosa duodenal. Depreende-se, das
considerações acima, que a velocidade de esvaziamento gástrico dependerá da natureza do
material ingerido. Gorduras, por exemplo, estendem o período de digestão.
5- Motilidade gástrica na fase interprandial.
Ao cabo do processo digestivo, a cada 90 minutos, mais ou menos, uma onda peristáltica
poderosa varre o estômago. São os complexo mioelétricos migratórios que varrem para o
intestino restos de alimento. Os surtos de atividade correspondem a níveis plasmáticos elevados
da motilina, o que suporta a hipótese de ser este hormônio o determinante da atividade motora.
6. Fisiopatologia
6.1- Refluxo: úlceração da mucosa gástrica por sais biliares. Esvaziamento rápido: úlcera duodenal
provocada pelo pH baixo do quimo.
6.2- Retardo no esvaziamento gástrico: tumores pilóricos ou cicatrizes duodenais. O esvaziamento
gástrico é ainda retardado nas atonias provocadas por vagotomia.
6.3- Esvaziamento gástrico acelerado: Cirurgias para úlcera pépticas. Os casos piores são os de
gastrectomia, com anastomose gastro-jejunal. "Dumping inicial": vasodilatação, talvez por bradicina,
liberada pela distensão rápida do intestino delgado. "Dumping" tardio por hipoglicemia, decorrente da
incapacidade hepática de restabelecer os níveis convenientes de glicogenólise e gliconeogênese.
6.4- Vômito. Área na medula oblonga. Estímulos: distensão do estômago e do duodeno, estimulação
mecânica da garganta, dor, etc. Eméticos: estimulam receptores no duodeno ou no SNC. A seqüência de
eventos é a seguinte: peristalse reversa iniciando-se mais ou menos no meio do intestino delgado,
relaxamento do esfíncter pilórico e do estômago (reflexos inibitórios vagais), inspiração forçada contra
a glote cerrada (aumento da pressão abdominal e redução da toráxica), contração da musculatura
abdominal, forçando o conteúdo gástrico para o esôfago, relaxamento do esfíncter esofágio inferior e
contração pilórica. Na ânsia o esfíncter esofágico superior permanece fechado. Se o vômito não ocorre,
a peristalse esofágica, com o relaxamento da musculatura respiratória, esvazia o conteúdo no estômago.
No vômito há relaxamento do esfíncter esofágico superior, com expulsão do conteúdo. Aproximação das
cordas vocais e fechamento da glote previnem e entrada de vômito da traquéia.
7. Questões orientadores do estudo.
7.1- Discuta as funções do estômago. Preveja as dificuldades digestivas nas pessoas que
passaram por gastrectomias.
7.2- Discuta o relaxamento receptivo e a sístole do antro (padrão de motilidade, organização do
movimento e modulação). Que conseqüências têm para a digestão?
7.3- Discuta o processo de esvaziamento gástrico e o controle hormonal e humoral do processo.
Que conseqüências seriam previsíveis em casos de esvaziamento gástrico acelerado.
7.4- Discuta a atividade motora do estômago nos períodos inter-prandiais.
D. Motilidade do Intestino Delgado
1. Introdução
Nos mamíferos o intestino delgado é o sítio da digestão, designação genérica para a transformação
enzimática de algumas das substância ingeridas, e da absorção não só dos produtos da digestão, mas
também de elétrolitos e solutos orgânicos que, como as vitaminas, são absorvidos sem transformação.
As enzimas luminais provêm do pâncreas exócrino. O intestino delgado secreta apenas uma enzima,
uma endopeptidase, que cliva o tripsinogênio, liberando o tripsina ativa. A digestão de carboidratos, que
começa pela alfa-amilase pancreática se completa por enzimas presas à membrana apical ("bordo em
escova") das células epiteliais. Quanto a proteínas, ocorre também digestao intracelular de pequenos
peptídios, com a até quatro aminoácidos, por enzimas intracelulares, depois da digestão luminal pelas
proteases pancreáticas.
Os 5 m de extensão do intestino delgado não são homogêneos quanto à morfologia. O segmento inicial
de 25 cm, mais ou menos, é o duodeno. Segue-se o jejuno, com 40% do comprimento total. O íleo é o
segmento final, com 60% do comprimento. A válvula íleo-cecal separa o intestino delgado do grosso.
O tempo completo do processamento, com absorção e transferência dos resíduos para o intestino
grosso, dura de 2 a 4 horas, conforme a quantidade e a natureza dos alimentos.
2. Motilidade
Movimento segmental, ou de segmentação rítmica, e peristalse por curtos segmentos são os
movimentos do intestino delgado no período digestivo. Os movimentos segmentais misturam o quimo
com as secreções pancreáticas, biliares e intestinais. Não são primariamente propulsivos. Os de
peristalse começam em regiões diversas, estimuladas pela presença do quimo, e estendem-se por
algumas dezenas de cm, antes da extinsão. São movimentos que arrastam o quimo em direção ao
intestino grosso.
Ambos os tipos de movimento dependem da atividade dos marca-passos, que são células de tipo
miofibroblastos nas camadas musculares, e cuja atividade elétrica espontânea se espalha pelas células
musculares, acopladas por "gap junctions", e pode ser registrada como ondas lentas, também
denominadas ritmo elétrico basal. O padrão complexo dos movimentos é organizado pelo sistema
nervoso entérico e a atividade deste está modulada pelo sistema nervoso neurovegetativo, simpático e
parassimpático. O parassimpático colinérgio aumenta a motilidade e o simpático a inibe. Hormônios
produzidos por células diferenciadas na mucosa, como a secretina, a colecistocinina e outros, modificam
a motilidade. O estímulo para os movimentos é a presença do alimento que é detectada pelos receptores
de estiramento da parede e pelos quimioreceptores que analisam a composição química do quimo.
A freqüência das ondas lentas decresce ao longo do intestino, de 12/min no duodeno para 8/min no
íleo terminal. A diferença de freqüência nos movimentos segmentais promove alguma propulsão do
alimento. A ampola duodenal se contrai com a mesma freqüência do antro gástrico, o que impede o
refluxo de quimo duodenal para o estômago. A peristalse no íleo terminal abre o esfíncter íleo-cecal,
normalmente cerrado.
Nos períodos interdigestivos, a intervalos de 60 a 90 minutos, ondas peristálticas percorrem,
nascendo no estômago, o intestino delgado. São os complexos mioelétricos migratórios que arrastam
restos não digeridos para o intestino grosso.
2.Questões orientadoras do estudo
2.1. Discuta os movimentos do intestino delgado, dos esfíncteres e o controle deles pelo plexo
mioentérico, pelo sistema nervoso neurovegetativo e por hormônios.
E. Motilidade do Intestino Grosso
1. Estrutura
O esfíncter ileocecal separa o íleo do ceco. Depois do ceco, os vários segmentos são o cólon
ascendente, o transverso, o descendente e o sigmoide, o reto e o canal anal, com os esfíncteres interno
e externo. Por todo o cólon a camada de músculos circular é bem desenvolvida. As fibras da camada
longitudinal reunem-se em feixes chamados de taenia coli. Fibras pré-ganglionares parassimpáticas para
o cólon ascendente e transverso vêm pelo vago. Para o cólon descendente, sigmoide, reto e canal anal a
inervação parassimpática vem pelos nervos pélvicos, que emergem da medula sacral. A inervação
simpática vem pelos plexos mesentérico superior, inferior e hipogástrico. O esfíncter anal interno é
formado por músculo liso, de tônus controlado pelo sistema nervoso neurovegetativo. O esfínter anal
externo, de músculo estriado, invervado por neurônios somáticos do nervo pudendo, é de controle
voluntário.
2. Movimentos
O esfíncter ileocecal se abre quando uma onda peristáltica percorre o íleo terminal e restos do
quimo são transferidos para o ceco. O esfíncter se fecha, então, impossibilitando refluxos. Os
movimentos do cólon, distendido pela massa fecal, são os de segmentação, acentuados a ponto de formar
constricções ou "haustras". Estes movimentos não são propulsivos. Com uma freqüência de 1 a 3 por dia,
movimentos de massa, que são ondas peristálticas vigorosas, empurram a massa fecal em direção ao
reto. Como em outros segmentos, aqui no intestino grosso o parassimpático aumenta a freqüência e
amplitude dos movimentos. O simpático os inibe. O plexo nervoso entérico organiza os movimentos. Um
dos reflexos bem definidos é o gastrocólico em que, por meio do sistema nervoso e de hormônios, a
presença de alimento no estômago aumenta a motilidade no intestino grosso.
3. Defecação
Na maior parte do tempo o reto está vazio. Um esfíncter anatômico, na transição sigmóide-reto e
acentuada curvatura desta região previnem a entrada eventual de fezes no reto. Contudo, o movimento
de massa de regiões mais proximais empurra a massa fecal para o reto. A distensão deste é o estímulo
que, por reflexo envolvendo o plexo entérico, determina o relaxamento do esfíncter anal interno e a
sensação da necessidade de defecar. A contração voluntária do esfíncter anal externo impede a
defecação. Persistindo a retenção das fezes no reto o esfíncter anal interno recobra o tônus a urgência
do ato desaparece. Os movimentos de segmentação do reto tendem a empurrar as fezes de volta ao
cólon sigmoide. Se houver relaxamento voluntário do esfíncter externo iniciar-se-á o ato de defecação.
A contração em massa do reto, estimulada pelo parassimpático, tende a expulsar as fezes. A contração
da musculatura longitudinal encurta o reto e o relaxamento da musculatura puboretal alinha o reto e o
canal retal. O aumento da pressão intrabdominal contribui para a expulsão das fezes. Este se dá pela
contração da musculatura da parede anterior do abdómen e pelo abaixamento do diafragma e parada em
inspiração com a glote cerrada.
4. Questões orientadoras do estudo
1. Discuta os principais movimentos do intestino grosso: organização do movimento, controle, e
importância fisiológica.
3. Discuta o reflexo de defecação.