Anatomia Patológica II
Prof. Ms Rafael Machado
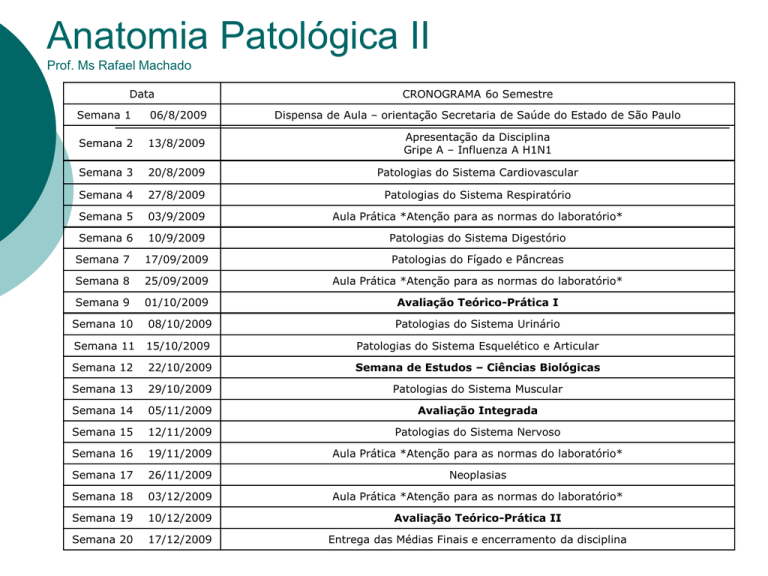
Data
CRONOGRAMA 6o Semestre
Semana 1
06/8/2009
Dispensa de Aula – orientação Secretaria de Saúde do Estado de São Paulo
Semana 2
13/8/2009
Apresentação da Disciplina
Gripe A – Influenza A H1N1
Semana 3
20/8/2009
Patologias do Sistema Cardiovascular
Semana 4
27/8/2009
Patologias do Sistema Respiratório
Semana 5
03/9/2009
Aula Prática *Atenção para as normas do laboratório*
Semana 6
10/9/2009
Patologias do Sistema Digestório
Semana 7
17/09/2009
Patologias do Fígado e Pâncreas
Semana 8
25/09/2009
Aula Prática *Atenção para as normas do laboratório*
Semana 9
01/10/2009
Avaliação Teórico-Prática I
Semana 10
08/10/2009
Patologias do Sistema Urinário
Semana 11
15/10/2009
Patologias do Sistema Esquelético e Articular
Semana 12
22/10/2009
Semana de Estudos – Ciências Biológicas
Semana 13
29/10/2009
Patologias do Sistema Muscular
Semana 14
05/11/2009
Avaliação Integrada
Semana 15
12/11/2009
Patologias do Sistema Nervoso
Semana 16
19/11/2009
Aula Prática *Atenção para as normas do laboratório*
Semana 17
26/11/2009
Neoplasias
Semana 18
03/12/2009
Aula Prática *Atenção para as normas do laboratório*
Semana 19
10/12/2009
Avaliação Teórico-Prática II
Semana 20
17/12/2009
Entrega das Médias Finais e encerramento da disciplina
Anatomia Patológica II
Doenças dos diversos sistemas orgânicos
Definição
Etiologia (Causa)
Patogênese (Mecanismos)
Anatomia Patológica (Lesões)
Fisiopatologia (Alterações fisiológicas)
Gripe “Suína” – Gripe A
Vírus Influenza A (H1N1)
Vírus é uma partícula protéica que carregam uma pequena quantidade de ácido
nucléico cercada por uma estrutura protéica e lipídica protetora conhecida como
envólucro. São parasitas intracelulares obrigatórios, ou seja, somente se
reproduzem pela invasão e utilização da maquinaria de auto-reprodução celular.
Influenza A H1N1
Gripe suína: nome dado a uma doença causada pelo vírus
influenza A H1N1, uma combinação de vírus suíno, aviário e
humano que atinge o sistema respiratório.
Origem: primeiros casos ocorreram no México em meados do
mês de março de 2009 em La Gloria, distrito de Perote, a
10 km da criação de porcos das granjas Carroll, subsidiária da
Smithfield Foods.
O paciente zero foi Edgar Hernandez de 4 anos. Provavelmente
seu organismo foi plataforma para a mutação do vírus.
Em dezembro do ano passado já havia sido constatada uma
gripe desconhecida que se espalhava rapidamente.
O vírus veio a espalhar-se pelo mundo, tendo começado pela
América do Norte, atingindo pouco tempo depois a Europa e a
Oceania e América do Sul.
Influenza A H1N1
Vírus influenza → três tipos: A (início do
inverno e da primavera), B (qualquer época do
ano) e C
Influenza A → classificados de acordo com os
tipos de proteína de sua superfície →
hemaglutinina (H) e neuraminidase (N)
Hemaglutinina (H1-H16)→ facilita a entrada do
material genético do vírus na célula
Neuraminidase (N1-N9)→ facilita a saída das
partículas virais do interior das células
infectadas; estimula a secreção das citocinas
pró-inflamatórias
Influenza A H1N1
Contem
material
genético do
vírus de porcos,
aves e humano
Evolução da Influenza A
Ano
Subtipo
Evento
1874
(H3N8)
1890
(H2N2)
1902
(H3N2)
1918
(H1N1)
Pandemia (Gripe
Espanhola)
1933
(H1N1)
Primeira cepa isolada
1947
(H1N1)
Detectadas variações
1957
(H2N2)
Gripe Asiática
1-2 milhões de
óbitos
1968
(H3N2)
Gripe de Hong Kong
1-3 milhões de
óbitos
1976
(H1N1)
Gripe Suína não epidêmica
1977
(H1N1) +
(H3N2)
Epidemia de gripe na
Rússia
Pandemia
20-40% população
mundial / 50
milhões de óbitos
Fases da pandemia de influenza
Fase 1: vírus circula em animais sem relato de casos humanos
Fase 2: vírus circulando em animais apresenta risco elevado de infectar humanos
Fase 3: casos humanos sem transmissão pessoa a pessoa
Fase 4: transmissão pessoa a pessoa em nível local
Fase 5: transmissão pessoa a pessoa em pelo menos dois países de região da OMS
Fase 6: pandemia
Sinais e sintomas
Febre > 38º C
Tosse
Dor de garganta
Coriza ou congestão nasal
Mialgia
Cefaléia
Calafrios
Fadiga
Vômitos (25%) e diarréia (25%) foram
relatados (mais que na influenza sazonal)
Lung. Influenza virus proliferating on the
basal membrane of bronchial epithelial
cell
Pulmão - Necropsia
Pneumonia Viral
Doenças do Sistema Circulatório
Aterosclerose
Definição: Espessamento e acúmulo de lipídio (ateroma ou
placa fibrogordurosa – colesterol) na camada íntima das artérias,
principalmente as elásticas (grande calibre) e musculares (médio
calibre).
Aorta: aneurisma de aorta abdominal (enfraquecimento da
parede arterial/ liberação de ateroêmbolos ->Rins
Coronárias: infarto do miocárdio (oclusão-> lesão isquêmica)
Vasos Cerebrais: Polígono de Willis.
Fatores de Risco: Dieta e hiperlipidemia, hipertensão,
tabagismo, diabetes, estresse, sedentarismo, anticoncepcionais orais, dentre outros.
ATEROSCLEROSE
Patogênese: resposta
a algum tipo de lesão
do endotélio arterial
torna o vaso
permeável aos
lipídeos, permitindo a
aderência de
monócitos (macrófagos
– cels. espumosas) e
plaquetas.
Cronicamente, ocorre a
formação da placa
ateromatosa. Quase
sempre ocorre
calcificação da placa.
Causas da Ativação
Endotelial:
citocinas
produtos bacterianos
forças hemodinâmicas
produtos lipídicos
vírus
hipóxia
ATEROSCLEROSE
Ruptura ou ulceração da
placa pode expor o vaso e
levar a formação de
trombo (trombose
oclusiva), ateroêmbolo,
bem como a fragilidade da
parece vascular com
formação de dilatação
(aneurisma).
ATEROSCLEROSE
http://www.thecardiologist.co.uk/artery.htm
ATEROSCLEROSE
Anatomia Patológica:
placa ateromatosa -> coloração branca e brancoamarelada que se projeta na luz arterial; Placa formada
por células (m. liso), macrófagos e leucócitos, matriz
extracelular; depósito de lipídeos intra e extracelulares.
ATEROSCLEROSE
Fonte: http://path.upmc.edu/cases/case158/micro.html
ATEROSCLEROSE
Fisiopatologia: depende da
artéria e extensão ateromatosa.
Estreitamento lento da luz
do vaso, que resulta na
isquemia dos tecidos
perfundidos pelos vasos
comprometidos;
Oclusão súbita da luz pela
trombose ou hemorragia
superposta a um ateroma,
com isquemia e infarto
(tempo prolongado –
necrose tecidual) na zona
perfundida;
Enfraquecimento da parede
do vaso causando
aneurisma ou ruptura.
Conseqüências da
redução aguda ou crônica
da perfusão arterial:
gangrena das pernas
oclusão mesentérica
morte cardíaca súbita
cardiopatia isquêmica
crônica
encefalopatia isquêmica
ARTERIOSCLEROSE
Definição
Endurecimento das artérias (Cotran, 1994). Referese a um grupo de distúrbios que têm em comum o
espessamento e perda da elasticidade das paredes
arteriais, principalmente dos vasos pequenos
(ramos musculares e arteríolas).
Arteriosclerose Hialina
Arteriosclerose Hiperplásica
ARTERIOSCLEROSE HIALINA
Arteriosclerose Hialina
Caracterizada pelo espessamento hialino, róseo e
homogêneo das paredes da arteríolas com
estreitamento da luz.
Decorrente de lesões que permitem o
extravasamento de componentes plasmáticos do
endotélio vascular e maior produção de matriz
extracelular pelas células do músculo liso.
Fatores que colaboram: Estresse hemodinâmico
crônico da hipertensão ou estresse metabólico do
diabetes acentuam a lesão endotelial e favorecem o
evento.
ARTERIOSCLEROSE HIALINA
Arteriosclerose Hialina
Fisiopatologia:
nefrosclerose benigna-> estenose arteriolar
determina isquemia difusa e contração simétrica dos
rins.
Aumento da PA
ARTERIOSCLEROSE HIALINA
Tomografia
abdominal
ARTERIOSCLEROSE HIPERPLÁSICA
Arteriosclerose Hiperplásica
Caracterizada pelo espessamento laminado,
concêntrico, semelhante a casca de cebola na parede
da arteríola e com estenose progressivo da luz.
Decorrente de lesões que permitem o
extravasamento de componentes plasmáticos do
endotélio vascular e maior produção de matriz
extracelular pelas células do músculo liso.
Fatores que colaboram: elevação aguda ou grave da
pressão arterial (PA diastólica > 110 mmHg).
ARTERIOSCLEROSE HIPERPLÁSICA
Arteriosclerose Hiperplásica
Fisiopatologia:
arteríolas dos rins, vesícula biliar e
peripancreáticas e intestinais.
Aumento da PA
ARTERIOSCLEROSE HIPERPLÁSICA
ANEURISMA
Aneurisma da Aorta Abdominal
Definição:
Etiologia:
dilatação anormal localizada de qualquer vaso. Podem
surgir em qualquer artéria ou veia, porém é mais comum
na aorta.
Aterosclerose -> mais frequente/ aorta abdominal entre aa
renais e bifurcação ilíaca e a ilíaca.
Anatomia Patológica:
Geralmente contém úlceras ateromatosas cobertas por
trombos murais, com destruição da média vascular, dando
origem a ateroêmbolos que se alojam nos vasos dos rins
ou membros inferiores
ANEURISMA
Aneurisma da Aorta Abdominal
Fisiopatologia:
Ruptura para cavidade peritoneal ou para tecidos
retroperitoneais, com hemorragia volumosa ou fatal;
Compressão de estruturas adjacentes como ureter e
outros vasos;
Embolia a partir do ateroma ou do trombo mural;
Formação de massa abdominal que simula um tumor;
ANEURISMA
VEIAS VARICOSAS
Veias Varicosas
Definição
Etiologia
Vasos tortuosos anormalmente dilatados ou estreitados, com
incompetência das válvulas causando estase venosa.
Aumento prolongado da pressão intraluminal
Veias dilatadas, tortuosas, alongadas e fibrosadas.
Variação da espessura da parede do vaso, com adelgaçamento nos
pontos de dilatação máxima;
Deformidades valvulares;
Patogênese:
Veias superficiais das pernas são as mais acometidas (postura ereta
ou sentada por tempo prolongado acentua a estase venosa e edema
dos pés);
Veias do esôfago e hemorróidas -> hipertensão da veia porta
(patologias do fígado como a cirrose).
VEIAS VARICOSAS
Veias Varicosas
Anatomia Patológica
Variações da espessura da parede da veias causadas pela
dilatação;
Hipertrofia compensatória do músculo liso e fibrose da
subíntima;
Degeneração do tecido elástico e calcificações esparsas
(flebosclerose).
Fisiopatologia
Estase venosa, congestão, edema e trombose;
Dor, dermatite (alterações tróficas na pele) e úlcera de
estase;
VEIAS VARICOSAS
VEIAS VARICOSAS
Hemorróida
VEIAS VARICOSAS
Hemorróida
HIPERTENSÃO ARTERIAL
Definição
elevação dos níveis de pressão sanguínea. Quase sempre
assintomático até a fase tardia da sua evolução.
fator de risco para doença coronária e acidente vascular encefálico (AVE);
Considera-se hipertenso: PA sist. >140mmHg e PA diast. > 90mmHg
Classificação
Hipertensão primária ou essencial
Etiopatogênese
Fatores genéticos
Fatores ambientais: estresse, sedentarismo, alimentação, obesidade e tabagismo
Hipertensão secundária
Etiopatogênese
Hipertensão renal /Estenose artéria renal ( fluxo sanguíneo = volume )=>
retenção de sódio e água = volemia
Hipertensão endócrina => aumento de catecolaminas pela medula da
supra-renal / aumento de mineralocorticóides e glicocorticóides retém
água, sódio e elimina potássio
Hipertensão por doença cardiovascular=> aterosclerose aorta =
elasticidade e hipertensão sistólica
Hipertensão neurogênica=> alteração nos baroceptores / hipertensão
intracraniana = perfusão sanguínea -> hipóxia cerebral-> HÁ ->
perfusão cerebral
HIPERTENSÃO ARTERIAL SISTÊMICA
Fisiopatologia
Metabolismo do cálcio=>
eliminação pela urina e atrofia
do tecido ósseo (diminuição da
densidade óssea)
Dissecção da aorta
Insuficiência renal crônica=>
alteração microvascular
Cardiopatia hipertensiva=>
hipertrofia concêntrica do VE
(reação para vencer a pressão
sistêmica aumentada e manter
o débito cardíaco)
INFARTO AGUDO DO MIOCÁRDIO
Definição
é necrose da célula miocárdica resultante da
oferta inadequada de oxigênio ao músculo
cardíaco.
Etiologia
Secundário a aterosclerose (trombo oclusivo) ou
vasoespasmo coronariano.
Transmurais (trombo oclusivo)
Subendocárdicos (baixo débito cardíaco com
aumento da atividade contráctil -> múltiplas
obstrução por aterosclerose coronariana difusa)
INFARTO AGUDO DO MIOCÁRDIO
INFARTO AGUDO DO MIOCÁRDIO
Anatomia Patológica
ao microscópio de luz é reconhecido após 3 a 8
horas de sua instaçação;
Necrose de coagulação-> fibras cardíacas ficam
mais finas e eosinofílicas, perdendo as estriações.
Necrose em banda de contração-> cels contendo
banda de miofilamentos aglomerados,
hipereosinofílicas, com aspecto grumoso, ao lado
de bandas claras, sem miofilamentos
INFARTO AGUDO DO MIOCÁRDIO
Fisiopatologia
Insuficiência cardíaca
Arritmias
Choque cardiogênico
Ruptura da parede do coração
Tromboembolia pulmonar ou
sistêmica












