Sistema endócrino
Prof. Oscar Kenji Nihei
Disciplina de Fisiologia Humana e Biofísica
Curso de Enfermagem – CEL - UNIOESTE
Sistema endócrino
Sistema de regulação e coordenação das
atividades de diferentes células, tecidos e
órgãos.
Esta regulação e coordenação é mediada por
mensageiros químicos extracelulares:
1) Hormônios endócrinos
2) Hormônios neuroendócrinos
Citocinas liberadas pelo sistema imune podem atuar
como hormônios endócrinos.
Principais glândulas
endócrinas e tecidos
endócrinos do
organismo
Principais classes de hormônios
Derivados do aminoácido tirosina
- Tiroxina (T4) e triiodotironina (T3)
- Epinefrina e norepinefrina
Proteínas e polipeptídeos
- Hormônios da hipófise
- Insulina e Glucagon
- Paratormônio e outros
Esteróides
- Hormônios do córtex adrenal
- Progesterona, estrógeno e testosterona
Características da ação hormonal
O efeito da secreção hormonal pode ser
imediato ou pode exigir meses para ser
perceptível
A concentração plasmática dos hormônios
é baixa (picograma a micrograma por
mililitro)
A secreção e concentração da maioria dos
hormônios é controlada por feedback
negativo, dependente da atividade do tecidoalvo
Mecanismos de ação dos hormônios
Se ligam a receptores específicos, que
podem estar localizados na membrana, no
citoplasma ou no núcleo celular
Sistema de segundo
mensageiro adenilil
ciclase e cAMP
Sistema de
segundo
mensageiro dos
fosfolipídios
da membrana
celular
Receptores hormonais intracelulares
Hormônios hipofisários
Hipófise ou pituitária
1 cm de diâmetro
0,5 a 1 grama
Situada na base do
cérebro, na sela
túrcica
Ligada ao hipotálamo
pelo pedúnculo
hipofisário
Hormônios da adenohipófise
Hormônio do crescimento (GH)
- Estimula o crescimento do corpo e a secreção
de IGF-1
Hormônio adrenocorticotrópico (ACTH)
- Estimula a produção de glicocorticóides e de
andrógenos pelo córtex adrenal
Hormônio estimulante da tireóide (TSH)
- Estimula a produção dos hormônios
tireoidianos pelas células foliculares da
tireóide
Hormônios da adenohipófise
Hormônio folículo estimulante (FSH)
- Estimula o desenvolvimento dos folículos
ovarianos; regula a espermatogênese nos
testículos
Hormônio luteinizante (LH)
- Estimula a ovulação, a formação do corpo lúteo
e estimula a produção de estrógeno e
progesterona pelos ovários, e a produção de
testosterona pelos testículos
Prolactina
- Estimula a produção e secreção de leite
Hormônios da neurohipófise
-
Hormônio anti-diurético ou
vasopressina
Controla a taxa de excreção de água
pelos rins, concentrando a urina
Ocitocina
- Auxilia na ejeção do leite das glândulas
mamárias e possivelmente auxilia durante
o parto.
Controle da secreção da
adenohipófise pelo hipotálamo
Hipotálamo
Hormônio
liberador de
tireotropina
(TRH)
Hormônio
liberador de
gonadotropina
(GnRH)
Hormônio
liberador de
corticotropina
(CRH)
Hormônio
liberador
do GH
(GHRH)
Hormônio
inibidor
do GH
Hormônio
Inibidor da
Prolactina
(PIH)
Adenohipófise ou pituitária
TSH
Tireóide
FSH
LH
Ovários
Testículos
-
-
+
ACTH
GH
PRL
Córtex
adrenal
Todo o
corpo
Glândulas
mamárias
Hormônio do crescimento
Proteína de 191 aminoácidos
Promove o crescimentos dos tecidos do corpo
(aumento do tamanho das células e mitose)
Aumenta a taxa de síntese de proteínas
Aumenta a mobilização dos ácidos graxos do tecido
adiposo
Reduz a taxa de utilização de glicose pelo organismo
Estimula a crescimento da cartilagem epifisária e de
sua substituição por tecido ósseo
Estimulam a atividade dos osteoblastos
Hormônio do crescimento
Estimulam o fígado e outros tecidos a
secretarem somatomedinas, principalmente a
somatomedina C (IGF-1)
Muitos dos efeitos do GH seriam decorrentes
do efeitos do IGF-1 liberado
Nos idosos, a concentração de GH plasmática
atinge cerca de 25% do nível encontrado na
adolescência
Variação dos níveis plasmáticos de
GH ao longo do dia
Anormalidades da secreção de GH
Pan-hipopituitarismo congênito
Nanismo (taxa reduzida de secreção de GH ou
de IGF-1)
Gigantismo (Consequência da produção
excessiva de GH antes da adolescência)
Acromegalia (Consequência da produção
excessiva de GH após a adolescência)
Acromegalia
Aumento dos
ossos das
mãos, pés,
crânio, nariz,
testa, da
maxila
inferior e
vértebras.
Secreção da neurohipófise
Ocitocina
ADH
ADH ou vasopressina
Peptídeo que contém 9 aminoácidos
A secreção do ADH é estimulada por
osmorreceptores hipotalâmicos quando o líquido
extracelular se torna muito concentrado.
O ADH torna os túbulos contorcidos distais e os
túbulos coletores renais permeáveis à água,
aumentado a absorção de água, diminuindo a
excreção de água, e concentrando a urina.
A queda do volume sanguíneo também estimula a
liberação de ADH, que causa vasoconstrição das
arteríolas
Ocitocina
Estimula a contração do útero gravídico
no final da gestação
Estimula a contração das células
mioepiteliais ao redor dos alvéolos das
glândulas mamárias, estimulando a ejeção
do leite ou descida do leite.
Sistema endócrino:
Hormônios tireoidianos
Prof. Oscar Kenji Nihei
Disciplina de Fisiologia Humana e Biofísica
Curso de Enfermagem – CEL - UNIOESTE
Sistema endócrino
Sistema de regulação e coordenação das
atividades de diferentes células, tecidos e
órgãos.
Esta regulação e coordenação é mediada por
mensageiros químicos extracelulares:
1) Hormônios endócrinos
2) Hormônios neuroendócrinos
Citocinas liberadas pelo sistema imune podem atuar
como hormônios endócrinos.
Principais glândulas
endócrinas e tecidos
endócrinos do
organismo
Tireóide
Localizado abaixo da laringe, lateral e
anteriormente à traquéia
Pesa de 15 a 20 g (adultos)
Secreta triiodotironina (T3; 7%) e tiroxina
(T4; 93%), que aumentam a taxa
metabólica do organismo
A secreção desses hormônios é regulada
pelo hormônio estimulante da tireóide
(TSH) da adenohipófise
Também secreta calcitonina (célula C)
Regulação da secreção de T3 e T4
Folículos tireoidianos
Folículos fechados, que contém no seu
interior moléculas de tireoglobulina.
Formação dos hormônios tireoideanos
TSH
Oxidação
do iodeto
formando iodo
Captação
de iodeto
(7%)
(93%)
(lisossomos)
Cada molécula de tireoglobulina apresenta ~70 tirosinas
Organificação
(iodização)
da
tireoglobulina
Mecanismo
de ação dos
hormônios
tireoideanos
Funções dos hormônios T3 e T4
Aumentam a atividade metabólica de quase todos
os tecidos do organismo
Aumento da produção de energia (aumento do
tamanho e do número das mitocôndrias); maior
formação de ATP.
Aumentam a atividade da bomba de sódio e
potássio, gerando mais calor.
Estimulam o metabolismo de carboidratos
(glicólise, glicogenólise, e gliconeogênese)
Estimula o crescimento do organismo (criança) e
do cérebro (período fetal e pós-natal)
Funções dos hormônios T3 e T4
Estimulam o metabolismo de lipídios (lipólise e
oxidação de lipídios)
Aumento da síntese e catabolismo de proteínas
Aumentam o apetite
Aumentam o consumo de O2 e formação de
CO2
Aumento do fluxo sanguíneo, do débito
cardíaco e da freqüência cardíaca
Aumento da freqüência e da profundidade da
respiração
Funções dos hormônios T3 e T4
Estimulam as secreções digestivas e a
motilidade do trato gastrointestinal
Estimula o aumento da velocidade do
pensamento (atividade cerebral)
Secundariamente, estimula a secreção de
insulina (devido ao aumento da glicemia), de
glicocorticóides (por feedback negativo devido
ao seu metabolismo aumentado no fígado)
Hipertireoidismo
Causas: 1) autoimunidade (Doença de Graves –
anticorpos anti-receptores de TSH); 2) adenoma
tireoidiano (tumor); 3)Adenoma de tireotrofos
pituitários: elevado nível de TSH
Diagnóstico: T3 e T4 (livres e totais) séricos elevados
(Tireotoxicose), bócio e exoftalmia.
Sinais e Sintomas:
1) Grau variado de exoftalmia (proptose);
2) Bócio
3) Alta excitabilidade e agitação; Tremor nas mãos;
4) Produção excessiva de calor causa sudorese,
aumento da ingestão de água, e desconforto em
ambientes quentes;
5) Perda de peso apesar do aumento do consumo
de alimento;
6) Perda de massa muscular e fraqueza muscular;
7) Grau variado de diarréia;
8) Fadiga;
9) Insônia; nervosismo;
Dificuldade de deglutição e de respiração
(devido ao bócio);
11) Taquicardia sinusal
12) Aumento do débito cardíaco
10)
Hipotireoidismo
Causas: 1) Disgenesia da glândula tireóide; 2)
Deficiência de iodeto na alimentação (principal
causa de hipotireoidismo em crianças); 3)
autoimunidade (Doenças de Hashimoto;
anticorpos bloqueadores de TSHR ou
citotóxicos).
Cretinismo: Se o tratamento não ocorrer 2 a 4
semanas após o nascimento, o SNC não
amadurecerá (atraso no sentar, ficar de pé e
andar), resultando em retardo mental grave
irreversível.
Sinais e Sintomas: 1) Fadiga; 2) sonolência; 3)
lentidão muscular; 4) aumento de peso corporal;
5) constipação; 6) lentidão mental; 7) Redução da
freqüência cardíaca e do débito cardíaco; 8)
aterosclerose; 9) cretinismo (em bebês ou
crianças; pode ser prevenido pelo teste do
pezinho); 10) Acúmulo de mucopolissacarídeos
nos tecidos, causando mixedema; 11) intolerância
ao frio (baixa sudorese e pele seca); 12) Ptose.
Tratamento: terapia de reposição de T4
Hormônios adrenocorticais
Glândulas adrenais
Possuímos duas glândulas adrenais, cada uma
localizada sobre os rins, e pesando ~4 g cada.
Possui duas regiões:
1) Córtex (secreta corticosteróides)
2) Medula (secreta epinefrina e norepinefrina)
Glândulas adrenais
1) Mineralocorticóide
2) Glicocorticóide
3) Androgênios
Principais hormônios adrenocorticais
Mineralocorticóides
- Aldosterona (90% do total da atividade)
Glicocorticóides
- Cortisol (95% do total da atividade)
- Corticosterona (4% do total da atividade)
Androgênios
- Desidroepiandrosterona (DHEA)
- Androstenediona
Os hormônios
adrenocorticais
são esteróides
derivados do
colesterol
Atividade glicocorticóide e
mineralocorticóide
Receptores hormonais intracelulares
Aldosterona
Principal mineralocorticóide adrenal
Funções:
1) Aumenta a absorção de sódio e
secreção de potássio pelos túbulos
renais
2) Secundariamente, aumenta a absorção
de água e cloreto pelos rins
3) Causa secreção de hidrogênio pelos rins
Aldosterona
Demais funções:
1) Aumenta a absorção de sódio e secreção de
potássio pelo epitélio tubular das glândulas
salivares e glândulas sudoríparas
2) Aumenta a absorção de sódio pelo epitélio do
intestino, principalmente do cólon.
Mecanismo de ação:
1) Altera a expressão gênica, estimulando
principalmente a síntese de bombas de
sódio/potássio
Aldosterona
Regulam a secreção de aldosterona:
1) Secreção estimulada pelo aumento da
concentração plasmática de potássio
2) Secreção estimulada pelo aumento dos níveis
plasmáticos de angiotensina II
3) Secreção estimulada pela diminuição da
concentração plasmática de sódio
4) ACTH, estimula muito pouco, apesar de ser
necessário
5) Secreção levemente inibida pelo aumento da
concentração plasmática de sódio
Glicocorticóides
Principal glicocorticóide: Cortisol
Funções:
1) Estimula a gliconeogênese no fígado,
aumentando a formação de glicose.
2) Reduz moderadamente a utilização celular de
glicose
3) Elevação da glicemia, e estimulação da secreção
de insulina
4) Estimula a lipólise no tecido adiposo, elevando a
concentração plasmática de ácidos graxos livres
(possibilita uma maior conservação de glicose e
glicogênio pelo organismo)
Glicocorticóides
Funções:
Reduz o estoque de proteínas em todas as
células do corpo, excetuando o fígado
(Inibindo a síntese protéica, e estimulando seu
catabolismo)
2) Aumenta a concentração de aminoácidos no
plasma, possibilitando sua utilização pelo
fígado para a gliconeogênese e síntese
proteíca.
3) Aumenta a concentração hepática de
proteínas
1)
Efeitos dos glicocorticóides sobre a
inflamação (sistema imunológico)
Inibem a produção de citocinas próinflamatórias (IL-1, TNF-, IL-12)
Reduz a permeabilidade vascular
Inibem a migração de leucócitos para os
tecidos
Atenua a febre
Inibe a fagocitose
Inibem a proliferação de linfócitos T
Regulação da secreção de
glicocorticoídes
Estimulado por diferentes estímulos
estressores físicos e mentais:
1) Trauma
2) Infecções
3) Calor e frios intensos
4) Cirurgias
5) Doenças debilitantes
6) Outras situações estressantes
(desentendimentos conjugais, avaliações
acadêmicas, acidentes, etc)
Regulação da secreção de
glicocorticoídes
Fator liberador
de corticotropina
hormônio
adrenocorticotrópico
Ritmo circadiano de secreção de
glicocorticóides
Andrógenos adrenais
Principal: Desidroepiandrosterona
Efeito pequeno em seres humanos
Desenvolvimento precoce dos órgãos sexuais
masculinos na infância
Desenvolvimento de pêlos axilares e pubianos
nas mulheres na fase da adolescência
Anormalidades na secreção
adrenocortical
Hipoadrenalismo (Doença de Addison)
- Deficiência de Mineralocorticóides
- Deficiência de Glicocorticóides
-
-
Hiperadrenalismo (Síndrome de Cushing)
Geralmente apresenta altos níveis de ACTH e
cortisol plasmáticos
Ampla redução de proteínas teciduais
Supressão da resposta imune
Aparência edematosa da face
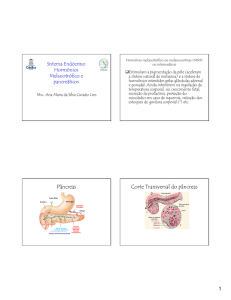
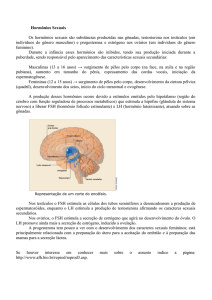
Hormônios pancreáticos
Pâncreas
Possui 1 a 2 milhões de ilhotas de Langerhans
Ilhotas de Langerhans
Células
25% de suas células
- Secreção de glucagon
-
Células
65% de suas células
- Secreção de insulina
-
Células
10% de suas células
- Secreção de somatostatina
-
Insulina
Foi isolada em 1922
Proteína pequena, formada por duas cadeias
polipeptídicas e meia vida na circulação de 6
minutos (degradada pela insulinase)
Liberada quando o organismo tem excesso de
energia, auxiliando no seu armazenamento.
Receptor
da insulina
Mecanismo de secreção de insulina
Concentração de glicose e a liberação de
insulina (mecanismo de feedback)
Glicemia no jejum: 80 a 90 mg/100 mL
Glicemia imediatamente após refeição: 120 a140 mg/100mL
Cinética de liberação de insulina
Efeitos da insulina
Promove captação, armazenamento e utilização
da glicose, principalmente pelo tecido muscular,
tecido adiposo e fígado
Formação de glicogênio muscular e hepático
(ativação da glicogênio sintase)
Estimula a conversão de glicose em ácidos graxos,
e a formação de VLDL, que transporta os
triglicerídeos para o tecido adiposo
Inibe a gliconeogênese
O cérebro é uma exceção, onde a captação e
utilização de glicose independe da insulina
Efeitos da insulina
No tecido adiposo, a glicose captada forma
principalmente glicerol, fundamental para a
formação de triglicerídeos, a partir dos ácidos
graxos advindos da circulação
Estimula a captação de aminoácidos pelas
células e a síntese de proteínas
Inibe o catabolismo protéico
Efeitos da ausência de insulina
Causa a estimulação a lipólise e a liberação de
grandes quantidades de ácidos graxos na
circulação
Causa a estimulação da glicogenólise e a liberação
de glicose na circulação
Síntese de fosfolipídios e colesterol pelo fígado
(em excesso podem causar aterosclerose)
Cetose: produção de corpos cetônicos (ácido
acetoacético, -hidroxibutírico e acetona)
(em excesso podem causar acidose e coma)
Estimula o catabolismo de proteínas e a liberação
de aminoácidos para a circulação
Efeitos plasmáticos da retirada do
pâncreas
O GH e a insulina atuam de forma
sinérgica para promover o crescimento
Insulina: papel de “comutador” do
metabolismo
Utilização de glicose como fonte de energia
(alta concentração de insulina)
X
Utilização de lipídios como fonte de energia
(baixa concentração de insulina)
Glucagon
Liberado pelas células alfa das ilhotas de
Langerhans
Polipeptídeo
Secretado quando a glicemia cai
(“hormônio da fome”)
Causa hiperglicemia
(“hormônio hiperglicêmico”)
Efeitos do Glucagon
Estimula a glicogenólise
Estimula a gliconeogênese hepática
Aumento da glicemia
Secundariamente, a glucagon em
concentrações muito elevadas estimula a
lipólise
Regulação da secreção de glucagon
Somatostatina
Produzido pelas células delta das ilhotas de
Langerhans
Inibem a secreção de insulina e glucagon
Secreção estimulada pelo aumento da glicose,
aminoácidos e lipídios na circulação
Sugere-se que a função da somatostatina é o de
manter os nutrientes alimentares mais
prolongadamente na circulação.
Efeitos da glicose elevada
Aumento da pressão osmótica sanguínea
Eliminação de glicose pela urina,
aumentando a eliminação de água e
eletrólitos (diurese osmótica)
Lesões vasculares (podendo causar
derrames, doenças renais e cegueira)
Diabetes melito
Diabetes tipo I – insulina dependente
(Diabetes juvenil – início ~14 anos)
Diabetes tipo II – insulina independente
(resistência insulínica) – 90% dos casos
Ocorre geralmente após os 30 anos, e
mais freqüentemente entre 50 e 60 anos
Diabetes tipo I
Glicemia aumentada (300 a 1200 mg/mL)
Perda de glicose pela urina
Diurese osmótica (poliúria)
Desidratação intracelular e extracelular
Aumento da sede
Aumento da utilização de lipídios e proteínas
Aumento do colesterol plasmático (pode levar a
aterosclerose)
Acidose metabólica
Lesões teciduais, principalmente vasculares
(retinopatias, cegueira, derrames, isquemias,
doenças renais, hipertensão, ataque cardíaco,
neuropatias periféricas, dentre outros)
Diabetes tipo II
Relacionado a um aumento da resistência dos
tecidos do organismo aos efeitos da insulina
(resistência insulínica)
Há hiperinsulinemia, devido ao aumento da
secreção de insulina pelo pâncreas, em resposta ao
aumento da glicemia
Relacionado ao excesso de peso e à obesidade
Há risco de aterosclerose e doença cardiovascular
Causa hiperglicemia
Pode causar exaurimento das células pancreáticas
Síndrome metabólica
Obesidade, especialmente acúmulo de gordura
abdominal
Resistência insulínica (sugere se que esteja
relacionado com a diminuição de receptores de
insulina nas células ou alteração das vias de
sinalização desses receptores)
Hiperglicemia de jejum
Aumento dos triglicérides sanguíneos e redução
do HDL
Hipertensão
Métodos diagnósticos
Glicose na urina
Glicemia superior a 110 mg/100 mL no jejum
no começa da manhã
Teste de tolerância à glicose
O insulina está muito baixa ou indetectável no
diabetes tipo I e elevada no diabetes tipo II
Hálito cetônico (devido à produção de acetona
a partir do excesso de corpos cetônicos,
principalmente no diabetes tipo I)