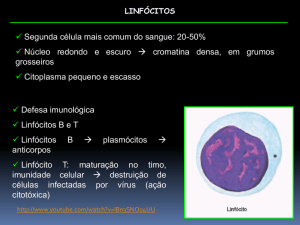
Trancrição Imunologia aula 7
Imunologia das Mucosas
Juliana Esporcatte e Juliana Gebara
Isso aqui é uma fotografia de uma placa de peyer, que fica no intestino delgado.
Vocês tiveram uma aula, sobre tecido linfático, e verificaram que o sistema imune tem
órgãos, e tem estruturas anatômicas em todo o corpo. A gente tem os órgãos primários:
timo e medula óssea, e temos os órgãos secundários: linfonodos, (... não da pra entender pq
na verdade ela perguntou e a turma respondeu, mas não é importante...). Alguém falou em
GALT! Na verdade, o MALT que a gente fala que é o tecido linfático associado às
mucosas, é um tecido diferente, ele é um tecido presente nas mucosas (ohhh!), tanto na
gastro-intestinal quanto respiratória, e é um tecido que não é estruturado como os
linfonodos. O linfonodo tem toda aquela estrutura, de vaso aferente, de vaso que entra a
linfa, que sai a linfa, vaso que entra o sangue... toda aquela estrutura que não existe aqui.
Então esse tecido linfático naso-faríngeo é conhecido como as estruturas que formam as
tonsilas, a adenóide. E no tecido linfático ligado ao intestino, que é o GALT, porque
intestino em inglês é gut (gut-associated lymphatic tissue), as principais estruturas são as
placas de payer. Não quer dizer que não tenham folículos linfóides dispersos também, as
placas de payer são mais presentes no intestino delgado, mas no intestino grosso, no
apêndice... você tem estruturas foliculares, folículos linfóides. E ainda tecido linfático
associado aos brônquios.
Aqui eu tenho a estrutura de um MALT, que é um tecido que vocês vêem que não tem
uma estrutura definida, não é encapsulado, não tem vasos linfáticos como o linfonodo.
Relembrando: O sistema linfático é um sistema integrado ao sistema sanguíneo, que
toda a linfa vai ser drenada do MALT por um vaso linfático até um linfonodo, geralmente
os linfonodos mesentéricos, do intestino. E esse conteúdo vai circular para chegar ate o
sistema circulatório, vai recircular, vai fazer toda essa circulação do nosso corpo.
Porque essa circulação é importante? Os linfócitos, principalmente os linfócitos T,
precisam circular todo o corpo, buscando os antígenos, e depois que eles acham os
antígenos e são ativados, eles precisam recircular, principalmente os linfócitos T helper,
para ativar as outras células, para produzir citocinas para ativar as outras células. A função
do T helper é auxiliar na ativação de outras células, por isso ele tem marcadores de
superfície que permitam essa recirculação.
Da mesma forma, os linfócitos de memória, também tem marcadores e vão fazer uma
recirculação ate especial. Para ele ficar circulante, para ele ficar fixo no linfonodo ou para
ele ate voltar a mucosa do MALT onde ele foi estimulado. Os linfócitos T e B que são
estimulados em estruturas MALT tem marcadores para voltar para essa estrutura.
Então como são esses tecidos linfáticos nas mucosas? Eles são nódulos linfáticos
submucosos, abaixo da mucosa, e não encapsulados. E no intestino, ele tem uma
característica especial, que ele é extremamente (eu acho que ela queria dizer exatamente,
mas...) embaixo de uma única camada de células epiteliais. Ou seja, ele esta quase do lado
de fora. Então esse tecido linfático está presente na lamina própria, e também existem
linfócitos, T principalmente, que são intra-epiteliais, ou seja, eles estão entre os enterócitos
mesmo. Trabalham em conjunto com os linfonodos regionais para produção de linfócitos B
e linfócitos T efetores. Os linfócitos B e T ao encontrarem seus antígenos e se ativarem eles
vão ser drenados desse MALT para os linfonodos mesentéricos proximais, mais próximos,
para justamente poder fazer essa conexão, essa troca de citocinas, como forma de melhorar
a sinalização, para levar a esse estimulo, levar a diferenciação. (ela fala meio rápido e
enrolado, mas acho q é isso...). Então aqui a gente tem 2 casos (ver fotos nos slides), esse
aqui é o MALT da tonsila, as glândulas salivares, e a cavidade oral. Aqui é o MALT, no
esôfago, aqui já tem uma grande camada de células epiteliais.
(pergunta) Os estudos de sistema imune das mucosas é bastante pequeno, vc não tem
muitos estudos sobre esses tecidos, ate porque eles são muito desestruturados, variam muito
de lugar para lugar, cada lugar tem uma porcentagem de células diferentes, tem células
diferentes, com características que até hoje a gente não sabe distinguir direito. O trato
respiratório, apesar de ser a mucosa por onde pode entrar a maior parte dos antígenos,
justamente porque a gente esta inalando ar o tempo todo, e estamos sugando os antígenos
do ambiente (se tivermos na praça e vier um vento vamos inalar ovos de áscaris dos
mendigos!!!!), o trato respiratório é um dos lugares onde entram mais antígenos, apesar
disso, é o que é menos estudado, é o que a gente vai falar menos mesmo.
Trato respiratório
Então a gente tem aqui as tonsilas, a adenóide, o esôfago e essa estrutura aqui, ate os
alvéolos (slide 5). Quais são as barreiras imunes que permeiam o trato respiratório? A nível
de (em homenagem a Bianca) brônquio a gente pode falar de muco e células ciliadas, vocês
sabem como o muco funciona, ele vai simplesmente impedir que o microorganismo possa
se fixar naquele ambiente. Alem disso, a gente tem as células ciliadas, que tem o
movimente ciliar de batida que vai sempre retirar esse muco para fora. E essa retirada vai
fazer com que os microorganismos que estejam presos no muco sejam retirados através de
uma coisa muito legal que a gente faz: espirra! Ou a tosse.
Em nível de bronquíolos, nos também temos as células ciliadas, e em nível de alvéolos
nos temos os macrófagos alveolares que fazem uma importante função de matar os
antígenos que cheguem aquele ambiente.
Então aqui, é só uma palhinha da aula que eu vou dar semana que vem, reações de
hipersensibilidade: como o pólen então pode fazer a gente ficar com alguma alergia? O
pólen, ou alguma planta... (ela não termina e começa a falar que tem uma alergia esdrúxula,
que quando um mosquito voa perto dela ela coça o nariz...) Então a gente aspira esses
antígenos e eles, num primeiro momento, não vão causar alergia, não é no primeiro contato
que causa a alergia: ela só vem no segundo contato, devido a um primeiro contato que
estimulou o sistema imune. O primeiro contato fez a produção de anti-corpos, e num
segundo contato, (o antígeno vai estimular) anticorpos (IgE) ligados ao mastócito, que vai
degranular, liberando varios mediadores químicos (histamina, prostaglandina, leucotrienos,
tromboxano) e promover uma reação alérgica (contração de músculo liso, edema,
permeabilidade dos vasos sanguíneos, infiltrado de leucócitos, aumento da secreção de
muco nas vias aéreas). E aí você desenvolve hipersensibilidade tipo 1, que a gente vai falar
melhor. ( ela fica repetindo, se quiser leia o parágrafo varias vezes...hahaha).
Trato gastro-intestinal
A imunidade no trato gastro-intestinal já é mais conhecida, mais estudada, mais
complexa. O trato gastro-intestinal serve para digerir, e também absorção de eletrólitos e
água. É claro que um órgão (sistema!!!) que é tão importante, sem o qual não poderíamos
viver e que tem uma interface tão grande com o meio ambiente, não poderia ficar
totalmente desprovido de segurança, de proteção. A gente não pode bobear e achar que só o
que vai entrar são metabólitos agradáveis, para utilizar para a nossa digestão. Então é uma
grande estrutura, tem em média 400 metros quadrados, (aparentemente o apartamento dela
tem 70 metros quadrados) e uma única camada de epitélio, o que é importante, justamente,
para promover essa melhor captação dos micronutrientes (ela se enrola com micro e macro,
não sei qual ela quis dizer, ou se foi os 2), mas também é importante para o sistema imune.
Então, o sistema imune sabendo dessa grande interface com o meio ambiente, e sabendo
que é um órgão suscetível a infecções, ele implantou um bom sistema imunológico naquele
local, porque alem de proteger, pode enxergar todo o ambiente externo e poder fazer uma
proteção mais adequada para o corpo. (ela fala de criacionismo...). Então é uma forma de o
sistema imune entrar em contato com todos os antígenos do meio ambiente.
Esse trato tem várias barreiras, primeiro a gente vai falar das barreiras físicas e
químicas, as barreiras da imunidade inata, e depois as barreiras da imunidade adaptativa.
Físicas e químicas: nós temos o peristaltismo, que é um mecanismo físico, contra a
fixação de microorganismos, o próprio o muco também. A Microbiota anfibiôntica, vocês
vão ver quando tiverem microbiologia, o nosso corpo tem trilhões de microorganismos,
mais microorganismos do que células, e esses microorganismos são importantíssimos,
principalmente os que estão no nosso intestino, porque eles têm vitaminas para a gente, eles
produzem enzimas que degradam alguns nutrientes, para a gente absorver melhor, eles
fornecem uma proteção física para o nosso organismo, se já tem um microorganismo, o
outro não vai conseguir entrar, e eles também produzem antibióticos naturais, eles
produzem bacteriocinas, que vão matar os outros microorganismos que por ventura a gente
possa ter comido num alimento que não estivesse muito bom. Ainda nas barreiras física e
químicas tem as enzimas hidrolíticas e sais biliares, que também têm atividades
antimicrobiotica.
Imunidade Inata: na imunidade inata, nos temos o macrófagos, que são
importantíssimos, são células efetoras tanto da imunidade inata quanto da adquirida, atuam
tanto fagocitando quanto como APC’s profissionais. São APC’s profissionais que vão
apresentar os antígenos para os linfócitos T CD4, agora vocês já podem saber, que
macrófago não só fagocita, também tem a função primordial de apresentar antígeno.
Linfócitos T e variantes, porque que eu coloquei e variantes? Porque são os linfócitos intraepiteliais, eu vou explicar um pouquinho melhor, ele não tem uma... os linfócitos não tem
aquelas moléculas receptoras, os TCR’s? Os TCR’s tem uma variabilidade, esses linfócitos
T intra-epiteliais ou da lamina própria não tem essa grande variabilidade, eles tem um
conjunto de genes menor e com menor variabilidade, isso faz com que eles tenham uma
especificidade menor, uma menor quantidade de variabilidade mesmo. (pergunta) Esse é o
gama-delta? É, ela falou sobre gama delta? Que beleza!!!! Esse é o gama delta, não é só o
gama-delta, tem vários outros também. O gama-delta, ele pode ser qualquer coisa, ele pode
ser natural kiler, pode ser citotóxico, pode ser APC... na verdade não se sabe muito bem, na
verdade pode ser que sejam sub-sets e que cada um tenha uma atividade específica, mas
não consegue-se distinguir muito bem. Ele tem marcadores mas não atividade fisiológica, ai
fica meio confuso.
Da imunidade inata, nós temos as defensinas que são antibióticos naturais, as
criptocidinas, que nós produzimos, as nossas células, células de Paneth produzem essas
defeninas que vão ter um importante papel na inflamação do intestino. E também tem as
citocinas e opsoninas que vcs também já tão cansados de saber. As citocinas,
principalmente as pró-inflamatórias e as opsoninas que são C3b, C5b, as fibronectinas, os
anticorpos.
Imunidade Adaptativa: E na imunidade adaptativa, importantíssimos são os linfócitos
antígeno-específicos, dentre esses, principalmente os linfócitos T CD4, e alem disso, os
plasmócitos e os anticorpos IgA, que são os anticorpos de mucosa.
Aqui é uma placa de Payer, com linfócitos intraepiteliais, eles ficam entre os enterócitos
mesmo, as células M, que a gente vai falar a função depois, e a lamina própria que esta
abaixo dessa camada de enterócitos.
Então isso aqui é um exemplo de um MALT, no caso aqui é um GALT. Nos temos
então, uma camada epitelial, de enterócitos, nos temos as bactérias comensais, que estão no
lúmen do intestino, nos temos anticorpos. Para que serve anticorpo? Qual a função dos
anticorpos? Alguém falou opsonização, nesse caso a opsonização vai impedir que as
bactérias se fixem. Então esses anticorpos impedem que as bactérias se fixem nos
enterócitos, e com o movimento peristáltico isso vai sendo retirado. Outras estruturas
também são as defensinas, que a gente vai falar um pouquinho melhor, e também vão
acabar matando os microorganismos. E aqui nós temos a célula M, que vai ser
importantíssima, ela não tem microvilosidades, ela tem uma estrutura mais lisa mas que
tem alta capacidade de fagocitose, só que a fagocitose dela, ou endocitose, ela faz ambos,
ela simplesmente vai pegar o que esta do lado de fora e vai colocar para dentro do intestino,
ou seja, ela vai buscar o que esta no lúmen do intestino e vai colocar aqui na camada
submucosa. Isso porque justamente abaixo da célula M nos temos as APC’s essas células
então vão pegar os antígenos e vão processar esse antígeno. (olha uma questão de prova!!!)
Então a célula M não processa os antígenos, ela simplesmente passa o antígeno para o lado
de dentro, ela é o olho do sistema imune associado a mucosa, ela vai ver o microambiente
externo e vai colocar para dentro o antígeno para estimular o sistema imune. Essas células
dendríticas, que são as principais desse sistema, vão fagocitar, vão processar e vão
apresentar esses antígenos para células B e T.
O sistema imune das mucosas tem uma dupla função, a primeira é resposta a
microorganismos patogênicos., mas como ele sabe o que é patogênico e o que não é? A
gente não precisa criar resposta imune contra as bactérias comensais, contra as bactérias da
nossa própria microbiota. Existe formas de identificar quem é quem. O linfócito T vai fazer
isso por um processo de tolerância. Esse processo de tolerância que vocês vão aprender na
próxima aula, é um processo importantíssimo para saber distinguir o próprio do que não é
próprio. Além disso, faz uma distinção do que é patogênico do que não se precisa fazer
resposta. Tudo que a gente come é antígeno, teoricamente a gente deveria montar uma
resposta contra tudo que a gente come, a gente tava lascado... não ia conseguir se alimentar
e ia morrer. Então, o processo de geração de tolerância é justamente pegar esses linfócitos
que respondem ao que você não quer que responda e fazer com que esses clones entrem em
anergia clonal, ou apoptose, vai ser o motivo da aula que vem. Não se esqueçam que esses
tecidos associados a mucosa têm essa dupla função: a resposta a microorganismos
patogênicos e ai ele vai ter que saber como distinguir o que é patogênico e o que não é
patogênico, e o processo de tolerância a antígenos, principalmente os antígenos alimentares.
No trato respiratório, seria tolerância aos antígenos inalados no meio ambiente, a gente não
precisaria responder aos polens, a gente so responde porque tem linfócitos que respondem a
eles, que não sofreram processo de tolerância.
Essa é a estrura da placa de Payer, tem a célula M que vai captar todos os antígenos,
tem os APC’s, que vão pegar esses antígenos e processar e vão apresentar numa parte logo
abaixo que são os centros germinativos, que são parecidos com os centros germinativos dos
linfonodos, e são ricos em células B. E, nos temos tambem células T, que são importantes.
Nós temos tanto células T CD4+, quanto celulasT CD8+. Todo esse sistema vai ser
direcionado para o linfonodo mesentérico e ao vaso linfático aferente, que vai fazer aquele
processo de recirculação. No linfonodo vai fazer a ativação dos linfócitos B e T, vai fazer a
apresentação de antígeno, conforme essa ativação e diferenciação, a produção de
plasmócitos, linfócitos B produtores de IgA. Na verdade, eles são linfócitos B que vão
sofrer um Switch pra produção de IgA, porque o linfócito B, conforme ele recebe a gama
de citocinas ele pode fazer um switch de classe. Esse plasmocito tem marcadores de
superfície que vão fazer com que ele volte para essa mucosa, e então vai parar na lamina
própria e produzir os anti-corpos que vão ser liberados para a mucosa, e vão atravessá-la
por endo e exocitose e ficar no lúmen do intestino.
60% dos linfonodos periféricos estão no intestino, ou seja, o intestino é a principal
forma de entrada no nosso corpo para os antígenos. Importante, no processo de tolerância é
que 100 Kg de comida, de antígenos de comida vão ser processados por nossa mucosa
gastrointestinal, por ano, ou seja, é muita comida é toda essa comida é antígeno, é
importantíssimo o processo de tolerância oral, justamente para a gente não responder a
esses antígenos alimentares. Eu li uma vez uma entrevista, em que o garoto tinha um
problema tão grande de tolerância que ele só podia comer 5 alimentos (ai ela começa a
tentar lembrar, enfim, era tudo sem graça... legumes...) Ele só podia comer aquilo, senão
acontecia uma resposta muito forte, que poderia levar ele a morte. Geralmente essas
repostas são muito fortes.
Essas cels M vão levar esses Ags até as cels dendriticas, que vão estimular os
linfócitos T que vão estimular também os folículos ricos em linfócitos B(?). Vão ser
drenados pro linfático dos linfonodos mesentérios e também daqui a partir do momento que
você tem linfócitos B e T ativados... Lembra, nós temos as vênulas endoteliais que são
especializadas em fazer a saída dos leucócitos. Ou seja, essas vênulas vão ter a sinalização
para promover a saída de linfócitos que vão permanecer na lamina própria e vão promover
a vigilância dessas microvilosidades.
Nós temos aqui linfócitos intraepiteliais, que ficam lado a lado fazendo tight
junctions com a camada epitelial.
Então são vários subsets de linfócitos que são associados a esse epitélio. Nós temos
células dendriticas (que são APCs e vão estar tanto na camada submucosa quanto na
camada de lâmina própria), linfócitos intraepiteliais, cels M (que vão fazer a passagem
desse Ag para as células dendriticas processarem) e alem disso nós temos a região cheia de
linfócitos T que vão fazer esse estímulo do sistema imune.
Essa é uma placa de Peyer. E esse é um corte histológico mostrando as vilosidades,
o glicocálix, os linfonodos, o centro germinativo, a lâmina própria. As placas de Peyer têm
vários folículos, um ao lado do outro. Eles não são sobrepostos, são lado a lado para que
haja um íntimo contato com as células M, que vão fazer essa passagem de Ag. É uma única
camada de epitélio que os Ags vão passar.
O mecanismo de captura de Ags no intestino é via células M, mas também existem
mecanismos de apresentação desses Ags por células dendriticas (que também ficam entre
os enterócitos e buscam esse Ag lá fora) ou até mesmo, dependendo do estímulo,
procesamento desse Ag pelas células epiteliais e apresentação desses Ags processados via
MHC de classe I e II por essas céllulas epiteliais.
Essas células dendriticas, então têm que sofrer um processo de maturação, onde ela
vai perder essa característica (cheia de pseudopodos) para poder fagocitar. Ela tem um
rearranjo desse citoesqueleto a partir do momento que ela pega o Ag, justamente para poder
se deslocar e procurar o linfócito pra apresentar esse Ag.
Aqui nós temos o exemplo de linfócitos que são o gama delta, que na sua maioria
são linfócitos TCD8 gama delta e também temos linfócitos CD8, que não são nem gama
delta, nem alfa beta, são linfócitos TCD8 alfa alfa (tem um perfil completamente diferente,
mas são linfócitos intraepiteliais). E também temos linfócitos importantíssimos que são os
reguladores (vão fazer com que um epitélio estressado possa apresentar Ag, mas que aja
também nos fatores de reparo para que esse epitélio não fique inflamado).
Um caso de uma doença onde esse sistema de reparo não é eficiente é a doença de
Chrohn , onde há uma camada epitelial extremamente inflamada (inflamação crônica),
desregulada e que não há sinalização desses linfócitos via citocinas pra haver esse
desestímulo. Há uma produção continuada de citocinas crônico inflamatórias que vão gerar
essa inflamação.
Aqueles linfócitos intraepiteliais têm uma importante função na regulação dessa
inflamação e no reparo desse epitélio porque, na verdade, quando chega uma bactéria o
epitélio fica estressado e sofre estímulo para apresentar alto índice de MHC classe II, essas
coisas. E tem que ter uma nova regulação para diminuir esse estímulo, tirando da circulação
as citocinas pró inflamatórias. Na doença de Crohn essa regulação não existe, não há esse
balanço certinho. Um importante defeito na doença de Crohn são essas células de Paneth,
que produzem as defensinas.
As defensinas são peptídeos antimicrobianos (antibióticos) que nós mesmos
produzimos contra as bactérias que estão no nosso intestino. São moléculas efetoras da
imunidade inata. Porque da imunidade inata? Porque não tem uma especificidade, já é préexistente ao estímulo. São produzidas pelas cels de Paneth localizadas na base das
invaginaçoes do epitélio intestinal. Ou seja, estão na base dessas vilosidades produzindo
essas defensinas ou também criptidinas (defensinas descriptas). São produzidas
constitutivamente (ou seja, numa concentração baixa), mas podem ser estimuladas
principalmente por peptideoglicanas bacterianas tanto das gran negativas, quanto positivas.
Aqui é que está uma das causas da doença de Crohn, pois na verdade quem faz esse
estimulo, quem recebe esse estimulo pela peptideoglicana é uma molécula chamada NOD e
nas pessoas que tem doença de Crohn essa molécula é defeituosa. Então ela é altamente
estimulada gerando grande produção de defensinas. Essa grande produção vai levar a
diminuição da flora natural, logo da proteção natural. Há uma desrregulaçao dessa
microbiota promovendo a possível entrada de microorganismos patogênicos. Faz com que
haja uma inflamação constante (crônica) do intestino levando à doença de Crohn. É claro
que essa doença não é unifatorial, é multifatorial.
Então, as defensinas além de regular o número de microorganismos colonizadores
do intestino ainda fazem a produção daquela cel____________, que é antecessora ao
enterócito. Então essas defensinas também teriam a função de proteger essas células contra
os microorganismos para não colonizarem essas células e não interferirem nesse processo
de reposição dos enterócitos do intestino delgado.
Vimos no slide anterior que nosso corpo precisa saber distinguir os microorganismos
comensais (da nossa própria microbiota) daqueles patogênicos. E dependendo da natureza
deles nos temos 2 resultados distintos.
Para microorganismos comensais, as bactérias induzem tolerância e a homeostasia é
mantida. Essa tolerância é pelo estimulo continuado dessa bactéria. Quando um linfócito é
repetidamente estimulado pelo mesmo Ag, ele entra em anegia clonal ou tolerância ou em
apoptose e aí ele não responde, ele morre ou vive como um fantasma (anergia).
Então como é que ocorre isso? Quando essa mucosa perfeita é colonizada por
bactérias comensais existe reconhecimento da imunidade inata, pelas células com
receptores TOLL. Vai ter toda a sinalização, todo o estimulo que vai fazer com que essa
imunidade inata esteja ali percebendo, atenta, opsonizando bactérias que tentem entrar,
diminuindo o numero de bactérias e provocando uma tolerância contra aquelas bactérias,
que são interessantes para o nosso corpo.
Em contrapartida, se são patógenas, esses patógenos além de serem fatores de
virulência agressivos (toxinas, enzimas... que destoem essas células) a própria inflamação
provocada por eles pode fazer a destruição desse epitélio. E isso tudo vai gerar estímulos
para a imunidade inata, inflamação e imunidade adaptativa. Essa imunidade adaptativa vai
ter efeitos mais agressivos contra aqueles microorganismos patogênicos (reconhecimento e
captura desse patógeno, erradicação e proteção contra essas futuras infecções por todos
aqueles mecanismos efetores). Se a imunidade inata não der conta, haverá estímulo (como
inflamação) para a imunidade adaptativa.
OBS: quando é comensal predomina imunidade inata.
Então, para microorganismos patogênicos há uma sinalização diferente que pode ser
processamento de fatores de virulência, permanência desses microorganismos em
quantidades muito grandes, destruição do epitélio, grande inflamação que vai gerar
estímulos para a imunidade adaptativa e produção de vários outros fatores efetores da
imunidade adaptativa.
A doença de Crohn é justamente uma resposta imune desregulada contra Ags que
deveriam gerar uma tolerância. Ou seja, há uma resposta inflamatória continuada (crônica)
a microorganismos comensais. Essa imunidade desregulada vai ser tanto de citocina nas
células apresentadoras de Ag (hiperestimulando linfócitos Th1 -> hiperestimulam essas
APCs -> vão fazer grande produção dessas citocinas pró-inflamatorias -> estimulam os
mastócitos -> vão degranular a histamina, produzindo ainda mais inflamação). Tudo isso
vai levar a um processo de inflamação crônica. Vocês já viram na aula de inflamação, as
citocinas pró- inflamatórias, o mastócito liberando histamina, o interferon estimulando as
células dendriticas ou APCs.
Então APCs e linfócitos permitem uma super produção de citocinas próinflamatorias levando a dano no tecido e inflamação crônica que é o característico da
doença de Crohn, e uma disfunção das defensinas com já foi falado anteriormente,
alterando a microbiota.
OBS: a doença de Crohn também está relacionada a fatores psicossomáticos.
A doença de Crohn pode ter 2 facetas: a ulceração do intestino e uma inflamação
crônica. Também se sabe que está relacinada a fatores genéticos. O NOD mutado faz a
produção de defensinas.
A doença de Croh não está associada a um microoganismo especifico, não existe
um a gente etiológico, mas possíveis estímulos para a doença. Existem multifatores que
podem levar a essa inflamação. A doença é uma inflamação, não é o processo infeccioso.
Então tudo isso, a doença de Crohn, o sistema linfóide associado à mucosa, pode
levar a uma inflamação muito grande e o TNF é extremamente importante na promoção de
doenças de inflamação desse intestino.
O TNF é produzido principalmente por macrófagos, mas também por células
epiteliais ou células dendriticas, mas principalmente por macrófagos estimulados por
estimulo externo como LPS e bactéria. Depois que ele se associa a um linfócito T e se
diferencia mais ainda pode produzir mais TNF. Esse TNF tem características devastadoras
na mucosa. TNF é uma citocina pró-inflamatória que pode ter importância no aumento da
permeabilidade dos vasos aumentando o infiltrado de células. Pode estimular as células
dendriticas, ou seja, as APCs a aumentar a expressão de classe I e classe II, a migração dos
linfócitos para linfonodos mesentéricos, induzir a apoptose de células epiteliais, o aumento
de moléculas de MHC, aumentar o estímulo para fatores de virulência e de crescimento de
queratinócitos, de metaloproteinases (que vão fazer um remodelamento dessa cripta) e
também esimulam o macrófago. Ou seja, o TNF pode induzir a mudança completa nesse
sistema linfático associado à mucosa no processo de inflamação.
E isso todo que eu estava falando até agora era mais ou menos a imunidade inata.
Agora vocês podem distinguir um pouco a imunidade inata da adaptativa. Na imunidade
das mucosas a importante etapa é a produção de IgA.
Depois que há o estímulo desse Ag que foi apresentado pelas APCs, linfócitos B
que estão nos centros germinativos das placas de Peyer vão ser estimulados por esses
macrófagos, células dendriticas e também por linfócitos T para produzirem Acs contra os
Ags presentes no lúmen do intestino. Esses linfócitos T e B vão sofrer um processo de saída
dessa lamina própria, vão para os linfonodos periféricos, onde vão sofrer o processo de
diferenciação, transativaçao, multiplicação e depois vão ter sinalização para voltar para essa
região e se diferenciar em plasmócito para produzir anticorpos. E principalmente esse
linfócitos B tem um switch via citocinas para produzir IgA. Essa IgA é secretada na forma
de dímero produzido pelos linfócitos B na mucosa. E ainda produzem IgA que é associado
a um componente chamado cadeia secretória.
Essa cadeia secretória associada à IgA vai sofrer um processo de transcitose, onde a
IgA vai ter um receptor nas células epiteliais que vai promover a transcitose (a passagem
dessa IgA ilesa para o lúmen intestinal). Essa cadeia secretória é importante, pois diminui a
suscetibilidade a proteólise dessa IgA e ela ainda tem receptores no lúmen do intestino para
que essas IgAs permaneçam mais tempo no lúmen do intestino.
A Ig A tem uma importante função no lúmen do intestino ao neutralizar Ags. Então,
além de ter essa função no lúmen também tem essa função de neutralização e de
opsonização também na lamina própria. Além disso, também pode ter a produção de IgG,
que vai ter função de neutralização e ADCC (citotoxidade mediada por células) via cels
NK.
Aqui é só uma curiosidade; tem um camundongo que esta no________ e um
camundongo ________, ou seja, um camundongo que cresceu num ambiente sem nenhuma
bactéria, sem nenhum estímulo. Ele não tem microbiota, é um camundongo germ-free.
Todo o sistema imune da mucosa é direcionado pra Th2. Ou seja, vai ter uma tendência a
produzir mais linfócitos Th2 do que Th1, prejudicando a defesa desse camundongo contra
qualquer Ag, contra qualquer microorganismo. Mas se eu colonizo esse camundongo com
Bacterioides fragilis eu consigo corrigir esse defeito. Como eu corrijo esse defeito? O
Bacterioides fragilis é um comensal importantíssimo, pois produz um polissacarideo
imunomodulador que vai promover esse retorno ao ________. Ele é fagocitado e
processado por células dendriticas do GALT. Alguns linfócitos intraepiteliais até
reconhecem Ags sem processamento (livres de MHC, não são restritos ao sistema de
apresentação por MHC). Esses Ags são apresntados aos linfócitos nos linfonodos
mesentericos ou no GALT e tem uma resposta via linfócitos T. Essa resposta vai levar a
produção de IL-12 pelas células dendriticas levando a ativação de Th1. Então a produção
de IL-12 + produção de STAT4 vai levar a um switch para a produção de Th1, que vão
produzir interferons levando à correção desse balanço. Esse balanço é importante para ter
tanto uma resposta celular quanto uma resposta humoral eficiente que vá poder debelar
qualquer infecção tanto por microorganismos intracelulares quanto extracelulares.
Geralmente essas repostas são muito fortes.
Essas cels M vão levar esses Ags até as cels dendriticas, que vão estimular os
linfócitos T que vão estimular também os folículos ricos em linfócitos B(?). Vão ser
drenados pro linfático dos linfonodos mesentérios e também daqui a partir do momento que
você tem linfócitos B e T ativados... Lembra, nós temos as vênulas endoteliais que são
especializadas em fazer a saída dos leucócitos. Ou seja, essas vênulas vão ter a sinalização
para promover a saída de linfócitos que vão permanecer na lamina própria e vão promover
a vigilância dessas microvilosidades.
Nós temos aqui linfócitos intraepiteliais, que ficam lado a lado fazendo tight
junctions com a camada epitelial.
Então são vários subsets de linfócitos que são associados a esse epitélio. Nós temos
células dendriticas (que são APCs e vão estar tanto na camada submucosa quanto na
camada de lâmina própria), linfócitos intraepiteliais, cels M (que vão fazer a passagem
desse Ag para as células dendriticas processarem) e alem disso nós temos a região cheia de
linfócitos T que vão fazer esse estímulo do sistema imune.
Essa é uma placa de Peyer. E esse é um corte histológico mostrando as vilosidades,
o glicocálix, os linfonodos, o centro germinativo, a lâmina própria. As placas de Peyer têm
vários folículos, um ao lado do outro. Eles não são sobrepostos, são lado a lado para que
haja um íntimo contato com as células M, que vão fazer essa passagem de Ag. É uma única
camada de epitélio que os Ags vão passar.
O mecanismo de captura de Ags no intestino é via células M, mas também existem
mecanismos de apresentação desses Ags por células dendriticas (que também ficam entre
os enterócitos e buscam esse Ag lá fora) ou até mesmo, dependendo do estímulo,
procesamento desse Ag pelas células epiteliais e apresentação desses Ags processados via
MHC de classe I e II por essas céllulas epiteliais.
Essas células dendriticas, então têm que sofrer um processo de maturação, onde ela
vai perder essa característica (cheia de pseudopodos) para poder fagocitar. Ela tem um
rearranjo desse citoesqueleto a partir do momento que ela pega o Ag, justamente para poder
se deslocar e procurar o linfócito pra apresentar esse Ag.
Aqui nós temos o exemplo de linfócitos que são o gama delta, que na sua maioria
são linfócitos TCD8 gama delta e também temos linfócitos CD8, que não são nem gama
delta, nem alfa beta, são linfócitos TCD8 alfa alfa (tem um perfil completamente diferente,
mas são linfócitos intraepiteliais). E também temos linfócitos importantíssimos que são os
reguladores (vão fazer com que um epitélio estressado possa apresentar Ag, mas que aja
também nos fatores de reparo para que esse epitélio não fique inflamado).
Um caso de uma doença onde esse sistema de reparo não é eficiente é a doença de
Chrohn , onde há uma camada epitelial extremamente inflamada (inflamação crônica),
desregulada e que não há sinalização desses linfócitos via citocinas pra haver esse
desestímulo. Há uma produção continuada de citocinas crônico inflamatórias que vão gerar
essa inflamação.
Aqueles linfócitos intraepiteliais têm uma importante função na regulação dessa
inflamação e no reparo desse epitélio porque, na verdade, quando chega uma bactéria o
epitélio fica estressado e sofre estímulo para apresentar alto índice de MHC classe II, essas
coisas. E tem que ter uma nova regulação para diminuir esse estímulo, tirando da circulação
as citocinas pró inflamatórias. Na doença de Crohn essa regulação não existe, não há esse
balanço certinho. Um importante defeito na doença de Crohn são essas células de Paneth,
que produzem as defensinas.
As defensinas são peptídeos antimicrobianos (antibióticos) que nós mesmos
produzimos contra as bactérias que estão no nosso intestino. São moléculas efetoras da
imunidade inata. Porque da imunidade inata? Porque não tem uma especificidade, já é préexistente ao estímulo. São produzidas pelas cels de Paneth localizadas na base das
invaginaçoes do epitélio intestinal. Ou seja, estão na base dessas vilosidades produzindo
essas defensinas ou também criptidinas (defensinas descriptas). São produzidas
constitutivamente (ou seja, numa concentração baixa), mas podem ser estimuladas
principalmente por peptideoglicanas bacterianas tanto das gran negativas, quanto positivas.
Aqui é que está uma das causas da doença de Crohn, pois na verdade quem faz esse
estimulo, quem recebe esse estimulo pela peptideoglicana é uma molécula chamada NOD e
nas pessoas que tem doença de Crohn essa molécula é defeituosa. Então ela é altamente
estimulada gerando grande produção de defensinas. Essa grande produção vai levar a
diminuição da flora natural, logo da proteção natural. Há uma desrregulaçao dessa
microbiota promovendo a possível entrada de microorganismos patogênicos. Faz com que
haja uma inflamação constante (crônica) do intestino levando à doença de Crohn. É claro
que essa doença não é unifatorial, é multifatorial.
Então, as defensinas além de regular o número de microorganismos colonizadores
do intestino ainda fazem a produção daquela cel____________, que é antecessora ao
enterócito. Então essas defensinas também teriam a função de proteger essas células contra
os microorganismos para não colonizarem essas células e não interferirem nesse processo
de reposição dos enterócitos do intestino delgado.
Vimos no slide anterior que nosso corpo precisa saber distinguir os microorganismos
comensais (da nossa própria microbiota) daqueles patogênicos. E dependendo da natureza
deles nos temos 2 resultados distintos.
Para microorganismos comensais, as bactérias induzem tolerância e a homeostasia é
mantida. Essa tolerância é pelo estimulo continuado dessa bactéria. Quando um linfócito é
repetidamente estimulado pelo mesmo Ag, ele entra em anegia clonal ou tolerância ou em
apoptose e aí ele não responde, ele morre ou vive como um fantasma (anergia).
Então como é que ocorre isso? Quando essa mucosa perfeita é colonizada por
bactérias comensais existe reconhecimento da imunidade inata, pelas células com
receptores TOLL. Vai ter toda a sinalização, todo o estimulo que vai fazer com que essa
imunidade inata esteja ali percebendo, atenta, opsonizando bactérias que tentem entrar,
diminuindo o numero de bactérias e provocando uma tolerância contra aquelas bactérias,
que são interessantes para o nosso corpo.
Em contrapartida, se são patógenas, esses patógenos além de serem fatores de
virulência agressivos (toxinas, enzimas... que destoem essas células) a própria inflamação
provocada por eles pode fazer a destruição desse epitélio. E isso tudo vai gerar estímulos
para a imunidade inata, inflamação e imunidade adaptativa. Essa imunidade adaptativa vai
ter efeitos mais agressivos contra aqueles microorganismos patogênicos (reconhecimento e
captura desse patógeno, erradicação e proteção contra essas futuras infecções por todos
aqueles mecanismos efetores). Se a imunidade inata não der conta, haverá estímulo (como
inflamação) para a imunidade adaptativa.
OBS: quando é comensal predomina imunidade inata.
Então, para microorganismos patogênicos há uma sinalização diferente que pode ser
processamento de fatores de virulência, permanência desses microorganismos em
quantidades muito grandes, destruição do epitélio, grande inflamação que vai gerar
estímulos para a imunidade adaptativa e produção de vários outros fatores efetores da
imunidade adaptativa.
A doença de Crohn é justamente uma resposta imune desregulada contra Ags que
deveriam gerar uma tolerância. Ou seja, há uma resposta inflamatória continuada (crônica)
a microorganismos comensais. Essa imunidade desregulada vai ser tanto de citocina nas
células apresentadoras de Ag (hiperestimulando linfócitos Th1 -> hiperestimulam essas
APCs -> vão fazer grande produção dessas citocinas pró-inflamatorias -> estimulam os
mastócitos -> vão degranular a histamina, produzindo ainda mais inflamação). Tudo isso
vai levar a um processo de inflamação crônica. Vocês já viram na aula de inflamação, as
citocinas pró- inflamatórias, o mastócito liberando histamina, o interferon estimulando as
células dendriticas ou APCs.
Então APCs e linfócitos permitem uma super produção de citocinas próinflamatorias levando a dano no tecido e inflamação crônica que é o característico da
doença de Crohn, e uma disfunção das defensinas com já foi falado anteriormente,
alterando a microbiota.
OBS: a doença de Crohn também está relacionada a fatores psicossomáticos.
A doença de Crohn pode ter 2 facetas: a ulceração do intestino e uma inflamação
crônica. Também se sabe que está relacinada a fatores genéticos. O NOD mutado faz a
produção de defensinas.
A doença de Croh não está associada a um microoganismo especifico, não existe
um agente etiológico, mas possíveis estímulos para a doença. Existem multifatores que
podem levar a essa inflamação. A doença é uma inflamação, não é o processo infeccioso.
Então tudo isso, a doença de Crohn, o sistema linfóide associado à mucosa, pode
levar a uma inflamação muito grande e o TNF é extremamente importante na promoção de
doenças de inflamação desse intestino.
O TNF é produzido principalmente por macrófagos, mas também por células
epiteliais ou células dendriticas, mas principalmente por macrófagos estimulados por
estimulo externo como LPS e bactéria. Depois que ele se associa a um linfócito T e se
diferencia mais ainda pode produzir mais TNF. Esse TNF tem características devastadoras
na mucosa. TNF é uma citocina pró-inflamatória que pode ter importância no aumento da
permeabilidade dos vasos aumentando o infiltrado de células. Pode estimular as células
dendriticas, ou seja, as APCs a aumentar a expressão de classe I e classe II, a migração dos
linfócitos para linfonodos mesentéricos, induzir a apoptose de células epiteliais, o aumento
de moléculas de MHC, aumentar o estímulo para fatores de virulência e de crescimento de
queratinócitos, de metaloproteinases (que vão fazer um remodelamento dessa cripta) e
também esimulam o macrófago. Ou seja, o TNF pode induzir a mudança completa nesse
sistema linfático associado à mucosa no processo de inflamação.
E isso todo que eu estava falando até agora era mais ou menos a imunidade inata.
Agora vocês podem distinguir um pouco a imunidade inata da adaptativa. Na imunidade
das mucosas a importante etapa é a produção de IgA.
Depois que há o estímulo desse Ag que foi apresentado pelas APCs, linfócitos B
que estão nos centros germinativos das placas de Peyer vão ser estimulados por esses
macrófagos, células dendriticas e também por linfócitos T para produzirem Acs contra os
Ags presentes no lúmen do intestino. Esses linfócitos T e B vão sofrer um processo de saída
dessa lamina própria, vão para os linfonodos periféricos, onde vão sofrer o processo de
diferenciação, transativaçao, multiplicação e depois vão ter sinalização para voltar para essa
região e se diferenciar em plasmócito para produzir anticorpos. E principalmente esse
linfócitos B tem um switch via citocinas para produzir IgA. Essa IgA é secretada na forma
de dímero produzido pelos linfócitos B na mucosa. E ainda produzem IgA que é associado
a um componente chamado cadeia secretória.
Essa cadeia secretória associada à IgA vai sofrer um processo de transcitose, onde a
IgA vai ter um receptor nas células epiteliais que vai promover a transcitose (a passagem
dessa IgA ilesa para o lúmen intestinal). Essa cadeia secretória é importante, pois diminui a
suscetibilidade a proteólise dessa IgA e ela ainda tem receptores no lúmen do intestino para
que essas IgAs permaneçam mais tempo no lúmen do intestino.
A Ig A tem uma importante função no lúmen do intestino ao neutralizar Ags. Então,
além de ter essa função no lúmen também tem essa função de neutralização e de
opsonização também na lamina própria. Além disso, também pode ter a produção de IgG,
que vai ter função de neutralização e ADCC (citotoxidade mediada por células) via cels
NK.
Aqui é só uma curiosidade; tem um camundongo que esta no________ e um
camundongo ________, ou seja, um camundongo que cresceu num ambiente sem nenhuma
bactéria, sem nenhum estímulo. Ele não tem microbiota, é um camundongo germ-free.
Todo o sistema imune da mucosa é direcionado pra Th2. Ou seja, vai ter uma tendência a
produzir mais linfócitos Th2 do que Th1, prejudicando a defesa desse camundongo contra
qualquer Ag, contra qualquer microorganismo. Mas se eu colonizo esse camundongo com
Bacterioides fragilis eu consigo corrigir esse defeito. Como eu corrijo esse defeito? O
Bacterioides fragilis é um comensal importantíssimo, pois produz um polissacarideo
imunomodulador que vai promover esse retorno ao ________. Ele é fagocitado e
processado por células dendriticas do GALT. Alguns linfócitos intraepiteliais até
reconhecem Ags sem processamento (livres de MHC, não são restritos ao sistema de
apresentação por MHC). Esses Ags são apresntados aos linfócitos nos linfonodos
mesentericos ou no GALT e tem uma resposta via linfócitos T. Essa resposta vai levar a
produção de IL-12 pelas células dendriticas levando a ativação de Th1. Então a produção
de IL-12 + produção de STAT4 vai levar a um switch para a produção de Th1, que vão
produzir interferons levando à correção desse balanço. Esse balanço é importante para ter
tanto uma resposta celular quanto uma resposta humoral eficiente que vá poder debelar
qualquer infecção tanto por microorganismos intracelulares quanto extracelulares.