INFORMAÇÃO
O balão eluidor de fármaco
Dr. João Carlos Silva
Chefe do Serviço de Cardiologia - Laboratório
de Hemodinâmica do CHSJ, Porto
O
TRATAMENTO PERCUTÂNEO DA DOENÇA
coronária tem sofrido uma evolução
marcada nas últimas décadas. O primeiro marco dessa evolução foi a introdução,
por Gruntzig, da angioplastia com balão, em
1977. Cedo se percebeu, no entanto, que esta
técnica tinha várias limitações, que lhe conferiam um certo grau de imprevisibilidade no
resultado: o retrocesso elástico do vaso (elastic
recoil), a possibilidade de ocorrer uma dissecção oclusiva (que podia terminar em cirurgia de
emergência) e a reestenose.
A fisiopatologia da reestenose após angioplastia com balão envolve o remodeling negativo do vaso, o elastic recoil e a trombose no
local da lesão. Se bem que a trombose pôde
ser reduzida pelo uso dos antiagregantes, a
reestenose persistia. Este último problema
ocorria numa percentagem significativa de
casos, que podia chegar aos 30% e eventualmente mais, dependendo dos subgrupos.
A introdução dos stents, cerca de 10 anos
depois, veio resolver, pelo menos parcialmente, parte destes problemas. Ao «escorar»
o vaso pelo seu interior, prevenia o elastic
recoil e limitava acentuadamente a possibilidade de dissecção, tornando o resultado angiográfico imediato mais previsível
(e melhor). Veio, no entanto, introduzir um
novo desafio, o da reestenose intrastent (in
stent restenosis – ISR). Esta ocorre fundamentalmente pela formação de neo-íntima
composta sobretudo por células musculares
lisas e matriz extracelular. Ocorre em 15-30% dos casos (dependendo dos subgrupos),
sendo, portanto, menos frequente que a reestenose após angioplastia por balão.
As tentativas de reduzir a taxa de ISR através da administração sistémica de fármacos
2
foi infrutífera devido às insuficientes concentrações de fármaco conseguidas localmente
com esta via de administração. A administração local de fármaco foi então explorada usando-se várias técnicas, conseguindo-se grandes
concentrações locais do fármaco, minimizando-se a indesejada toxicidade sistémica.
Das várias técnicas testadas, foi a administração do fármaco através do próprio stent (o
que, do ponto de vista conceptual, faz mais
sentido, já que é o stent que induz o processo de
reestenose) que evidenciou os melhores resultados, tornando-se então os stents eluidores de
fármaco (drug eluting stents – DES) o elemento chave no tratamento da doença coronária
aterosclerótica.
O uso dos DES está, no entanto, associado
a um risco pequeno, mas clinicamente significativo de trombose tardia do stent, não
tendo sido resolvido o problema da ISR (que,
contudo, foi francamente reduzida quando
em comparação com os stents não revestidos
(bare metal stents – BMS).
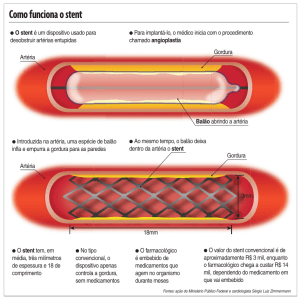
Parede vascular
Balão insuflado
Superfície do balão em contacto com a parede vascular. 30 segundos de insuflação do balão para a
entrega eficaz do fármaco na parede vascular
Parede vascular
Balão insuflado
O fármaco paclitaxel migra para a parede vascular.
A matriz dissolve-se e o paclitaxel migra até às
células musculares livres, prevenindo a proliferação
celular.
Até há poucos anos, as alternativas para o
tratamento da ISR passavam pela redilatação com
balão, colocando-se eventualmente outro stent por
dentro do primeiro. Esta estratégia estava associada a uma elevada taxa de nova reestenose.
Em 2002/3, contemporaneamente com o
início da disponibilidade dos primeiros DES
(Cypher e depois Taxus) para o uso clínico, iniciaram-se os primeiros testes animais
aplicando-se um novo conceito, o de que
era possível conseguir níveis elevados de
um fármaco antiproliferativo (paclitaxel, que
era o fármaco utilizado no stent Taxus) na
parede dos vasos com apenas um curto contacto (1 minuto), através da insuflação de um
balão revestido pelo fármaco (drug eluting
baloon - DEB). O fármaco era misturado
com um produto de contraste radiológico,
Iopromide, que lhe aumentava a libertação e
solubilidade.
As vantagens potenciais do DEB incluem:
1 - Transferência homogénea de fármaco para
o vaso; 2 – Rápida libertação de elevadas
concentrações do fármaco para a parede do
vaso; 3 – Ausência de polímero que pode fazer
diminuir a inflamação crónica e o estímulo para
a trombose tardia; 4 – A ausência de stent permite não distorcer a anatomia original do vaso
e 5 – A necessidade de dupla antiagregação fica
limitada a um mês, em vez de um ano, quando
se usa um DES na ISR.
No final de 2003 iniciaram-se os primeiros ensaios clínicos (PACOCATH ISR I e
II) randomizados e duplamente cegos, que
no conjunto englobaram 108 doentes e que
compararam a estratégia balão convencional
(POBA – Plain Old Balloon Angioplasty) vs
balão com paclitaxel (DEB – Drug Eluting
Balloon) na ISR.
Os resultados foram significativamente melhores com DEB, com uma in-segment late lumen loss
(ISLLL) aos 6 meses de 0,11±0,44 vs. 0,8±0,79
mm e uma incidência de reestenose binária no
segmento de 3/54 (6%) vs 25/54 (51%).
Os resultados angiográficos tiveram repercussão clínica também estatisticamente significativa, com uma TLR (Target Lesion
Revascularization) aos 12 meses de 2/54
(4,0%) no DEB vs 20/54 (37%) no POBA e
uma incidência de MACE (Major Adverse
Cardiac Events) aos 12 meses de 9,0%
vs 44,0%. Esta diferença manteve-se estatisticamente significativa aos 60 meses de
follow-up.
No estudo PEPCAD II, o DEB foi comparado com a implantação de um DES (Taxus)
em que o fármaco era o mesmo do DEB
(paclitaxel), em doentes com ISR de um
BMS. Mais uma vez, os resultados foram
favoráveis ao DEB, quer angiográficos aos 6
Vilamoura • 22 a 24 de Abril de 2012
meses (ISLLL 0,17±0,42 vs 0,38±0,61 mm;
reestenose binária 4/66 (7%) vs 12/65 (20,3
%)), quer clínicos (TVR 4/66 (6,3%) vs 10/65
(15,4%); MACE 7,6% vs 16,9% ao ano e TVR
5/66 (7,6%) vs 12/65 (18,5%); MACE 15,2%
vs 27,7% aos 3 anos).
O PEPCAD DES alargou a experiência do
DEB à reestenose dos DES, randomizando-se
110 doentes com DES-ISR (os DES podiam
ser com paclitaxel, sirolimus ou everolimus)
para DEB (n=72) ou POBA (n=38), evidenciando a significativa superioridade do DEB
na análise aos 6 meses (ISLLL 0,43±0,61 vs
1,03±0,77 mm; reestenose binária 17,2% vs
61,3%; TVR 11/72 (15,3%) vs 14/38 (36,8%);
MACE 16,7% vs 50%).
Mais recentemente, no ACC 2012, foram apresentados os resultados de um registo real-world
«all-comer» (SeQuent Please International
Registry), que envolveu 2095 doentes (2234
lesões) em que o DEB foi utilizado. Os doentes
tinham BMS-ISR (n=743), DES-ISR (n=782) ou
lesões «de novo» (n=491). Deste último grupo,
101 doentes necessitaram de BMS adicional,
após o que também foi utilizado um DEB nesse
segmento. No follow-up aos 9 meses, o estudo
revelou uma baixa taxa global de TLR - 5,2%
Embora o DEB tenha
sido inicialmente avaliado
no uso clínico na ISR, o
âmbito da sua aplicação
tem sido estendido a
outras situações como o
tratamento de bifurcações
e lesões em vasos pequenos (�2,8 mm), também
com bons resultados.
(9,6% no DES-ISR, 3,8% no BMS-ISR, 1,0%
no DEB só e 2,4% no DEB+BMS) e de MACE
- 6,7% (11,6% na DES-ISR, 5,3% na BMS-ISR,
2,6% no DEB só e 2,4% no DEB+BMS). De
notar ainda que foram apenas registados 2 casos
de trombose de stent.
Embora o DEB tenha sido inicialmente avaliado no uso clínico na ISR, o âmbito da sua
aplicação tem sido estendido a outras situações
como o tratamento de bifurcações e lesões em
vasos pequenos (≤2,8 mm), também com bons
resultados. Esta última representa um grupo
especialmente difícil de tratar já que as alternativas existentes (que incluem POBA, BMS
e DES) estão associadas a elevadas taxas de
reestenose.
Os bons resultados evidenciados com o sistema pioneiro (Paccocath, que depois evoluiu para
o Sequent Please), nos estudos atrás referidos,
motivaram o interesse de várias companhias,
havendo actualmente cerca de uma dezena de
sistemas disponíveis a nível mundial, dos quais
4 estão comercializados em Portugal (Sequent
Please, Dior, Pantera Lux e In.Pact).
Parece que nos próximos anos o DEB vai
ter um papel crescente na angioplastia coronária, sendo interessante saber até que ponto as
novas plataformas (Scaffold - stent bioabsorvível) vão destronar esta e as outras tecnologias
actualmente em uso.
Vascular Systems
SeQuent Please
Balão farmacológico
®
A única evidência científica
reconhecida pela Sociedade
Europeia de Cardiologia
B. Braun Medical, Lda. | Est. Consiglieri Pedroso, 80 | Queluz de Baixo | 2730-053 Barcarena
Tel. 214 368 200 | Fax 214 368 280 | www.bbraun.pt
Vilamoura • 22 a 24 de Abril de 2012
Contribuinte nº 501506543 | Cons. Registo Com. Cascais nº 501506543 | Julho 2012
3