26
2
O CORAÇÃO E A ATIVIDADE ELÉTRICA CARDÍACA
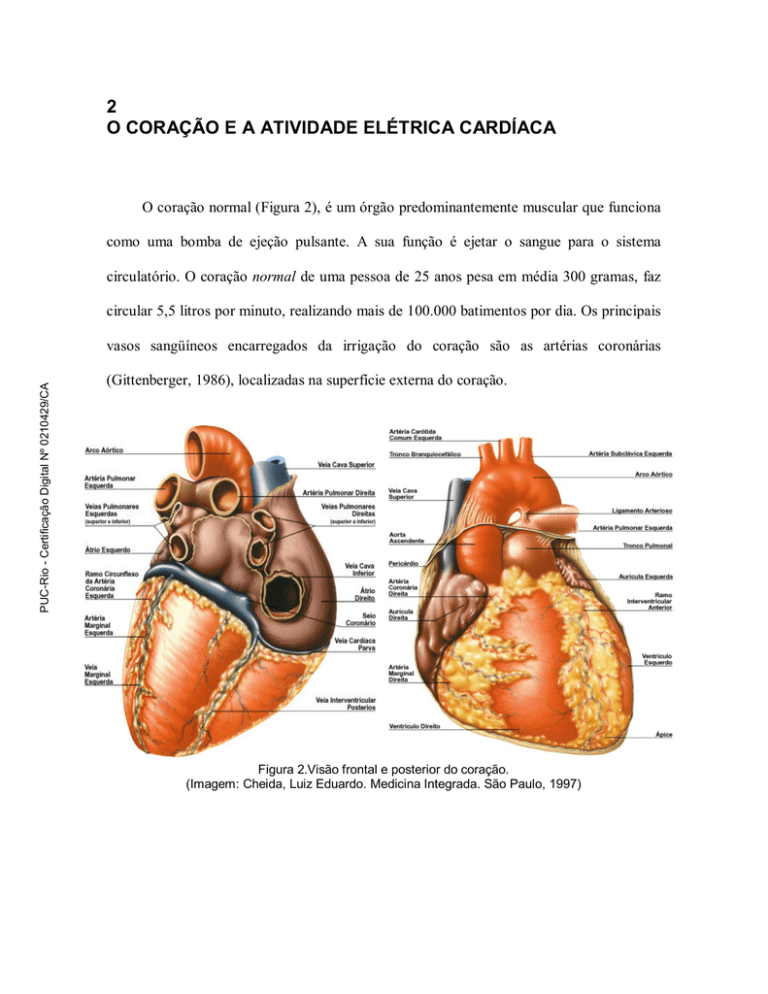
O coração normal (Figura 2), é um órgão predominantemente muscular que funciona
como uma bomba de ejeção pulsante. A sua função é ejetar o sangue para o sistema
circulatório. O coração normal de uma pessoa de 25 anos pesa em média 300 gramas, faz
circular 5,5 litros por minuto, realizando mais de 100.000 batimentos por dia. Os principais
PUC-Rio - Certificação Digital Nº 0210429/CA
vasos sangüíneos encarregados da irrigação do coração são as artérias coronárias
(Gittenberger, 1986), localizadas na superfície externa do coração.
Figura 2.Visão frontal e posterior do coração.
(Imagem: Cheida, Luiz Eduardo. Medicina Integrada. São Paulo, 1997)
27
O ciclo cardíaco consiste de um período de contração ventricular denominado de
sístole que expele o sangue dos ventriculos, seguido de um período de relaxamento
ventricular denominado de diástole, durante o qual os átrios se enchem de sangue.
Uma onda de despolarização elétrica que se propaga por todo o coração precede e
desencadeia cada contração mecânica. A despolarização começa no nódulo sinusal, ou
nódulo sino-atrial de Keith Flack, depois se propaga pelo miocárdio de ambos os átrios,
para atingir o nódulo átrio-ventricular de Tawara, localizado na região inferior do septo
interatrial (Figura 3).
PUC-Rio - Certificação Digital Nº 0210429/CA
Após ligeiro atraso no nódulo átrio-ventricular, a onda de despolarização se transmite
através do feixe átrio-ventricular (feixe de HIS), e de seus ramos esquerdo e direito para as
fibras de Purkinje, situadas abaixo do endocárdio, continuando-se com as fibras
miocárdicas comuns.
Figura 3.Esquema do sistema de condução intracardíaco.
(Imagem: Cheida, Luiz Eduardo. Medicina Integrada. São Paulo, 1997)
28
À despolarização ventricular se segue a contração ventricular e, após um intervalo de
100 a 200 ms, os ventrículos retornam a seu estado original devido à repolarização elétrica.
Os processos de despolarização e repolarização geram correntes elétricas que
circundam as membranas das células miocárdicas. Essas correntes elétricas dentro do
coração se fecham no volume condutor do tórax gerando um campo elétrico detectável na
superfície corporal. Assim, o eletrocardiograma é um registro do potencial elétrico na
superfície corporal, causado pelas correntes do volume condutor torácico que foram
PUC-Rio - Certificação Digital Nº 0210429/CA
geradas pelas correntes elétricas do coração (visto nas seções seguintes).
2.1
Registro Eletrocardiográfico
A eletrocardiografia (Seade, 2003) entrou para a prática médica há mais de um
século, graças aos estudos de fisiologia relacionada à atividade elétrica do coração humano,
realizados pelo médico e cientista holandês Willem Einthoven (1860-1927), que era
professor de fisiologia e histologia da Universidade de Leiden, uma das mais antigas
universidades holandesas, fundada em 1575.
Partindo do princípio de que o potencial elétrico gerado pela atividade cardíaca se
propaga até a superfície do corpo, Einthoven escolheu as mãos e o pé esquerdo como
pontos de contato com a pele para obtenção de sinais (Figura 4). Essas três extremidades
(braço direito, braço esquerdo e perna esquerda) formam o chamado triângulo de
Einthoven, em cujo centro se situa idealmente o coração, ilustrado na Figura 5.
29
Braço
esquerdo
Bra ço
dire ito
P erna esquerda
Figura 4.Braços e perna esquerda imersa em
solução concentrada de cloreto de sódio.
Figura 5.Triangulo eqüilátero e eixo do
coração de acordo com o desenho original de
Einthoven.
PUC-Rio - Certificação Digital Nº 0210429/CA
A escolha desses pontos gerou três combinações possíveis de registros elétricos,
denominadas derivação I ou DI (as duas mãos), II ou DII (mão direita e pé esquerdo) e III
ou DIII (mão esquerda e pé esquerdo), como ilustrado na Figura 6. Tais combinações, hoje
conhecidas como derivações bipolares de membros de Einthoven, permitiram o registro de
variações de tensão elétrica geradas pela atividade elétrica cardíaca, porque o sistema foi
concebido de modo a fazer com que os eletrodos em contato com as extremidades fossem
positivos ou negativos, dependendo da derivação que estava sendo analisada.
2.1.1
Derivações Eletrocardiográficas
O eletrocardiógrafo registra a diferença de potencial elétrico entre as duas regiões às
quais foram conectados eletrodos. Existem 12 derivações básicas (Figura 6) segundo as
quais os sensores podem ser conectados. Essas ligações podem ser consideradas
redundantes, no entanto auxiliam na redução de ruídos, bem como na análise de
determinadas regiões específicas do coração. As conexões de ECG feitas em pacientes
30
podem ser chamadas de precordiais ou periféricas, dependendo do posicionamento dos
eletrodos.
Eletrodos
Periféricos
RH
D1
LH
D2
LF
E1
E2
Eletrodos
Precordiais
E3
E4
E5
PUC-Rio - Certificação Digital Nº 0210429/CA
E6
E
L
E
T
R
O
C
A
R
D
I
O
G
R
A
M
A
D3
Derivações
Periféricas
aVR
aVL
aVF
V1
V2
V3
Derivações
Precordiais
V4
V5
RF
V6
Figura 6.Derivações Básicas de um Eletrocardiograma (Periféricas, Precordiais, Esquemático).
Abaixo são apresentadas as equações que definem as derivações periféricas:
D II = LF − RH
DI = LH − RH
aV R = RH −
LH + LF
2
aVL = LH −
RH + LF
2
D III = LF − LH
aV F = LF −
LH + RH
2
(1)
Já para as derivações precordiais, valem as seguintes equações, apresentadas abaixo:
(2)
+ RH
+ LF
, n = 1,2 L 6
3
onde n é a derivação precordial desejada e as demais informações se encontram na Figura
V
n
=
E
n
−
LH
6. Na Figura 7 é ilustrado um registro eletrocardiográfico utilizando as 12 derivações
básicas.
31
PUC-Rio - Certificação Digital Nº 0210429/CA
Figura 7.Doze derivações básicas do ECG.
(http://www.emedicinehealth.com/articles/10973-8.asp)
No caso dessa dissertação, a derivação utilizada é uma modificação da DII
denominada MLII (modified lead II). Essa derivação modificada é indicada para realizar
leituras por longos períodos, principalmente em pacientes acamados ou submetidos a
exames de holter (equipamento acoplado ao paciente durante um período de
aproximadamente 24h, adquirindo sinais enquanto a pessoa tem uma vida “normal”).
A MLII é uma derivação bipolar paralela à derivação DII padrão. Quanto a seu
posicionamento anatômico, um eletrodo é colocado na crista ilíaca esquerda, e o outro é
posicionado na fossa infraclavicular, medial à borda do músculo deltóide, 2 cm abaixo da
borda da clavícula direita. A MLII apresenta características típicas da derivação DII,
portanto foram utilizados nessa dissertação os valores limites da DII, para definição da
normalidade. Para melhor compreensão, nas seções seguintes são apresentadas as
morfologias das derivações em estudo, bem como suas ondas componentes.
32
2.2
Morfologia do Sinal Eletrocardiográfico
Uma condição cardíaca normal vai depender de um grande número de variáveis, onde
um funcionamento considerado normal em uma pessoa pode não ser normal em outra. No
entanto, existem alguns intervalos de valores que podem informar sua normalidade.
Devem-se levar em consideração informações como idade, sexo, biotipo, condição clínica,
uso de medicamentos, entre outras.
PUC-Rio - Certificação Digital Nº 0210429/CA
A Figura 8 ilustra o registro elétrico de um ciclo cardíaco, com informações dos
componentes analisados no ECG.
Onda “R”
Ponto J
Complexo “QRS”
Intervalo “PR”
Onda “P”
Onda “Q”
Onda “T”
Segmento ST
Onda “S”
Intervalo QT
Figura 8.Componentes analisados no ECG (Sinal do MIT-BIH).
2.2.1
A Onda “P”
A onda “P” representa a despolarização atrial. A primeira parte da onda corresponde
à despolarização do átrio direito e a parte final à despolarização do átrio esquerdo
(Braunwald, 2000). A função da contração atrial é o enchimento final dos ventrículos com
o sangue armazenado em seu interior. A repolarização atrial não é registrada no ECG,
33
porque ocorre simultaneamente à despolarização ventricular que tem maior amplitude
devido à maior massa muscular dos ventrículos, sendo portanto um processo elétrico mais
potente. Os valores informados abaixo variam conforme a derivação eletrocardiográfica
analisada (Figura 7). Como características da onda “P”, destacam-se:
•
Duração: varia conforme a idade e a freqüência cardíaca, sendo considerado
normal, 0,05 s a 0,12 s em DI e DII, 0,12 s a 0,20 s em DIII, 0 s a 0,08 s em
V1 (Braunwald, 2000);
PUC-Rio - Certificação Digital Nº 0210429/CA
•
Amplitude: a tensão máxima situa-se entre 0,02 mV e 0,10 mV em DI, 0,03
mV e 0,20 mV em DII, 0 mV e 0,20 mV em DIII, 0,005 mV e 0,080 mV em
V1 (Braunwald, 2000);
2.2.2
O Intervalo “PR”
O espaço compreendido desde o início da ativação atrial até o início da ativação
ventricular é denominado intervalo “PR”, sendo que este varia de acordo com a idade do
paciente e a freqüência cardíaca. De um modo geral, a normalidade varia entre 0,12 s e
0,20 s ou 0,22 s (Braunwald, 2000).
2.2.3
O Complexo “QRS”
O complexo “QRS” corresponde à despolarização total dos ventrículos,
representando a maior onda do eletrocardiograma. Após a despolarização ventricular, o
coração bombeia o sangue para a circulação sistêmica (ventrículo esquerdo, maior e com
34
paredes mais reforçadas) e para a circulação pulmonar (ventrículo direito). As principais
características do complexo “QRS” são:
•
Duração: o período de tempo durante o qual se apresenta o complexo “QRS”,
vai desde o início da ativação septal (início da onda “Q”) até o final da
despolarização das porções basais do septo e dos ventrículos (fim da onda
PUC-Rio - Certificação Digital Nº 0210429/CA
“S”), com duração normal de 0,05 s a 0,10 s.
•
Morfologia: é extremamente variável conforme a derivação avaliada.
•
Amplitude: é muito variável. Os valores da tabela abaixo são apresentados em
mV (Braunwald, 2000);
Ondas
DI
0 a 0,1
Q
0,1 a 1,0
R
0 a 0,5
S
DII
DIII
AVR
AVL
AVF
V1
0 a 0,16 0 a 0,23
0 a 0,11
0 a 0,17
0
0,2 a 1.6 0,1 a 1,2
0 a 0,29
0 a 0,82
0 a 1,38 0,1 a 0,6
0 a 0,37 0 a 0,64 0,22 a 1,18 0 a 0,58
0,3 a 1,3
Tabela 1.Amplitudes das ondas do complexo “QRS” normal.
V5
0 a 0,18
0,7 a 2,1
0 a 0,5
V6
0 a 0,18
0,5 a 1,8
0 a 0,2
2.2.4
O Segmento “ST”
O segmento “ST” corresponde ao intervalo entre o final do complexo “QRS”,
também conhecido como ponto “J”, e o início da onda “T”. É normalmente isoelétrico (0
mV) e sua duração geralmente não é determinada, pois é avaliado englobado ao intervalo
“QT”. Este segmento é avaliado em termos de seu desnivelamento em relação à linha
isoelétrica de repouso na fase de diástole entre os ciclos cardíacos.
35
2.2.5
O Intervalo “QT”
O Intervalo “QT” é medido do início do complexo “QRS” até o final da onda “T”,
variando com a freqüência cardíaca (Braunwald, 2000), e sendo maior em mulheres. Esse
intervalo corresponde à duração total da sístole ventricular. O “QTc” corresponde ao
intervalo “QT” corrigido para a freqüência cardíaca de 60 bpm. O valor máximo para a
normalidade no homem é de 0,39 s, e na mulher 0,44 s. Bazett (Bazett, 1920) propôs uma
PUC-Rio - Certificação Digital Nº 0210429/CA
fórmula para a estimação adaptada à freqüência cardíaca:
QT
QTc =
R'− R' '
(3)
onde QT corresponde à duração do intervalo QT e R’ – R’’ corresponde à distância entre os
picos das ondas “R” consecutivas.
2.2.6
A Onda “T”
A onda “T” é a primeira deflexão positiva, ou negativa, que surge após o segmento
“ST”. Representa a repolarização ventricular, com voltagem menor que a do “QRS”. Como
principais características da onda “T”, destacam-se:
•
Duração: sua duração específica não é medida, e sim incluída na duração do
intervalo “QT”;
•
Morfologia: a onda “T” normal é assimétrica, com o ramo ascendente lento e
o descendente rápido;
•
Amplitude: não existem critérios para a amplitude normal de “T”, geralmente
se apresenta menor que o “QRS”, variando de 0,1 mV a 0,3 mV em DI, 0,1
36
mV a 0,2 mV em DII, -0,2 mV a 0,2 mV em DII, -0,1 mV a 0,2 mV em aVl,
0 mV a 0,4 mV em aVF, -0,02 mV a 0,2 mV em V1, 0,2 mV a 0,7 mV em V5,
0,1 mV a 0,4 mV em V6 (Braunwald, 2000).
2.3
Patologias Cardíacas
Existem inúmeras patologias cardíacas (Schomig, 2000; Sepulveda, 2002), no
PUC-Rio - Certificação Digital Nº 0210429/CA
entanto, aqui somente serão tratadas algumas mais utilizadas na detecção por sistemas de
reconhecimento de registro eletrocardiográfico.
principais
patologias
cardíacas
estudadas
Nas próximas seções serão vistas as
em
análise
automática
de
sinais
eletrocardiográficos.
2.3.1
Arritmias Cardíacas
Em condições normais o marca-passo dominante para a ativação elétrica do coração é
o nódulo sinusal, localizado na porção alta do átrio direito, que dispara estímulos com uma
freqüência entre 60 e 100 bpm. Através de uma série de feixes internodais o impulso
elétrico propaga-se pelos átrios até o nódulo atrioventricular (AV) com freqüência de
disparo de 40-60 bpm, ilustrado na Figura 3. Após passar através do nódulo AV o estímulo
elétrico penetra no feixe de His, localizado no septo interventricular, passa pelos ramos
direito e esquerdo do feixe de His, pelas fibras de Purkinje e finalmente atinge o miocárdio
ventricular. A junção “Purkinje Músculo” tem células marcapasso que disparam estímulos
com freqüência cardíaca (FC) entre 20-40 bpm.
37
Para a constatação da arritmia é muito importante analisar a freqüência cardíaca e a
morfologia das ondas do registro eletrocardiográfico. Seguem alguns tipos de arritmias:
•
Taquicardia sinusal: Precedidas por ondas “P”, FC acima de 100 bpm e em
geral abaixo de 200 bpm, em repouso;
•
Bradicardia sinusal: presença de FC abaixo de 60 bpm, tendo complexos
“QRS” precedidos de onda “P”, com “PR” normal;
•
Extra-sístoles supraventriculares: Estas extra-sístoles por definição são
PUC-Rio - Certificação Digital Nº 0210429/CA
batimentos precoces (ou antecipados) que geram irregularidades no ritmo
cardíaco, podendo ser atriais ou juncionais (disparo nascido no nódulo AV).
Por serem supraventriculares em geral apresentam complexos “QRS”
normais. As atriais são precedidas por onda “P” e as juncionais são batimentos
precoces, com complexo “QRS” normal, não precedido de onda “P”;
•
Fibrilação atrial (FA): tipicamente caracteriza-se pela presença de intervalos
“R-R” irregulares, ausência de ondas “P”, e irregularidades na linha de base,
com freqüência atrial entre 400 a 600 bpm e freqüência ventricular variável.
Dependente da capacidade de condução do nódo AV (FA com boa resposta
tem FC média entre 60 a 130, chegando até a 140 bpm; baixa resposta tem FC
abaixo de 60 bpm; e alta resposta tem FC acima de 140 bpm);
•
Flutter atrial: taquicardia com intervalos R-R regulares, ondas “F” de flutter,
com freqüência atrial de 300 bpm e tipicamente freqüência ventricular de 150
bpm. Quando a condução pelo nódulo AV está deprimida, a freqüência
ventricular em geral é mais baixa, podendo inclusive os intervalos R-R
ficarem irregulares;
38
•
Extra-sístoles ventriculares: são batimentos precoces, com complexos “QRS”
tipicamente alargados, anormais, não precedidos por onda “P”.
•
Fibrilação ventricular: ritmo com ausência de onda “P” e de complexos
“QRS”, apenas com um ondulado irregular na linha de base, sendo essa com
maior ou menor amplitude. É o ritmo encontrado em 85% dos ECG
registrados durante parada cardíaca (Braunwald, 2000);
•
BAV (Bloqueio Átrio Ventricular) Alterações do intervalo “PR” (duração
PUC-Rio - Certificação Digital Nº 0210429/CA
maior que 0,20 s).
•
BAV total: presença de freqüência ventricular lenta, com ondas “P” e
complexos “QRS” presentes, porém em freqüências diferentes e totalmente
dissociados (atividade atrial ocorrendo independente da atividade ventricular).
•
Bloqueios de Ramo: Distúrbios da condução intraventricular do estímulo
elétrico originado em região acima da bifurcação do feixe de His. A
propagação elétrica pode estar prejudicada no ramo direito ou no ramo
esquerdo do feixe de His. Determina alterações do complexo QRS, segmento
ST e onda T.
2.3.2
Alterações eletrocardiográficas conseqüentes à redução da irrigação
sangüínea do miocárdio
A súbita redução ou interrupção do fluxo sangüíneo em algum ramo das artérias
coronárias impede a nutrição adequada do tecido cardíaco. Esta região miocárdica que não
recebe irrigação sanguínea adequada passa a apresentar alterações eletrofisiológicas
devidas ao surgimento de zonas de isquemia, lesão ou mesmo de morte tecidual (infarto)
39
que se refletem em alterações no eletrocardiograma de superfície descritas a seguir
(Guidugli, 1997).
Um dos causadores de isquemias e infartos é a aterosclerose, que consiste em um
acúmulo de gordura e posterior calcificação nas paredes internas dos vasos sangüíneos,
causando uma perda de elasticidade e o endurecimento do local, ocupando a luz do vaso
(espaço por onde o sangue é transportado), podendo levar à obstrução total das artérias.
As principais características eletrocardiográficas são alterações da onda T (zona de
isquemia); desnivelamento do segmento “ST” (zona de lesão); onda “Q” proeminente no
PUC-Rio - Certificação Digital Nº 0210429/CA
complexo “QRS” (zona já infartada, com necrose celular).
No próximo capítulo serão tratados assuntos voltados à inteligência computacional.
Essas técnicas foram utilizadas para adquirir e interpretar várias informações relevantes a
esse trabalho.