Oftalmologia - Vol. 34: pp. 321 - 328
O Drusen do Disco Óptico em Imagens
Ana Miguel Quintas 1, Leonor Almeida 2, Eliana Neto 1, Rui Ferreira 2, Manuel Monteiro-Grillo 3
1 – Interna do Internato Complementar de Oftalmologia
2 – Assistente Hospitalar Graduado de Oftalmologia HSM
3 – Director de Serviço de Oftalmologia HSM
Clínica Universitária de Oftalmologia – CHLN/Hospital de Santa Maria
Centro de Estudo de Ciências da Visão – Faculdade de Medicina de Lisboa
[email protected]
RESUMO
Introdução: O drusen do disco óptico (DO) é uma alteração estrutural caracterizada pelo
depósito de material “hyaline-like” calcificado dentro ou na sua superfície. Clinicamente
está presente em 0.34% da população. Sendo mais frequentemente bilateral, representa
uma causa importante de pseudopapiledema. Embora assintomático pode originar
alterações dos campos visuais. Objectivo: Discutir a importância no diagnóstico e
prognóstico das possíveis apresentações de drusen do disco óptico nos diversos meios
complementares de imagem. Material e Métodos: A propósito de um caso clínico
estudou-se o drusen bilateral do DO diagnosticado clinicamente. Realizou-se ecografia
do globo ocular, retinografia com e sem filtro de cobalto, TC-CE, OCT do disco óptico,
análise da CFN por polarimetria laser GDx VCC e perimetria estática computorizada.
Resultados: São descritas as apresentações do drusen do DO nos meios complementares
de imagem realizados. Conclusões: O diagnóstico do drusen do disco óptico é um
diagnóstico clínico de presunção. A ecografia B-scan confirma o diagnóstico. A TC-CE
é útil para exclusão de causas de papiloedema. Sugere-se a realização de campos visuais
com perimetria estática computorizada e estudos estruturais da camada de fibras nervosas
retinianas na altura do diagnóstico e utilização desses mesmos meios para avaliação da
progressão da doença.
ABSTRACT
Imagiology of the Optic Disc Drusen
Introduction: Optic disc drusen are composed of hyaline-like calcific material within
the substance of the optic nerve head or in its surface. Clinically, they are present
in about 0,34% of the population. Being often bilateral, they are an important cause
of pseudopapiloedema. Although being asymptomatic, they can cause visual field
defects. Objective: To argue the relevance in the diagnosis and prognosis of the various
O presente trabalho foi apresentado na forma de Comunicação Livre no 51.º Congresso da Sociedade Portuguesa de Oftalmologia, Porto,
4 de Dezembro de 2008.
VOL. 34, JANEIRO - MARÇO, 2010
321
Ana Miguel Quintas, Leonor Almeida, Eliana Neto, Rui Ferreira, Manuel Monteiro-Grillo
presentations of optic disc drusen using different imaging methods. Material and
Methods: One case of bilateral optic disc drusen clinically diagnosed was used to study
its different imaging presentations. It was performed ultrasonography, fundus photography,
pre-injection control photography, CT, optic disc OCT, RFNL analysis with scanning laser
polarimetry (GDxVCC) and computerized static perimetry. Results: Description of the
studied drusen presentations. Conclusions: Optic disc drusen are diagnosed firstly by
clinical presumption. B-scan ultrasonography confirms the diagnosis. CT is useful to
exclude papiloedema. It’s suggested visual field testing with computerized static perimetry
and retinal nerve fibre layer structural analysis at the diagnosis and to evaluate the disease
progression.
Palavras-chave: Drusen disco óptico; Pseudopapiledema; Imagiologia; Campos visuais.
Key words: Optic disc drusen; Pseudopapiloedema; Imagiology; Visual fields.
Introdução
O
drusen do disco óptico (DO) é uma alteração estrutural caracterizada pelo deposito no interior ou na superfície do DO de
material “hyaline-like” de origem axoplasmática secundariamente calcificado 1. Sendo
geralmente bilateral, representa uma causa
importante de pseudopapiledema 5 . É uma
patologia congénita, apenas visível a partir da
primeira ou segunda década de vida quando
aumenta de tamanho, dando um aspecto irregular e nodular à superfície do DO. Ocorre predominantemente em caucasianos (85%), sem
preferência de sexo, sendo bilaterais em 70%
a 91,2%. Embora clinicamente visíveis em
apenas 0,34% da população, estudos de
autópsias mostram uma incidência de 0,41% a
2,0% 1,2. Alguns autores sugerem um carácter
heredofamiliar com transmissão autossómica
dominante de penetração variável 6.
Os drusens papilares foram considerados
durante muito tempo como uma simples curiosidade oftalmoscópica. Hoje sabe-se que,
embora assintomáticos por longo tempo, podem
com o crescimento originar alterações no campo
visual. Destas alterações a mais frequente é o
aumento da mancha cega (68%), seguida dos
defeitos arqueados e constrição concêntrica do
322
campo visual 8,19,20. Os mecanismos fisiopatológicos possíveis são o sofrimento directo
do nervo óptico provocado pelos drusens e a
compressão das fibras nervosas provocada pelo
próprio volume dos drusens 3.
O recurso a técnicas de imagem permite
a avaliação do compromisso anatómico e
um melhor entendimento do seu mecanismo
fisiopatológico, servindo ainda para afirmar
precocemente a existência de um diagnóstico de
sofrimento das fibras nervosas e seu prognóstico bem como a consequente adopção de
uma adequada atitude terapêutica (no caso
frequente de associação a hipertensão ocular).
Sendo a ecografia o exame de diagnóstico mais
sensível, o drusen do DO tem apresentações
típicas noutros exames de imagem como a TC
da órbita e crânio-encefálica, o OCT, o GDx e a
retinografia com filtro de cobalto 1,3,4.
Material e Métodos
A propósito de um caso clínico de uma
criança de 11 anos, sexo masculino, enviada para
a Consulta de Oftalmologia para esclarecimento
de possível papiledema num contexto de
cefaleia, estudou-se o drusen bilateral do DO
OFTALMOLOGIA
O Drusen do Disco Óptico em Imagens
diagnosticado clinicamente – apresentava
ao exame do fundo ocular discos ópticos de
contornos mal definidos e pulso venoso espontâneo ODE. Com o objectivo de estudar as
várias apresentações imagiológicas desta
patologia, realizou-se ecografia do globo ocular,
retinografia com e sem filtro de cobalto, TC-CE,
OCT (Zeiss Stratus OCT II) do disco óptico,
análise da CFN por Polarimetria laser GDx
VCC. Foi ainda realizada perimetria estática
computorizada (PEC) Octopus G-Standard
TOP.
Resultados
Foram obtidas as seguintes imagens:
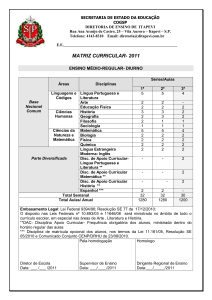
Fig. 1 – Retinografia ODE – Discos ópticos corados de contornos mal definidos sem alterações vasculares associadas.
Fig. 2 – Retinografia com filtro de cobalto – Autofluorescência do DO em OE.
VOL. 34, JANEIRO - MARÇO, 2010
323
Ana Miguel Quintas, Leonor Almeida, Eliana Neto, Rui Ferreira, Manuel Monteiro-Grillo
Fig. 3 – Ecografia B-scan: ODE: imagem hiperecogénica ao nível da papila evidenciada com a diminuição do ganho e condicionando cone de sombra posterior.
Fig. 4 – TC-CE – ODE: imagens punctiformes hiperintensas compatíveis
com calcificações adjacentes ao disco
óptico.
324
OFTALMOLOGIA
O Drusen do Disco Óptico em Imagens
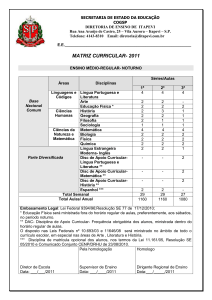
OD
OE
Fig. 5 – OCT do DO – alteração morfológica do disco óptico caracterizada pelo apagamento da escavação fisiológica e elevação dos bordos da papila em ODE.
Fig. 6 – PEC – OD: discreto defeito difuso associado a uma área de escotoma arqueado superior e degrau nasal associado;
OE: discreto defeito difuso associado a uma área de escotoma denso arqueado superior e inferior e degrau nasal associado.
VOL. 34, JANEIRO - MARÇO, 2010
325
Ana Miguel Quintas, Leonor Almeida, Eliana Neto, Rui Ferreira, Manuel Monteiro-Grillo
Fig. 7 – GDx VCC – atrofia nasal inferior e temporal inferior com NFI de 31
em OD; atrofia nasal inferior e temporal inferior com NFI de 34 em OE.
Discussão
O drusen do disco óptico (DO) constitui
para o oftalmologista um desafio diagnóstico,
prognóstico e terapêutico. Com diversas expressões imagiológicas, o recurso a este tipo de
meios deverá respeitar uma metodologia clara
no sentido de optimizar a sua utilização para
efeitos diagnósticos e prognósticos, e ainda
enquanto indicador de eventual necessidade
terapêutica.
A observação fundoscópica é fundamental
no diagnóstico do drusen do DO. A presença
de pulso venoso espontâneo (que ocorre em
80% dos casos), permite excluir a hipótese
de hipertensão intracraniana como causa de
326
edema da papila, tal como se verificou no
nosso doente. Mesmo na ausência de pulso
venoso espontâneo, o diagnóstico provisório
de drusen do DO é apoiado por outros sinais
fundoscópicos: presença de vasos de calibre,
trajecto e emergência normais, relação arteriovenosa mantida, camada de fibras nervosas
peripapilares sem alterações. Estes dados são
indicadores de pseudoedema papilar e de que
a elevação do disco não resulta de edema dos
axónios 7.
Os drusens podem no entanto ser acompanhados de anomalias vasculares (aumento da
tortuosidade vascular, artérias ciliorretinianas,
shunts optociliares) que devem ser pesquisadas
atendendo às complicações que delas decorrem,
OFTALMOLOGIA
O Drusen do Disco Óptico em Imagens
nomeadamente oclusão da artéria ou veia central
da retina, neovascularização subretiniana ou
hemorragia subretiniana 4,9,21.
A Ecografia B-scan (Fig. 3) é o método
mais sensível para a confirmação diagnóstica de
drusen de disco óptico, ainda que os resultados
sejam dependentes do examinador, necessitando
de manuseamento por técnicos experientes 10.
Os drusens papilares evidenciam grande densidade ecográfica impondo-se a utilização de
ecos com ganhos variáveis, recorrendo-se por
isso à atenuação acústica, que melhor os evidencia 7,10. Quando os drusens são superficiais a
ecografia revela-se um método bastante eficaz
ao identificar a presença de calcificação nem
sempre identificada na fundoscopia (Fig. 1).
A calcificação do drusen é evidenciada pelo
cone de sombra posterior à imagem hiper-recogénica propriamente dita. Quando se
localizam profundamente na estrutura do nervo
não são visíveis à fundoscopia e o seu diagnóstico requer a realização de exames complementares de imagem como a Ecografia B-scan
– detectam-se imagens hiperreflectivas no seio
de uma estrutura hiporreflectiva que é o nervo
óptico 11.
A TC da órbita e CE (Fig. 4) faz igualmente
diagnóstico de drusen de DO revelando imagens
hiperintensas adjacentes ao nervo óptico.
Embora não seja um exame de primeira linha
para o diagnóstico é mandatório em caso de
dúvida de papiloedema.
A apresentação típica do drusen do DO
na tecnologia OCT está patente na Fig. 5 que
mostra apagamento da escavação do disco
óptico e elevação dos bordos da papila.
Têm sido registados defeitos dos campos
visuais nos doentes com esta patologia, constando de alterações específicas arqueadas
superiores e inferiores, mais frequentemente
defeitos nasais inferiores, aumento da mancha
cega ou defeitos difusos 8,19,20. Está descrita
uma correlação entre o tamanho dos do drusen
do DO e o defeito de campo visual 20. No caso
descrito existe uma assimetria entre os defeitos
de campo visual sendo mais acentuados no
OE onde os drusens são de maiores dimensões
VOL. 34, JANEIRO - MARÇO, 2010
(Fig. 6). Admitimos que os campos visuais (com
comprovada fiabilidade) poderão ter utilidade
como marcador prognóstico desta patologia.
As novas técnicas de imagem baseadas em
princípios fisicos diferentes permitem, antes do
compromisso dos campos visuais, o estudo da
camada de fibras nervosas retinianas (OCT,
GDxVCC) e podem assim avaliar a repercussão
dos drusens sobre as fibras nervosas, com ou
sem hipertensão ocular associada. Perante
o conhecimento de que os drusens levam à
perda das fibras nervosas, torna-se imperativo
a avaliação da CFNR, para detecção precoce de
lesão nessa estrutura 15,16,17,18.
No caso que motivou este estudo existem
alterações demonstradas pelo GDxVCC
(Fig. 7) na CFNR temporais e nasais superiores
e inferiores de maior magnitude em OE mas
com NFI pouco alterado, o que pode indiciar
uma alteração detectada precocemente.
Em caso de associação com hipertonia ocular
não existe nenhum estudo que permita distinguir
a perda de fibras nervosas atribuível ao drusen
ou ao glaucoma. Estas novas tecnologias têm
portanto um papel importante na identificação
das áreas de perda de fibras axonais sendo
importante reduzir a pressão ocular no caso de
uma hipertonia associada 12.
O registo fotográfico sem injecção de
contraste tem um papel mais académico e
permite a visualização da autofluorescência do
disco que é um bom sinal diagnóstico mas que
falha nas situações de drusens profundos, como
é exemplo o caso descrito em que apenas se
identifica a autofluorescência no olho esquerdo
(Fig. 2). A autofluorescência do DO deve ser
usada apenas para confirmação de drusens
visíveis na fundoscopia 13,14.
Conclusões
O diagnóstico do drusen do disco óptico é
na grande maioria dos casos um diagnóstico
clínico de presunção. É importante confirmar o
diagnóstico com realização de ecografia B-scan
particularmente em caso de drusens profundos
ou ausência de pulso venoso espontâneo.
327
Ana Miguel Quintas, Leonor Almeida, Eliana Neto, Rui Ferreira, Manuel Monteiro-Grillo
A TC-CE é útil para exclusão de causas de
papiloedema. Sugere-se a realização de campos
visuais com perimetria estática computorizada
e estudos estruturais da camada de fibras
nervosas retinianas na altura do diagnóstico e
utilização desses mesmos meios para avaliação
da progressão da doença, follow up de uma
eventual alteração inicial ou surgimento de
sintomatologia.
Bibliografia
11. LAM BL, MORAIS CG JR, PASOL J.: Drusen of the optic
disc. Curr Neurol Neurosci Rep Sep 2008; 8(5):404-8
12. F REITAS S, M ONTEIRO M, C OENTRÃO L, F ALCÃOREIS F.: Drusas da Papila. Estudo retrospectivo. Acta
Oftalmológica 2003; 13: 5-8
13. L EFRANÇOIS A, B ARRAULT O, P ARC C, B REZIN A,
BERKANI M, LACHKAR Y.: Drusen papillaires: intérêt
des nouvelles imageries?. J Fr Ophtalmol 2003 Oct;
26 Spec No 2:S23-30
14. K URZ -L EVIN MM, L ANDAU K.: A comparison of
imaging techniques for diagnosing drusen of the optic
nerve head. Arch Ophthalmol 1999 Aug; 117(8):1045-9
15. SAVINO PJ, GLASER JS, RONBERG MA.: A clinical
analysis of pseudopapilledema. Arch Ophthalmol
1979; 97: 71-75
16. LORENTZEN SE.: Drusen of the optic disc, an irregularly dominant hereditary affection. Acta Ophthalmol 1961; 39: 626-643
17. ABREU, G.: Ultra-sonografia ocular: atlas & texto. 3ª
ed. Rio de Janeiro: Cultura Médica. 2002. p.137-38
18. ROH S, NOECKER RJ, SCHUMAN JS, HEDGES TR 3RD,
WEITER JJ, MATTOX C.: Effect of optic nerve head
drusen on nerve fiber layer thickness. Ophthalmology
1998 May; 105(5):878-85
19. PURCELL JJ, GOLDBERG RE.: Hyaline bodies of the
optic papilla and bilateral acute vascular occlusions.
Ann Ophthalmol 1974; 6: 1069-1076
328
10. BOLDT HC, BYME SF, DIBERNARDO C.: Echographic
evaluation of optic disc drusen. J Cl Neurophthalmol
1991; 11: 85-91
11. MC NICHOLAS MMJ, P GRIFFIN J F.: Sonography in
optic disc drusen: Imaging and role in diagnosis when
fundoscopic findings are normal; ARJ:163:161-3
1994
12. QUIGLEY HA, MILLER NR, GEORGE T.: Clinical evaluation of nerve fiber layer atrophy as an indicator of
glaucomatous optic nerve damage. Arch Ophthalmol
1980; 98:1564-71
13. K OKEL JC, F RANCOIS P.: A propos de l’autofluorescence des drusen de la papille. Bull Soc Ophthalmol Fr 1982; 82:609
14. KELLY JS.: Autofluorescence of drusen of the optic
nerve head. Arch Ophthalmol 1974; 92:263-264
15. CAPRIOLI M, GREANEY M, PARK KH.: Measurement
of nerve fiber layer thickness near the disc margin by
OCT enhances early detection of glaucoma. ARVO.
691:2001
16. TATLIPINAR S, KADAVIFCILAR S, BOSKURT B et al.:
Polarimetric nerve fiber analysis in patients with
visible optic nerve head drusen. J Neuroophthalmol
2001; 21:245-9
17. TJON-FO-SANG M, DE VRIES J, LEMIJ HG.: Measurement by nerve fiber analyser of retinal nerve fiber
layer thickness in normal subjects and patients with
ocular hypertension. Am J Ophtalmol 1996; 122:220-7
18. ANTON A, ZANGWILL L, EMDADI A, WEINREB RN.:
Nerve fiber layer measurementss with scanning laser
polarimetry in ocular hypertension. Arch Ophthalmol
1997; 115:331-4
19. LANSCHE RK, RUCKER CW.: Progression of defects in
visual fields produce by hyaline bodies in optic disc.
Arch Ophthalmol 1957; 58: 115-121
20. RUCKER CW.: Defects in visual fields produce by
hyaline bodies in the optic disc. Arch Ophthalmol
1944; 32: 56-59
21. SANDERS TE, GAY AJ, NEWMAN M.: Hemorrhagic
complications of drusen of the optic disc. Am J Ophthalmol 1971; 71:204-217
OFTALMOLOGIA