Vírus da Imunodeficiência Humana (VIH-1/VIH-2) – Ag.p24 e Anticorpos
Totais (IgM + IgG) Anti gp41/120 (VIH1), gp36 (VIH2) e Ag. Grupo O
(soro/plasma)
Descrição
O VIH (tipo 1 e 2) pertence à família dos Retroviridae. São vírus com invólucro que
possuem um genoma de ARN apresentando uma homologia entre a sua sequência
nucleotídica de cerca de 50%. Enquanto a infeção provocada pelo VIH-1 (genogrupos:
M e O) está dispersa por todos os continentes, a do VIH-2 está limitada, principalmente,
à África ocidental (região endémica) e às populações migrantes dessa região. O VIH é
transmitido principalmente por via parentérica (contacto “sangue-sangue”), sexual e
transplacentar ou perinatal (vertical mãe-feto).
Após a exposição infetante ao VIH o genoma viral pode encontrar-se quer no
soro/plasma (viremia), quer incorporado no ADN das células do hospedeiro (ADN
proviral), principalmente nos linfócitos (T-CD4) e nos monócitos-macrófagos, evoluindo
na maior parte dos casos, numa fase posterior mais ou menos tardia, para a síndroma
de imunodeficiência humana adquirida (SIDA).
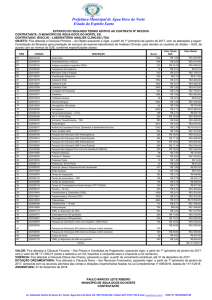
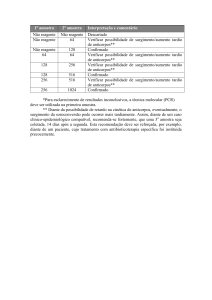
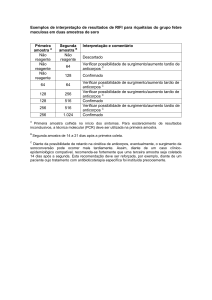
Cronologia bioimunológica da infeção pelo VIH:
- 1º) Fase de viremia: presença de antigénios (exemplo: antigénio p24) e de ácidos
nucleicos virais no soro/plasma (ARN-VIH); os ensaios de biologia molecular (exemplo:
PCR - transcrição reversa) podem identificar a presença de ARN-VIH a partir do 10º dia
da infeção primária (exposição ao agente).
- 2º) Seroconversão: ocorre em cerca de 95% dos doentes nos primeiros 6 meses de
infeção, principalmente entre a 3ª e a 6ª semana depois do início da viremia; a janela
de seroconversão mais estreita para os ensaios imunoquímicos de rotina (exemplo:
rastreio combinado VIH-1/VIH-2) é de aproximadamente 3 semanas para os de terceira
geração e de 2 semanas para os de quarta (incorporam a pesquisa de anticorpos antiVIH-1 e 2 e adicionalmente do antigénio p24).
- 3º) Fase tardia da SIDA (falência total do sistema imunitário): doentes seronegativos
apresentando apenas antigénios e ácidos nucleicos virais no soro/plasma (ARN-VIH).
Valor semiológico
A determinação dos anticorpos anti-VIH-1/VIH-2 tem o seu principal valor semiológico,
como abordagem inicial de rastreio, na identificação os doentes que foram infetados
pelo VIH-1, VIH-2 ou ambos.
Informação adicional
Diagnóstico serológico:
- É efetuado utilizando ensaios imunoquímicos de rotina (rastreio) de quarta geração.
- Causas mais frequentes de falsos resultados não reativos e reativos:
» Falsos resultados não reativos (“negativos”):
* Doentes imunocomprometidos (resposta imune reduzida, deficiente ou ausente, que é
dependente da gravidade da disfunção que lhe está subjacente).
* Valores dos anticorpos presentes na amostra inferiores aos limites de deteção dos
métodos.
* Fase de janela serológica.
* Doentes com crioglobulinemia (sequestro dos anticorpos no crioprecipitado).
* Presença de um interferente bloqueante (exemplos: hiperimunoglobulinemia IgG ou
IgM policlonal, administração prévia de IgG hiperimune e presença de anticorpos
endógenos ou de paraproteínas).
Data emissão: 2015-11-12
Pag. 1 de 2
» Falsos resultados reativos / “positivos” (apresentam-se caracteristicamente com valores
baixos muitas vezes discordantes com os que foram obtidos anteriormente ou com os
de outros testes laboratoriais, assim como com a história clínica do paciente e com os
dados ou fatores epidemiológicos da população a que pertence ou com a qual teve
contacto):
* A taxa de falsos resultados reativos (“positivos”) de qualquer ensaio de serologia
infeciosa é função da sua especificidade e da prevalência da doença na população
representada pelo paciente; nas situações em que a prevalência de uma determinada
patologia infeciosa é baixa, uma parte muito significativa dos resultados reativos são
falsos “positivos”, mesmo que se esteja a usar um método com elevada especificidade;
o valor preditivo positivo (VPP: frequência com que um resultado reativo representa um
verdadeiro positivo) de um ensaio é diretamente proporcional à prevalência da
doença.
* Reações cruzadas com outros agentes infeciosos (exemplo: infeções virais comuns);
este tipo de interferência é devido a uma resposta policlonal reativa do sistema imune.
* Vacinações ou imunizações recentes e hiperimunoglobulinemia IgM ou IgG.
* Presença de anticorpos endógenos (autoanticorpos presentes nas doenças
autoimunes, anticorpos heterófilos dos quais fazem parte o fator reumatóide e
anticorpos humanos anti-animais por exposição social, ocupacional ou profissional a
animais; a sua prevalência na população em geral é de cerca de 40%).
* Insuficiência renal (hemodiálise crónica), neoplasias das células linfóides, fibrose
quistica, mulheres multíparas, transfusões de sangue ou dos seus derivados, doenças
hepáticas crónicas e pacientes com comportamentos aditivos em relação a drogas de
abuso que utilizam a via endovenosa para a sua administração.
* Presença transitória de anticorpos da classe IgG não produzidos pelo hospedeiro por
transferência passiva: persistência que se prolonga geralmente até aos 9 meses de
idade dos anticorpos maternos transferidos para a circulação do feto durante a
gravidez (transplacentar).
Os anticorpos endógenos (autoanticorpos presentes nas doenças autoimunes e
específicos antianalitos, anticorpos heterófilos dos quais fazem parte o fator reumatóide
e anticorpos humanos anti-animais) que podem ser da classe IgG, IgA, IgM ou, mais
raramente, IgE e cuja prevalência na população em geral é de cerca de 40% podem
estar na origem de interferências positivas (falsos resultados elevados) ou negativas
(falsos resultados diminuídos) em relação ao valor real. As situações clínicas e as
circunstâncias que favorecem o aparecimento dos anticorpos endógenos e o tipo de
interferências que induzem nos ensaios imunoquímicos são múltiplas e estão associadas
frequentemente com doenças autoimunes (exemplos: artrite reumatóide, lupus
eritematoso sistémico e outras colagenoses), doenças inflamatórias do intestino
(exemplos: doença de Crohn e colite ulcerosa), doenças imunoalérgicas, vacinações,
imunoterapia, infeções virais e bacterianas, exposição prolongada a proteínas animais
(social, profissional, ocupacional, terapêutica ou de outra natureza), regimes
alimentares especiais, transfusões de sangue ou dos seus derivados plasmáticos,
transplante de órgãos, fármacos, substâncias ativas usadas ou consumidas no âmbito
das medicinas alternativas ou da doença da adição, neoplasias das células linfóides B,
hemodiálise, transferência materno-fetal, gravidez e período de aleitamento materno.
Data emissão: 2015-11-12
Pag. 2 de 2