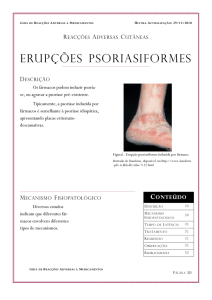
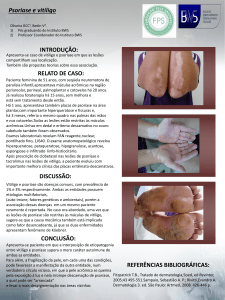
Psoríase
Bruno de Oliveira Rocha
A psoríase é uma desordem sistêmica inflamatória, imunomediada e de grande
polimorfismo genético geralmente caracterizada por placas eritêmato-escamosas bem
delimitadas, com descamação argêntica. Suas lesões características são a repercussão
clínica da hiperqueratose, paraceratose, acantose epidérmica, tortuosidade e dilatação de
vasos sanguíneos e da presença de infiltrado inflamatório (predominantemente
linfocitário).
A doença é de baixa mortalidade, entretanto é elevada a morbidade, o que
prejudica significativamente a qualidade de vida do paciente. Esta pode ser similar ou
até pior que nos indivíduos com doença cardíaca isquêmica e diabetes. As alterações
psicológicas parecem não tem relação com a localização anatômica nem com a
gravidade das lesões, sendo observado depressão, ansiedade, disfunção sexual, baixa
auto-estima e pensamento suicida mesmo nos indivíduos com lesão mínima.
Epidemiologia
Trata-se de uma doença crônica que afeta de 0,1 a 11,8% da população, sem
preferência por algum gênero; sendo a sua prevalência no Brasil igual a 3%. A média
mundial é de 2% e, nos EUA, a cada ano são diagnosticados 150.000 novos casos. As
populações com menos prevalência são: Africanos, afro-americanos e asiáticos (entre
0,4 e 0,7%).
Apesar de seu início ocorrer em qualquer idade, os dois picos de incidência são
entre os 20-30 anos e os 50-60 anos e 75% dos casos ocorrem antes dos 40 anos. Vale
ressaltar que, apesar de as mulheres apresentarem as lesões cutâneas de psoríase mais
precocemente que os homens, a história natural da doença e similar nos dois gêneros;
crônico com períodos de remissão. Em um estudo realizado na Universidade de
Standford, 39% dos pacientes relataram períodos de remissão que variavam entre 1 e 59
anos.
Cerca de ⅔ dos pacientes psoriásicos sofrem de uma forma mais branda da
doença, enquanto ⅓ tem um acometimento mais severo. Alterações ungueais podem ser
observadas em 79% dos indivíduos e artrite psoriásica em 5-30%; sendo que o
aparecimento das lesões cutâneas precede a artralgia em 85-95% dos pacientes.
Em crianças, a forma mais frequente é a psoríase gutata, associada à infecção
estreptocócica.
Fatores Genéticos
Estudos demonstram uma história familiar positive para psoríase entre 35 a 90%
dos casos. Um estudo alemão identificou que, se ambos os pais forem portadores de
psoríase, o risco de se desenvolver a doença é de 41%; enquanto que, se apenas um pai
for acometido, esse risco cai para 14%. Para pais sem psoríase, o risco encontrado foi de
6%.
A influência genetica também pode ser observada pela concordância entre
gêmeos monozigóticos e dizigóticos. Os monozigóticos apresentam concordância de
58%, enquanto que, nos dizigóticos, a concordância é de 20%. Um fato importante é
que a distribuição das lesões, a gravidade e a idade de início da doença tende a ser
similar entre os gêmeos monozigóticos; diferentemente do observado em dizigóticos.
A psoríase está associada com diversos antígenos leucocitários humanos
(HLA’s): HLA-B13, HLA-B17, HLA-B37 e HLA-Bw16. Alguns estudos
demonstraram que a relação da psoríase com o HLA-Bw16 é secundária à uma
associação com o HLA-Cw6, que confere um risco relativo de 13 para o
desenvolvimento de psoríase em caucasianos e de 25 em japoneses.
Na psoríase pustulosa e na acrodermatite contínua de Hallopeau há uma maior
prevalência do HLA-B27 (também associado com artrite psoriásica axial); entretanto,
esta associação não foi observada na forma palmo-plantar (mais relacionada com o
HLA-Aw19 e HLA-Bw35). Em crianças com psoríase gutata, a expressão do HLA-B13
e HLA-B17 foi mais pronunciada. Na forma eritrodérmica, alta frequância do HLA-B13
e HLA-B17 também foi observada.
O HLA-Cw6 também está envolvido na idade de início das lesões, sendo
expresso em 90% dos pacientes com manifestações precoces, em 50% nos de
manifestação mais tardia e rm 7,4% na população geral.
Psoríase tipo I: início precoce das lesões, história
familiar positiva e associada ao HLA-Cw6 e maior
gravidade;
Psoríase tipo II: início tardio das lesões, história
familiar negativa, não associada ao HLA-Cw6,
curso benigno e maior influência ambiental
(principalmente do tabaco).
Os estudos de concordância familiar e dos loci gênicos associados com a
psoríase apontam que a herança poligênica é o melhor modelo para se explicar a
influência de fatores genéticos na patogênese da psoríase. Dentre estes genes, o
PSORS1 destaca-se por estar presente em mais de 50% dos pacientes. Outros genes
com seus respectivos loci são citados abaixo.
Loci Gênicos Associados com a Psoríase
Locus Gênico Localização Cromossômica
PSORS1
6p21.3
PSORS2
17q25
PSORS3
4q32–35
PSORS4
1cen–q21
PSORS5
3q21
Locus Gênico
PSORS6
PSORS7
PSORS8
PSORS9
PSORASI
Localização Cromossômica
19p13–q13
1p35–34
16q12–13
4q31–34
16q12
Fonte: Bolognia – Dermatology, 2nd Ed.
Outros Fatores Associados
A psoríase está associada com diversos fatores desencadeantes (tanto externos
quanto sistêmicos) em indivíduos geneticamente predispostos.
Fatores Externos: O fenômeno de köebner é observado em 25% dos pacientes
com psoríase. Um mesmo paciente pode se mostrar köebner-negativo em dado
momento e köebner-positivo em outro. As lesões também podem ser precedidas
por outras formas de injúria cutânea: queimaduras, exantemas virais e erupções
relacionadas a drogas. O tempo decorrido entre o trauma e o aparecimento das
lesões varia de 2 a 6 semanas.
Fenômeno de Köebner na psoríase
Fatores Sistêmicos:
Infecções: Podem ser observadas como fator desencadeante em 45% dos
paciente. As mais comuns são as infecções estreptocócicas,
especialmente a faringite; que está mais associada com a psoríase gutata
em adolescentes e crianças. As infecções também poderm desencadear
psoríase pustulosa ou agravar a psoríase vulgar. Acredita-se que o
mecanismo envolvido seja a ativação de superantígenos;
HIV: O vírus da imunodeficiência humana está associado com uma
maior gravidade da psoríase, embora não aumente a frequência dela;
Estresse: Pode estar associado tanto à primeira manifestação da doença
quanto às recindivas. A exacerbação da psoríase pode ser notada
semanas ou meses após o evento extressor;
Drogas: De modo geral, o lítio, interferon (IFN), β-bloqueadores e
drogas antimaláricas associam-se com o aparecimento da psoríase.
Corticosteróides podem desencadear psoríase pustulosa ou agravar a
psoríase em placas;
Etilismo, Tabagismo e Obesidade: Enquanto o tabagismo relaciona-se
com o desencadear da doença, a obesidade parece ser uma consequência
da psoríase. O consumo aumentado de álcool parece estar mais
relacionado com o impacto psicológico gerado pela doença.
Patogênese
Devido ao fato de a psoríase responder à administração de retinóides,
incialmente ela foi considerada uma dermatose restrita aos queratinócitos. Na década de
1980, foi demonstrado que vários mediadores bioquímicos e enzimas encontravam-se
alterados na psoríase, entre eles: AMPc, eicosanóides, proteína C quinase, fosfolipase
C, poliamines e TGF-α. Entretanto, a associação com anormalidades imunológicas foi
proposta na década de 1970, quando foi observada significante melhora da psoríase em
pacientes que utilizaram ciclosporina (inibidor das células T).
Apesar de se falar na psoríase como doença auto-imune, ainda não foram
detectados auto-antígenos associados à ela.
A resposta imunológica anormal que ocorre em paciente com psoríase é
responsável pelo dano tecidual que resulta na disfunção dos queratinócitos. Na área da
lesão, é observado um aumento na atividade mitótica dos queratinócitos em cerca de 50
vezes; enquanto que na pele normal a migração destes da camada basal para a camada
córnea ocorre em 28-30 dias, na pele com psoríase esta migração se dá em penas 3-5
dias.
Algumas citocinas, como IL-1, IL-6 e INF-γ atuariam como mitógenos para
queratinócitos. A contínua liberação de citocinas pró-inflamatórias a partir de células T
ativadas e, conseqüente migração de linfócitos para a epiderme, além de ativar citocinas
como, por exemplo, o Fator de Crescimento Epitelial (EGF), ativam outras de
importância no processo de hiperplasia persistente da epiderme. Células de indivíduos
com psoríase produzem níveis elevados de citocinas pró-inflamatórias, assim como
baixos níveis das anti-inflamatórias, como a IL-10, havendo predominância das
citocinas do tipo Th1, IFN-γ, IL-2 e TNF-α. Elas atuam como o pivô no tráfico e
compartimentalização dos leucócitos no processo da doença. Em adição às citocinas
derivadas dos linfócitos T, as células apresentadoras de antígenos (APC’s) também
produzem IL-18, IL-23 e TNF-α; ambas as citocinas IL-18 e IL-23 são indutoras da
produção de IFN-γ por células T CD8+, sendo a IL-12 a citocina dominante na placa
psoriásica.
A epiderme dos pacientes com psoríase expressa antígenos associados com
hiperproliferação, heterodímeros (queratina-6 e queratina-16) e proteínas do choque
térmico, além de antígenos do MHC-II. O infiltrado inflamatório contém linfócitos T
ativados tanto na epiderme como na derme, com células T CD4+ distribuídas
aleatoriamente. As células T CD8+ estão predominantemente na epiderme e muitas
expressam receptores de adesão de epitélio-específico. Muitas células T CD8+ têm a
expressão aumentada de moléculas co-estimulatórias como o CD2, moléculas de adesão
como o LFA-1, CLA ou aumento na afinidade do receptor de IL-2. O desencadeamento
do processo inflamatório da psoríase não está elucidado. Dados clínicos, biológicos e
epidemiológicos apontam para um conjunto de fatores desencadeantes que
provavelmente atuam em conjunto, sobretudo nos indivíduos geneticamente mais
susceptíveis.
Citocinas envolvidas na patogênese da psoríase e sua relação com células do sistema imune e da pele
Manifestações Clínicas
Do ponto de vista clínico, a psoríase pode ser considerada como uma doença
espectral, com diferentes formas de apresentação. Pacientes podem apresentar mais de
um tipo de psoríase, mas as lesões sempre apresentam eritema, espessamento e
descamação. Estes sinais refletem os achados histológicos de angiogênese próxima à
superfície cutânea, acantose epidérmica com infiltrado celular e queratinização anormal,
respectivamente.
As placas da psoríase geralmente são circulares, ovais ou policíclicas, têm
limites precisos, com escamas argênticas (Sinal da Vela), que ao serem removidas
evidenciam pontos sangrantes (Sinal do Orvalho Sangrante ou Auspitz). Esses sinais
têm valor diagnóstico, mas está ausente na psoríase invertida e pustulosa e na maioria
dos casos eritrodérmicos. Ocasionalmente pode se observar uma zona clara perilesional
(Sinal ou Halo de Woronoff).
Halo de Woronoff (vasoconstricção na periferia da placa)
A sua distribuição é tipicamente simétrica em couro cabeludo, cotovelos,
joelhos, área lombo-sacra e em dobras do corpo. Podem ser observadas lesões lineares
em áreas de trauma prévio, como queimadura solar, eczema de contato, trauma
mecânico, entre outros (Fenômeno de Köebner), que é bastante característico desta
patologia, mas que pode ocorrer em outras.
Em geral são assintomáticas, mas alguns pacientes se queixam de prurido ou
queimação, sobretudo durante as exacerbações.
Eventualmente, as lesões clarificam com hipo ou hiperpigmentação pósinflamatória.
Formas Clínicas da Psoríase
Psoríase em Placas ou Vulgar. É a forma mais comum (90%). O paciente apresenta
placas eritêmato-escamosas de tamanhos e formas variadas. O couro cabeludo,
cotovelos, joelhos e região lombossacra são as áreas mais acometidas, juntamente com
as mãos e pés. A lesão inicial pode ser máculas ou pápulas eritematosas medindo menos
que 1cm, que se estendem perifericamente e se coalescem formando placas. Escamas
argênticas estão presentes com espessuras variadas.
(a)
(b)
Psoríase vulgar: (a) escamas argênticas; (b) distribuição simétrica das lesões
(c)
Psoríase vulgar: (c) placas eritêmato-descamativas
Psoríase Gutata ou Eruptiva. Esta variante corresponde a cerca de 2% dos
pacientes, entretanto, é uma forma comum em crianças. As lesões são numerosas e
pequenas pápulas e placas eritêmato-escamosas com diâmetro de 2-10mm. Geralmente
têm topografia centrípeta, mas podem acometer cabeça e membros. Cerca de 66% dos
pacientes referem infecção de vias aéreas superiores precedendo as lesões (2-3
semanas). Em mais da matede dos pacientes, os títulos de ASLO, anti-Dnase B ou
estreptozima estão elevados, indicando a relevância da infecção estreptocócica. Em
crianças, o prognóstico é excelente, com remissão das lesões em semanas ou meses. Já
em adultos, as lesões podem cronificar.
Psoríase gutata
Psoríase Invertida ou Flexural. Lesões de psoríase flexural são placas finas,
brilhantes, pouco eritematosas e bem delimitadas. A presença de escamas é bem mais
escassa que nas outras formas. Topograficamente, há predileção pelas axilas, região
inguinal, fenda interglútea, regiões inframamárias e regiões retroauriculares. Há uma
maior frequência em indivíduos melanodérmicos e HIV+. Pode ser precedida por
infecções cutâneas por bactérias, cândida ou dermatófitos.
Psoríase invertida
Psoríase Eritrodérmica. Caracteriza-se por um generalizado eritema e descamação.
Pode ter instalação gradual e progressiva de placas crônicas que crescem e se confluem
(Tipo I) ou aguda (Tipo II). Este último tipo é o mais comum e geralmente está
associado à infecções, alcatrão, drogas ou retirada de corticóides sistêmicos. Pode haver
comprometimento da termorregulação cutânea, levando a hipotermia, falência cardíaca,
alterações metabólicas como hipoalbuminemia e anemia por perda de ferro, vitamina
B12 e folato.
Psoríase eritrodérmica
Psoríase Ungueal. Ocorre em 10-80% dos pacientes, sendo as unhas dos
quirodáctilos mais afetadas que as dos pododáctilos. A psoríase afeta o leito e a matriz
ungueal. A entesite associada a este tipo de psoríase justifica a maior ocorrência de
artropatia psoriásica nesses pacientes. Sinais característicos são: leuconíquia, pontos
hemorrágicos, manchas tipo “gota de óleo”, onicólise distal ou lateral, onicodistrofia,
pittings ungueais e hiperceratose subungueal.
(a)
(b)
(c)
Psoríase ungueal: (a) onicólise distal e manchas tipo “gota de óleo”; (b) pittings ungueais e pontos
hemorrágicos; (c) hiperceratose subungueal e onicodistrofia
Psoríase Pustulosa. É subdividida em três tipos.
Psoríase Pustulosa Generalizada (GPP): Histologicamente há predomínio de
infiltrado linfocitário. Clinicamente, observa-se a presença de eritema e pústulas
“estéreis”. É uma forma incomum de psoríase que está associada à gravidez (na
qual também é denominada impetigo herpetiforme), hipocalcemia, interrupção
rápida de corticoterapia e infecções.
Psoríase pustulosa generalizada
Pustulose palmo-plantar: É caracterizada pela presença de pústulas “estéreis”
em face palmo-plantar, máculas amarelo-amarronzadas e placas eritêmatodescamativas. É raro em crianças, predomina em adultos do sexo feminino e a
maioria dos pacientes também apresenta psoríase vulgar. O curso da doença é
crônico e pode ser agravado pelo tabagismo, estresse e infecções locais.
Pustulose palmo-plantar
Acrodermatite Contínua de Hallopeau: Rara forma de psoríase, caracterizada
por pústulas dolorosas nas falanges distais dos quirodáctilos e, mais raramente,
dos pododáctilos.Poe evoluir com a destruição completa das lâminas ungueais
afetadas.
Acrodermatite contínua de Hallopeau
Artrite Psoriásica
Ocorre em cerca de de 5-30% dos pacientes, mas, acredita-se que esta
prevalência seja subestimada. Cerca de 85-95% dos pacientes apresentam as lesões de
pele antes da artralgia. Alterações erosivas são um importante marcador para a artrite
psoriásica (AP); elas podem ocorrer anos após o início da inflamação periarticular.
Abaixo segue a classificação da AP proposta por Moll:
Mono ou oligoartrite assimétrica: A inflamação envolve as articulações
interfalangeanas distais e proximais de quirodáctilos e pododáctilos. É a forma mais
comum de apresentação da AP. Geralmente observa-se “dedo em salsicha”.
Dificilmente acomete as articulações metacarpofalangeanas.
Artrite psoriásica: acometimento assimétrico e dedos em salsicha
Artrite da articulações interfalangeanas distais: Apresentação incomum da AP.
Provavelmente decorre do envolvimento por contiguidade da psoríase ungueal.
Apresentação semelhante a Artrite Reumatóide: Poliartrite simétrica de
pequenas e medias articulações (interfalangeanas, metacarpofalangeanas, punhos,
tornozelos e cotovelos). Alguns pacientes podem apresentar fator reumatóide positivo.
Artrite psoriásica: acometimento simétrico
Artrite mutilans: Variante menos comum da AP. Progressão rápida e severa da
inflamação articular, gerando destruição e deformação permanente.
Artrite mutilans
Espondilite e Sacroilite: Artrite predominantemente axial, embora alguns
pacientes possam ter envolvimento de articulações periféricas.
Diagnóstico
O diagnóstico de psoríase é eminentemente clínico. À curetagem metódica de
Brocq observa-se os Sinais da Vela e do Orvalho Sangrante ou de Auspitz.
Sinal de Auspitz
Tratamento
Análogos da Vitamina D3
O manejo da psoríase a longo prazo deve considerer a individualização
terapêutica, a extensão das lesões e os aspectos psicológicos envolvidos, bem como os
potenciais efeitos adversos das drogas administradas.
Indicações
Quadros leves à moderados: tratamento de
primeira linha como monoterapia ou combinado;
Quadros severos: tratamento combinado.
Contraindicações
Quando a área afetada requerer mais
de 100g aplicadas por semana;
Anormalidades no metabolismo do
cálcio;
Insuficiência renal;
Alergia à análogos da vitamina D3 ou
constituintes da preparação;
Gravidez e lactação.
Corticóides Tópicos
Antralina
Retinóides Tópicos
Quadro leves à moderados: tratamento de
primeira linha como monoterapia ou combinado;
Quadros severos: em combinação com análogos
da vitamina D3, retinóides tópicos ou antralina;
Monoterapia em pasoríase flexural e facial
(corticoids de baixa potência);
Placas muito espessadas podem necessitar
oclusão.
Infecções bacterianas, virais e
fúngicas;
Atrofia cutânea;
Dermatite de contato alérgica à
corticoids
ou
constituintes
da
fórmulação;
Gravidez ou lactação.
Psoríase leve, moderada e severa: tratamento de
segunda linha como monoterapia ou combinado.
Psoríase vulgar em fase de progressão;
Psoríase pustulosa;
Psoríase eritrodérmica.
Quadros leves à moderados: tratamento de
segunda linha como monoterapia ou combinado.
Psoríase vulgar em fase de progressão;
Psoríase eritrodérmica;
Dermatite de contato alérgica ao
retinóide
ou
constituintes
da
fórmulação;
Gravidez e lactação.
Psoríase moderada à severa: tratamento de
primeira linha como monoterapia ou
combinado.
Fotoquimioterapia
Metotrexato
Psoríase severa:
Psoríase vulgar com mais de 20% de
superfície
corporal
acometida
ou
interferência psicosocial;
Psoríase pustulosa;
Psoríase eritrodérmica;
Artrite psoriásica (moderada à severa);
Psoríase ungueal severa;
Psoríase que não responde à tratamentos
tópicos, fototerapia e retinóides.
Psoríase pustulosa (UVB e PUVA);
Psoríase eritrodérmica (UVB e
PUVA);
Dermatoses sensíveis à luz (UVB e
PUVA);
Fotodermatoses (UVB e PUVA);
Medicações fototóxicas (UVB e
PUVA);
Vitiligo (UVB e PUVA);
Histórico de exposição à arsenic,
irradiação
excessive
ou
fotoquimioterapia (UVB e PUVA);
Exposição solar excessiva;
Terapia PUVA acumulada > 2000
J/cm2;
Uso de imunosupressores;
Histórico de câncer de pele (UVB e
PUVA);
Idade fertil e sem uso de
contraceptivos (PUVA);
Gravidez e lactação (PUVA);
Insuficiência renal ou hepática
(PUVA);
Catarata (PUVA).
Diminuição da função renal (clearance
de creatinina < 60 ml/min);
Uso de medicações que aumentam a
concentração sérica de metotrexato
(sulfametoxazol-trimetropim);
Gravidez e lactação;
Função hepatica significantemente
anormal, hepatite (ativa ou recente),
cirrose, etilismo;
Anemia
severa,
leucopenia
e
trombocitopenia;
Infecções ativas;
Úlcera péptica ativa.
Ciclosporina
Acitretina
Metotrexato
Imunobiológicos
Psoríase severa;
Ineficácia ou contraindicação para outras
terapias (tratamentos tópicos, fototerapia,
acitretina e metotrexato).
Função renal prejudicada;
Hipertensão descontrolada;
História de câncer;
Uso de drogas que interfiram na
farmacocinética da ciclosporina;
Histórico de exposição à arsênico;
Histórico de fototerapia excessive;
Uso de fototerapia;
Infecções ativas;
Gravidez e lactação;
Imunodeficiências;
Disfunção orgânica crônica severa;
Uso de álcool ou drogas.
Psoríase severa que não pode ser tratada com Disfunção hepática moderada à grave;
tópicos ou fototerapia;
Disfunção renal severa;
Monoterapia na psoríase eritrodérmica e Gravidez e lactação;
pustulosa;
Mulheres em idade fertile que não
Terapia combinada na psoríase vulgar.
podem
garantir
contracepção
adequada durante 3 anos após
descontinuada
a
terapia
com
acitretina;
Hiperlipidemia que não possa ser
controlada;
Uso de medicações que alterem a
absorção ou a biodisponibilidade de
retinóides;
Uso
de
drogas
hepatotóxicas
(metotrexato);
Diabetes mellitus que não possa ser
controlado;
Etilismo.
Psoríase moderada à severa;
Psoríase
gutata,
pustulosa
e
Artrite psoriásica não responsiva a outras
eritrodérmica;
drogas;
Infecções virais, bacterianas e
Pacientes não elegíveis à terapias tópicas ou
fúngicas;
sistêmicas por eficácia insuficiente ou Risco de sepse aumentado;
contraindicação.
Tuberculose ativa;
Imunosupressão;
Gravidez e lactação;
História de câncer nos últimos 5 anos;
Exposição solar ou fototerapia
excessiva;
Alergia ao medicamento.
Adaptado de Bolognia – Dermatology, 2nd Ed.
Avaliação Pré-tratamento
História;
Exame físico;
Hemograma completo com contagem diferencial e de plaquetas;
Função renal: creatinina, uréia, sumário de urina e clearance de creatinina;
Função Hepática: AST, ALT, fosfatase alcalina, bilirubinas e albumina;
Sorologia para hepatites A, B, C e HIV;
Radiografia de tórax;
Biópsia hepatica em pacientes com fator de risco para hepatopatias;
β-HCG para mulheres em idade fértil.
Ciclosporina
Acitretina
Metotrexato
Ciclosporina
Acitretina
História e exame físico para excluir contraindicações;
Hemograma completo com contagem diferencial e de plaquetas;
Creatinina, cholesterol total, HDL-colesterol, LDL-colesterol, triglicerídeos, função hepatica,
ácido úrico, magnésio e eletrólitos;
Sumário de urina;
β-HCG para mulheres em idade fértil.
História para excluir contraindicações;
Função hepática (AST, ALT, γ-GT, fosfatase alcalina e bilirrubinas);
Colesterol total, HDl-colesterol, LDL-colesterol e triglicerídeos;
Glicose de jejum;
Creatinina;
β-HCG para mulheres em idade fértil.
Adaptado de Bolognia – Dermatology, 2nd Ed.
Avaliação durante o Tratamento
Hemograma complete, incluindo contagem diferencial, contagem de plaquetas e VCM;
Função renal: creatinina e uréia; clearance de creatinina (em pacientes idosos);
Função hepática: ALT, AST, fosfatase alcalina, albumina.
Revisão de todas as medicações em uso;
Tensão arterial;
Creatinina, colesterol total, HDL-colesterol, LDL-colesterol, triglicerídeos, função hepática,
ácido úrico, magnésio e eletrólitos;
Sumário de urina.
Monitorar efeitos adversos mucocutâneos;
Colesterol total, HDL-colesterol, LDL-colesterol, triglicerídeos, e enzimas hepáticas;
Creatinina;
β-HCG para mulheres em idade fértil.
Adaptado de Bolognia – Dermatology, 2nd Ed.
Fontes Bibliográficas
BOLOGNIA, JL; JORIZZO, JL; RAPINI, RP. Dermatology. 2nd Edition. New
York (USA), Mosby Elsevier, 2584 p.;
BURNS, T; BREASTHNACH, S; COX, N; GRIFFITHS, C. Rook’s Textbook of
Dermatology. 8th Edition, San Francisco (USA), Wiley-Blackwell, 2010, 4
Volumes, 4432 p.;
CHAUL, A; DUARTE, AA; GONTIJO, B; MARTINS, GA; DUARTE, IG;
MACHADO-PINTO, J; SANTAMARÍA, JR; ARRUDA, L; AZULAY, L;
ARNONE, M; TAKAHASHI, MDF; FELIX, PAO; ROMITI, R; MARQUES,
SA; CESTARI, T; GRIPP, A; KABATA, C; CURSI, IB; FOLLADOR, I; PAIM
RODRIGUES, MF; SOIREFMANN, M; BEDRIKOW, RB. Consenso
Brasileiro de Psoríase. Rio de Janeiro (RJ), Sociedade Brasileira de
Dermatologia (SBD), 2009, 115p.;
SAMPAIO, SAP; RIVITTI, EA. Dermatologia. 3ª. Edição, São Paulo (BR),
Artes Médicas, 2007. 1585 p.;
WOLFF, K; GOLDSMITH, LA; KATZ, SI; GILCHREST, BA; PALLER, AS;
LEFFELL, DJ. Fitzpatrick’s Dermatology in General Medicine. 7th Edition,
New York (USA), Mac Graw Hill Medical, 2576 p.