-
HA LUGAR PARA OS ANTAGONISTAS
DOS RECEPTORES DA ANGIOTENSINA II?
Médica, especialista em Medicina Interna, professora associada convidada da Faculdade de Ciências Médicas da Universidade Nova de Lisboa, (onde
rege Terapêutica Geral), coordena a Unidade Funcional de Insuficiência Cardíaca do Hospital de S. Francisco Xavier, Centro Hospitalar de Lisboa Ocidental,
o secretariado do Grupo de Estudo de Insuficiência Cardíaca da Sociedade Portuguesa de Cardiologia e o projecto EPICA (Epidemiology of Heart Failure
in Portugal). Como investigadora principal ou co-investigadora, colabora actualmente, no Hospital de São Francisco Xavier, nos seguintes estudos
multicêntricos internacionais de terapêutica em insuficiência cardíaca: PRIME II, ATLAS; CIBIS II, COMET, CHARM, PORTLAND, LEVICARD, EPHESUS, IPRESERVE, DILLIPO, EMPHASIS.
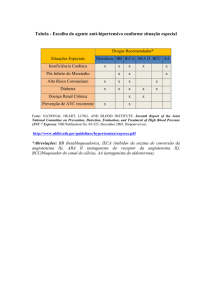
A insuficiência cardíaca (IC) uma síndrome com
elevados custos humanos, sociais e económicos.
Tem elevada prevalência na Europa, Estados
Unidos da América do Norte e Austrália e Nova
Zelândia, atingindo em Portugal 4,36% da
população adulta1. A presença de co-morbilidade e
de múltiplos factores de risco é muito frequente:
hipertensão arterial, doença das artérias
coronárias, diabetes mellitus, insuficiência renal
crónica, doença pulmonar crónica obstructiva,
anemia.2
A IC é responsável pelo consumo de 1,5 a 2,5%
das verbas para a Saúde, sendo geralmente 70%
destes gastos devidos ao internamento hospitalar.
Apesar dos progressos registados nos últimos
anos, mantêm-se elevadas a mortalidade por IC, a
incapacidade e a taxa de re-hospitalização: um
em cada cinco dos doentes é re-hospitalizado, no
primeiro ano após o primeiro internamento. A
educação da população e da equipa de Saúde para
a prevenção e para o tratamento desta afecção
são fundamentais para modificar este cenário3.
Na panóplia de medidas gerais, farmacológicas,
cirúrgicas, protésicas e outras, actualmente
existentes para a prevenção e o tratamento da IC,
haverá lugar para os antagonistas dos receptores
AT1 da angiotensina II (ARA II)?
Consideremos em primeiro lugar algumas
definições (Quadro I, Fig.s 1 e 2).1,3,4 Com estes
dados em mente, abordaremos os pontos
seguintes:
Papel dos ARA II na prevenção da IC
Está assente que os ARA II têm efeito benéfico no
67
68
tratamento da hipertensão arterial, da diabetes
mellitus e da síndrome metabólica, três
importantes factores etiológicos e de risco de IC.
Provavelmente será um efeito de classe, passível
de ser obtido com qualquer ARA II, utilizado em
dose eficiente.3,4-6
No que se refere à doença das artérias coronárias,
outro importante factor etiológico e de risco de IC,
existe alguma controvérsia sobre a terapêutica
com ARA II e o risco de enfarte do miocárdio (v. a
seguir). Todavia, foi demonstrado que o valsartan
é tão eficiente como o captopril na redução do
risco de progressão da disfunção ventricular
esquerda após enfarte agudo do miocárdio
(estudo VALIANT).3,4
Papel dos ARA II no tratamento da
insuficiência cardíaca crónica (ICC)
com função sistólica preservada
Não existem Recomendações definidas para o
tratamento desta forma de IC. Todavia, dois
factos, pelo menos, apoiam a utilização de ARA II
no tratamento destes doentes:
1. As causas de ICC com função sistólica
preservada são, na grande maioria dos casos, a
hipertensão arterial, a doença coronária com
história prévia de enfarte do miocárdio e a
diabetes mellitus, entidades em cujo tratamento
os ARA II têm papel comprovado;
2. No estudo CHARM - braço função sistólica
preservada, foi demonstrado que o tratamento
com candesartan esteve associado a redução da
hospitalização por ICC (bem como a redução da
diabetes mellitus de novo).7
-
-
-
Fátima Ceia
-
APONTAMENTOS SOBRE A PREVENCAO
E O TRATAMENTO DA INSUFICIENCIA CARDIACA
TEXTO_ Fátim
a Ceia
Assim, os ARA II poderão ser considerados como
fármacos de primeira linha no tratamento dos
doentes com IC e função sistólica preservada, ao
lado dos inibidores da enzima de conversão da
angiotensina (inibECA). Devemos ter em conta
que:
- A ocorrência de efeitos adversos com os ARA II
é menor, mas o seu custo é mais elevado;
- O único ARA II que foi estudado em grande
estudo aleatorizado, com dupla ocultação,
controlado contra placebo, com resultados
positivos na IC com função sistólica preservada e,
assim, citado nas Recomendações, é o
candesartan.3 Estão a decorrer grandes estudos
multicêntricos aleatorizados com dupla ocultação
com outros ARA II, por exemplo o irbesartan
(estudo I-PRESERVE).
Papel dos ARA II no tratamento da ICC com
disfunção sistólica do ventrículo esquerdo
São conhecidos os resultados de estudos com
desenho rigoroso que demonstraram o benefício
de vários inibECA (captopril, enalapril, lisinopril,
ramipril, trandolapril) no tratamento dos doentes
com IC e disfunção sistólica ventricular: aumento
do tempo de sobrevida, redução da rehospitalização. Para obter estes resultados, é
necessário titular cuidadosamente as doses dos
fármacos, com o objectivo de atingir a dose mais
elevada que o doente tolere, de acordo com os
vários estudos. Os inibECA são reconhecidos pelas
Recomendações Europeias e Americanas como
fármacos de primeira linha no tratamento de
todos os estadios e classes da IC com disfunção
sistólica do VE (Fig.s 1 e 2).3,4 Admite-se que se
trate de um efeito de classe, embora nem todos
os inibECA tenham sido estudados nesta forma da
afecção.
Recentemente, o estudo CHARM veio demonstrar
que o candesartan, na dose-alvo de 32 mg/dia,
teve efeitos benéficos na redução da morte
cardio-vascular e da hospitalização no tratamento
de doentes com IC e disfunção sistólica do VE, nas
classes II a IV da NYHA, intolerantes ao inibECA
por tosse.8 Foi também demonstrado que a adição
de candesartan à terapêutica convencional desta
forma de ICC (com inibECA, diurético, bloqueador
adrenérgico e espironolactona, em 17% dos
casos) se acompanhou de melhoria sintomática
adicional e de redução da hospitalização nos
doentes sintomáticos com ICC por disfunção
sistólica do VE.9 Assim, a revisão de 2005 das
Recomendações da Sociedade Europeia de
Cardiologia3 incluiu o candesartan como fármaco
de primeira linha a utilizar no tratamento dos
doentes com IC por disfunção sistólica do VE
intolerantes ao inibECA, nas classes II a IV, (Fig. 1).
Considera-se também como lícita a associação do
candesartan ou do valsartan à terapêutica
convencional com diuréticos, inibECA, bloqueador
adrenérgico e digoxina no tratamento dos
doentes que se mantêm sintomáticos, numa
tentativa de melhorar a sintomatologia, reduzir o
risco de re-admissão hospitalar e a mortalidade
(candesartan) (Fig. 1, Quadro II).3-5,10
- Titulação de dose, com vigilância da pressão
arterial (em posição deitada e de pé), da função
renal e da caliemia (sobretudo em doentes já
com compromisso funcional do rim e nos
diabéticos);
- Manter o doente bem hidratado;
- Considerar a retirada ou a redução de dose de
eventual terapêutica concomitante hipotensora
e/ou causadora de hiponatremia (nitratos,
diuréticos, espironolactona);
3. Devemos estar atentos às interacções
medicamentosas.
Terapêutica com ARA II e enfarte agudo
do miocárdio (EAM)
Existe alguma controvérsia sobre a terapêutica
com ARA II e EAM.
Terapêutica farmacológica da IC com ARA II:
cuidados a ter (v. Quadro II)10
Papel dos ARA II no tratamento dos doentes com
EAM e IC:
É facto assente que os IECA são indispensáveis no
tratamento dos doentes com EAM e IC (estudos:
SAVE, com captopril, CONSENSUS II, com enalapril,
GISSI, com lisinopril, TRACE, com trandolapril e
AIRE, com ramipril). No que se refere aos ARA II,
o estudo VALIANT foi o primeiro grande estudo a
demonstrar que o valsartan produz efeitos
benéficos idênticos aos do captopril na redução
da mortalidade e da morbilidade cardio-vascular
nos doentes com EAM e IC. Assim, o valsartan
está claramente recomendado no tratamento
destes doentes, quando intolerantes ao IECA, por
tosse.10
1. Os ARA II têm as mesmas contra-indicações dos
IECA: gravidez, estenose bi-lateral da artéria
renal, angioedema;
2. Devem ser iniciados com os mesmos cuidados
utilizados com os inibECA:
Tratamento com ARA II e risco de EAM:
Numa meta-análise recentemente publicada,
foram revistos os resultados de 19 estudos que
incluiram um total de 31.569 doentes com
patologia
diversa,
condicionando
risco
aumentado de EAM (hipertensão arterial,
nefropatia, diabetes mellitus, ICC, enfarte do
miocárdio e doença coronária).11 Não se verificou
qualquer tendência no sentido de um aumento
ou redução do risco de EAM associado à
terapêutica com ARA II (losartan, valsartan e
candesartan). Podemos, portanto, concluir que, à
luz do conhecimento actual, os ARA II
mencionados pdem ser utilisados nas respectivas
indicações, sem evidência de risco aumentado
de EAM.
Terapêutica farmacológica da IC com ARA II e
diabetes mellitus
Para além de ser um dos factores de
risco/etiológicos da IC, a diabetes mellitus tem
elevada prevalência na ICC (25 a 45%, consoante
os estudos). É também um factor de mau
prognóstico quanto ao tempo de vida e quanto ao
risco de hospitalização repetida.12 Existe
actualmente um corpo de evidência que aponta
para a vantagem da utilização dos IECA ou dos
ARA II na prevenção do início da diabetes nos
doentes com IC, bem como no retardar da
evolução da doença cardiovascular generalizada,
nomeadamente no que se refere à insuficiência
renal, estadio terminal comum à diabetes, à
hipertensão arterial e à ICC.13 Não existem dados
que permitam considerar que os ARA II até agora
estudados sejam superiores aos IECA, sendo de
considerar, mais uma vez, a relação melhor
tolerabilidade-custo mais elevado, no que se
refere aos ARA II.
Terapêutica farmacológica com ARA II
e fibrilhação auricular
Fig. 1
ESTADIO A
Risco elevado
para IC,
mas sem doença
cardíaca estrutural
ou sintomas de IC
ESTADIO B
Doença cardíaca
estrutural mas
sem sintomas
de IC
ESTADIO C
Doença cardíaca
estrutural com
sintomas de IC
actuais ou prévios
ESTADIO D
IC refractária
requerendo
intervenções
especializadas
Exemplos:
HTA
Aterosclerose
Diabetes
Obesidade
Síndrome
metabólica
Cardiotóxicos
Hist. Fam. CM
Exemplos:
EM prévio
Remodelagem VE
Incl. HVE e FEVE
Doença valvular
assintomática
Doença cardíaca
estrutural e
Dispeneia,
cansaço, menor
tolerância ao
esforço
Doentes com
sintomatologia
intensa em
repouso apesar
da terapêutica
optimizada
Re-hospitalização
frequente ou
impossibilidade
de alta segurança
TERAPÊUTICA
- Tratar a HTA
- Cessar hábitos
tabágicos
- Tratar as alterações
lipídicas
- Praticar reg.
exercício físico
- Parar o cons. de
drogas e álcool
- Contr. Síndrome
metabólica
- Tratar com inibidor
da ECA ou ARA II os
doentes adequados *
TERAPÊUTICA
- Todas as medidas
preconizadas para o
Estadio A
- Restrição de Na na
dieta
- Medicam. para uso
rotineiro:
• Diuréticos
• Inibidores da ECA
• Bloqueadores ßadrenérgicos
- Medicam. em
doentes
seleccionados:
• ARA II
• Antagonistas da
aldosterona
• Pacing biV - CDI
TERAPÊUTICA
- Todas as medidas
preconizadas para o
Estadio A, B e C
- Decisão do esquema
de tratam. apropriado
- Dispositivos de
assistência ventricular
mecânica
- Tx cardíaco
- Perfusão inotrópico
p/ paliação
- Cirurgia ou fármacos
exp.
- Centros
especializados em
cuidados paliativos
Terapêutica farmacológica na ICC com disfunção sistólica ventricular, segundo a classe funcional da NYHA
e os objectivos a atingir (Recomendações da Sociedade Europeia de Cardiologia, revisão de 2005, adapt.
Ceia F, Fonseca C).3
VE: ventrículo esquerdo; inibECA: inibidores da enzima de conversão da angiotensina, ARA : antagonistas
dos receptores da angiotensina; EAM: enfarte agudo do miocárdio; BB: bloqueadores adrenérgicos; EM:
enfarte do miocárdio.
A fibrilhação auricular (FA) é uma disritmia
frequente na evolução da hipertensão arterial não
69
TERAPÊUTICA
- Todas as medidas
preconizadas para o
Estadio A
- Tratar com inibidor
da ECA ou ARA 2 os
dt.s adequados */**
- Tratar com
bloqueador
ß-adrenérgico os dt.s
adequados ***
70
Quadro I
Definição e caracterização
da Insuficiência Cardíaca Crónica (Recomendações
da Sociedade Europeia de Cardiologia e estudo EPICA) 1,3
Definição
INSUFICIÊNCIA CARDÍACA
CRÓNICA (ICC)
Síndrome caracterizada por dispneia,
cansaço, intolerância ao esforço,
edemas, com resposta positiva à
terapêutica instituída para ICC *
A síndrome resulta da redução crónica
do débito cardíaco e da resposta
sistémica a esta redução **
Diagnóstico
Clínica compatível , associada a
caracterização da disfunção cardíaca
em repouso por método de imagem
ICC por DISFUNÇÃO SISTÓLICA
do VE
-
Comprovação da disfunção sistólica por
método de imagem §
ICC com FUNÇÃO SISTÓLICA
PRESERVADA
-
Comprovação de ausência de anomalia
valvular, do pericárdio, do coração direito
isoladamente ou da função sistólica, com
presença de anomalia cardíaca §§
* Inibidores da ECA e diuréticos, com intenção de tratar ICC;
** Sintomas e sinais relacionados com a activação dos sistemas neuro-humorais.
§ Redução da fracção de ejecção do VE avaliada por ecocardiografia, ventriculografia digital ou ventriculografia com radionuclídeos.
§§ Dilatação da AE e/ou aumento da espessura das paredes + dilatação do VE, e/ou aumento do índice de massa do VE.
ICC: insuficiência cardíaca crónica; VE: ventrículo esquerdo; AE: aurícula esquerda.
Terapêutica farmacológica
da insuficiência cardíaca crónica sintomática por disfunção sistólica do VE
Para os sintomas
Fig. 2
Para sobrevida/morbilidade
inibECA, ou ARA, se intol. inibECA
antagonista aldosterona, se pós-EAM
associar BB se pós-EM
NYHA I
Reduzir/parar diurético
NYHA II
+/- diurético dependendo
da retenção hídrica
inibECA como 1ª linha, ou ARA,se intol. inibECA.
associar BB
antagonista aldosterona, se pós-EAM
NYHA IIII
+ diurético + digitálico
se ainda sintomático
inibECA + ARA II, ou ARA, se intol. inibECA.
BB
Acrescentar espironolactona
NYHA IV
Diurético + digitálico
+ considerar suporte
inotrópico temporário
Continuar inibECA + ARA II ou ARA II
+ BB
+ espironolactona
Classificação da IC e tratamento segundo os estadios A terapêutica adequada deverá impedir a passagem ao estadio seguinte
(ACC/AHA Task Force on Practice Guidelines, 2005).4
HTA: hipertensão arterial; HxCM: história familiar de cardiomiopatia; ARA II: antagonistas dos receptores da angiotensina; EM:
enfarte do miocárdio; HVE: hipertrofia ventricular esquerda; FEVE: fracção de ejecção do ventrículo esquerdo; biV: bi-ventricular;
CDI: cardioversor-desfibrilhador implantável; Tx: transplante.
*Hipertensão arterial+diabetes, síndrome metabólica; ** HVE, disfunção ventricular esquerda assintomática;
***No pós-EM, recomendação de classe I, nível de evidência A; sem antecedentes de EM, recomendação de classe I, nível de evidência C.
Orientações para a utilização dos ARA II
na prática clínica em doentes com ICC e disfunção sistólica ventricular
Quadro II
Quadro III
RAZÕES PARA PRESCREVER ARA II
Em todos os doentes com ICC e disfunção sistólica ventricular, sintomáticos:
Associar ARA II à terapêutica convencional, incluindo inibECA. Valsartan e candesartan: melhoria da classe funcional, da qualidade de vida e redução
da re-hospitalização – estudos Val-Heft e CHARM. Candesartan: redução da mortalidade – estudo CHARM alternative e CHARM added)
Nos doentes sintomáticos, com ICC e disfunção sistólica ventricular, intolerantes a inibECA:
Associar candesartan à terapêutica convencional (estudo CHARM: redução da re-hospitalização+mortalidade e melhoria da classe funcional).
Na ICC pós EAM agudo: ver texto
A QUEM PRESCREVER E QUANDO
Potencialmente,a todos os doentes com ICC sintomática
Como 1ª linha (associado a bloqueador adrenérgico): nos doentes nas classes II a IV da NYHA, intolerantes a inibECA (por tosse)
Como 2ª linha (após optimização da dose de inibECA e de bloqueador adrenérgico*): nos doentes com ICC e disfunção sistólica ventricular nas classes II a
IV da NYHA
Contra-indicações:
Estenose bilateral da artéria renal conhecida, gravidez, alergia
Precauções:
K > 5,0 mmol/l
Creatininemia > 2,5 mg/dl
Hipotensão arterial sintomática ou assintomática mas intensa (PAs < 90 mm Hg) ver a seguir, Resolução de problemas frequentes
Interacções medicamentosas e outras que requerem atenção:
Diuréticos poupadores de K, espironolactona, eplerenona, inibECA, AINEs**
Suplementos orais de K, substitutos do sal ricos em K.
QUE ARA II PRESCREVER, em que doses
Dose de início
Candesartan
4 a 8 mg/dia (toma única)
Valsartan
40 mg bid
Dose-alvo
32 mg/dia (toma única)
160 mg bid
COMO PROCEDER
Iniciar com dose baixa
Subir de 2/2 semanas até à dose máxima que o doente tolerar
Monitorizar a pressão arterial e os sintomas
Monitorizar creatininemia, K (uma a duas semanas após iniciar, uma a duas semanas após atingir a dose máxima tolerada).
Avisar o doente para não tomar AINEs ou substitutos do sal ricos em K e para falar com o médico ou com a enfermeira responsável antes de alterar a
terapêutica
RESOLUÇÃO DE PROBLEMAS FREQUENTES
Hipotensão assintomática:
Habitualmente não requer redução da dose do fármaco
Hipotensão sintomática:
Se houver tonturas e/ou estado confusional: ponderar se se podem retirar nitratos***, bloqueadores dos canais do cálcio****
Se não há sintomas/sinais de congestão: reduzir diuréticos
Se estas medidas não controlarem o problema, consultar o especialista
Agravamento da função renal:
É de esperar elevação da ureia e/ou da creatininemia após iniciar ARA II; se for diminuta e na ausêcia de sintomas, é necessário apenas vigiar
Aumento da creatininemia até acima de 50% do valor basal ou até 3 mg/dl: aceitável.
Aumento da caliemia até ± 5,5 mmol/l: é aceitável.
Elevação excessiva da caliemia, ureia, creatininemia: ponderar parar fármacos nefrotóxicos concomitantes (AINEs**), suplementos de K, poupadores de K*
e, na ausência de sinais/sintomas de congestão, reduzir diuréticos
Se persistir a elevação da creatininemia ou do K, apesar destes ajustamentos, reduzir a dose de ARA II para metade e vigiar os parâmetros laboratoriais; se
persistir a alteração ou
Se K >5,5 mmol/l e/ou creatininemia > 100% do valor basal ou > 3,5 mg/dl, parar o ARA II e consultar o especialista.
Monitorizar com frequência a creatininemia e a caliemia até estabilização dos valores
É muito raro ter de parar o ARA II bem como haver uma deterioração clínica após esta paragem.
O ideal é ouvir a opinião do especialista antes de parar a terapêutica
* Não está estabelecido o grau de segurança na utilização conjunta de ARA II, IECA e espironolactona, pelo que não se recomenda a inibição do eixo renina-aniotensina-aldosterona aos três níveis.
** A evitar, a não ser que seja indispensável;
*** Os nitratos estão indicados apenas no tratamento da doença coronária com angina (ou, para alguns autores, mesmo sem angor, dados os seus efeitso benéficos na disfunção endotelial coronária);
**** Os moduladores dos canais do cálcio não devem ser prescritos, a não ser que sejam absolutamente indispensáveis (para tratamento de angina ou de hipertensão arterial).
Fármaco
Dose (mg/dia)
Bibliografia
Com efeito comprovado na
redução da morbi-mortalidade
na ICC 3
Candresartan
Valsartan
1. Ceia F, Fonseca C, Mota T, Morais H, Matias F, de
Sousa A, Gouveia-Oliveira A, on behalf of the EPICA
Investigators. Prevalence of chronic heart failure in
Southwestern Europe: the EPICA study. Eur J Heart
Fail 2002; 4: 531-539.
4 a 32
80 a 320
Outros ARA II *
Losartan
50 a 100
Eprosartan
400 a 800
Irbesartan
150 a 300
Telmisartan
40 a 80
Olmesartan
20 a 40
* Com eficácia comprovada no controlo da hipertensão
arterial, do metabolismo glucídico e da microalbuminúria
(v. texto) (adaptado de Swedberg K e cols,. Guidelines for
the diagnosis and treatment of chronic heart failure:
executive summary (update 2005) 3
controlada, da diabetes, da ICC e nos idosos. A FA
é causa de eclosão e/ou de agravamento da IC,
sendo também um importante factor de risco
para tromboembolismo, sistémico e pulmonar.
Vários estudos demonstram o papel dos ARA II e
dos inibECA na prevenção do início da FA em
doentes com hipertrofia ventricular esquerda e
com ou sem com disfunção sistólica; mais uma
vez, não está estabelecido que este efeito seja
superior para qualquer uma destas classes de
fármacos.14
(adaptado de McMurray e cols) 10
Fátima Ceia
71
2. Moraes Sarmento P, Fonseca C, Marques F, Ceia
F. Insuficiência cardíaca aguda: características de
uma população hospitalar e oportunidades para a
melhoria dos cuidados prestados. Rev Port Cardiol
2006; 25 : 13-27.
3. Swedberg K, Cleland J, Dargie H, Drexler H,
Follath F, Komadja M, et all. Guidelines for the
diagnosis and treatment of chronic heart failure:
executive summary (update 2005): The Task Force
for the Diagnosis and Treatment of Chronic Heart
Failure of the European Society of Cardiology. Eur
Heart J 2005; 26: 1115-40.
4. Hunt SA, Abraham WT, Chin MH, Feldman AM,
Francis GS, Ganiats TG, Jessup M, Konstam MA,
Mancini DM, Michl K, Oates JA, Rahko PS, Silver
MA, Stevenson LW, Yancy CW. ACC/AHA 2005
guideline update for the diagnosis and
management of chronic heart failure in the adult:
a report of the American College of Cardiology
/American Heart Association Task Force on Practice
Guidelines (Writing Committee to Update the 2001
Guidelines for the Evaluation and Management of
Heart Failure).
American College of Cardiology Web Site. http://
www.acc.org/clinical/guidelines/failure//index.pdf
72
5. Chobanian AV, Bakris GL, Black R, and all.
Seventh report of the Joint National Committee
on Prevention, Detection, Evaluation, and
Treatment of High Blood Pressure. Hypertension
2003; 42: 1206-52.
6. Ruilope LM, Rosei EA, Bakris BL, Mancia G,
Poulter NH, Taddei S, Unger T, Volpe M, Waeber
B, Zannad F. Angiotensin-receptor blockers:
therapeutic targets and cardiovascular protection.
Blood Press 2005; 14: 196-209.
7. Yusuf S, Pfeffer MA, Swedberg K, Granger CB,
Held P, McMurray JJV, Michelson EI, Olofsson B,
Östergren J, for the CHARM Investigators. Effects
of candesartan in patients with chronic heart
failure and preserved left-ventricular ejection
fraction: the CHARM-Preserved Trial. Lancet 2003:
362: 777-781.
8. Granger C, McMurray JJV, Yusuf S, Michelson EI,
Olofsson B, Östergren J, Pfeffer MA, Swedberg K,
for the CHARM Investigators. Effects of
candesartan in patients with chronic heart failure
and reduced left-ventricular systolic function
intolerant to angiotensin-converting-enzyme
inhibitors: the CHARM-Alternative trial. Lancet
2003: 362: 772-776.
9. McMurray JJ, Östergren J, Swedberg K, et al.;
CHARM Investigators and Committees. Effects of
candesartan in patients with chronic heart failure
and reduced left-ventricular systolic function taking
angiotensin-converting-enzyme inhibitors: The
CHARM-Added trial. Lancet. 2003; 362: 767-71.
10. McMurray JJ, Cohen-Solal A, Dietz R, Eichhorn
E, Ehrardt L, Hobbs FD, Krum H, Maggioni A,
McKelvie RS, Pina IL, Soler-Soler J, Swedberg K.
Practical recomendations for the use of ACE
inhibitors, beta-blockers, aldosterone antagonists
and angiotensin receptor blockers in heart failure:
Putting guidelines into practice. Eur J Heart Fail
2005; 7: 710-721.
11. McDonald MA, Simpson SH, Ezekowitz JA,
Gyenes G, Tsuyuki RT. Angiotensin receptor
blockers and risk of myocardial infarction:
systematic review. BMJ 2005; 331: 873;doi:10.1136bmj.38595.519542.3A
12. De Groote P, Lamblin N, Mouquet F, Plichon N,
McFadden E, Van Belle F, et all. Impact of
diabetes mellitus on longterm survival in patients
with congestive heart failure. Eur Heart J 2004;
25: 256-262.
13. Abuissa H, Jones PG, Marso SP, O’Keefe JH Jr.
Angiotensin-converting enzyme inhibitors or
angiotensin receptor blockers for prevention of
type 2 diabetes mellitus: a meta-analysis of
randomized clinical trials. J Am Coll Cardiol 2005;
46: 8211-6.
14. Ehrlich JR, Honloser SH, Nattel S. Role of
angiotensin system and effects of its inhibition in
atrial fibrilatlion: clinical and experimental
evidence. Eur Heart J 2006; 27: 512-8.