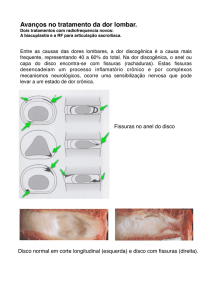
Dor Lombar
Fernando Buffon
História
3500 ac – relatos do dores lombares e
deformidades.
460460-370 ac – Hipó
Hipócrates: Manipulaç
Manipulações e traç
trações
no tratamento da dor.
Teoria evolucioná
evolucionária
1
Dor Lombar
Sem comprometimento neuroló
neurológico.
Limitada à região lombar.
Pós-esforç
esforço.
Crônica.
Dor Lombar
Com comprometimento neuroló
neurológico.
Dor ciá
ciática
Dor no trajeto dos nervos femural ou obturador.
Parestesias.
Parestesias.
2
Dor Limitada à Coluna
Dor muscular: primeiro episó
episódio e pó
pós-esforç
esforço.
Dor facetá
facetária:
ria: tende à cronicidade.
cronicidade.
Dor discogênica:
discogênica: tendência atual é atribuir causa
discal mesmo aos quadros mais iniciais.
DOR MUSCULAR E CONTRATURA.
Entesopatia.
Entesopatia.
Sobrecarga osteoosteo-articular.
articular.
Dor discogênica.
discogênica.
3
Fisiopatologia
Elementos anteriores carregam mais peso do que os
posteriores em qualquer posiç
posição.
Coluna anterior: 90% do peso quando sentado e 80%
do peso quando de pé
pé.
Unidade funcional da coluna: duas vé
vértebras, um disco
intervertebral, duas articulaç
articulações facetá
facetárias.
Elementos anteriores tem desgaste mais precoce que
leva a transmissão de carga aos elementos posteriores
que não tem a arquitetura adequada a esta funç
função.
Estabilidade
Está
Estática: Arquitetura óssea, tecidos moles
especializados e disco intervertebral.
Dinâmica: Sistema muscular e ligamentar.
ligamentar.
Da integridade destes mecanismos depende a
preservaç
preservação do sistema tritri-articular.
articular.
4
Mantendo as forç
forças que atuam sobre a coluna
abaixo de um ní
nível crí
crítico, perpetuaperpetua-se a
integridade da coluna.
A persistência e recurrência de forç
forças excessivas
leva a microtraumas,
microtraumas, inicialmente sobre os
discos, que conduzem ao processo degenerativo.
ConsideraConsidera-se que tal processo seja caracterizado
por tres fases de evoluç
evolução gradual.
Fase I
DISFUNÇ
DISFUNÇÃO: Rupturas circunferenciais ou
fissuras do anel fibroso, falência na nutriç
nutrição do
disco, iní
início da desidrataç
desidratação do nú
núcleo pulposo
do disco, dor pela inervaç
inervação do disco ou
facetá
facetária por sinovite. Diminuiç
Diminuição da
mobilidade.
5
Fase II
INSTABILIDADE: diminuiç
diminuição de tamanho do
disco e de seu espaç
espaço. Movimentos anormais
com degeneraç
degeneração da faceta articular. Hé
Hérnias
discais, ciá
ciática e sinais de instabilidade. Sinal de
Lasè
Lasège
Fase III
ESTABILIZAÇ
ESTABILIZAÇÃO: Hipertrofia ligamentar e
facetá
facetária,
ria, osteofitose.
osteofitose. A dor de origem discal é
menor. Dor por estenose de canal e compressão
nervosa. Cará
Caráter crônico com perda de forç
força.
6
Incidência
Sem predominância por sexo
Distribuí
Distribuída por todas as idades com pico por
volta dos quarenta anos.
Populaç
População economicamente ativa é mais
atingida.
Sedentarismo, excesso de trabalho, stress,
obesidade, depressão entre outros são fatores
em crescimento nos dias atuais que devem ser
levados em consideraç
consideração.
Clínica
Histó
História: para diagnosticar é bom saber:
Fatores desencadeantes
Localizaç
Localização dos sintomas.
Fatores que exacerbam e que diminuem a dor.
Cará
Caráter dos sintomas.
Histó
História pregressa
7
Exame Físico
Peso e altura.
Inspeç
Inspeção: posiç
posições antá
antálgicas,
lgicas, sinais
inflamató
inflamatórios, deformidades e atitudes.
Palpaç
Palpação: contraturas, pontos gatilho, aumento
de temperatura, desalinhamento de apó
apófises
espinhosas.
Manobras para dor discogênica:
discogênica: manter mmii
elevados quando em decú
decúbito, rotaç
rotação lombar.
Exame neuroló
neurológico: sensibilidade, forç
força,
reflexos, irritaç
irritação radicular e parestesias.
parestesias.
8
Diagnóstico Diferencial
Espondilolistese.
Espondilolistese.
Dor quadril, bursite.
Dor renal.
Dor pulmonar.
Dor sacrosacro-ilí
ilíaca.
Exames Complementares
Radiografia: é a investigaç
investigação bá
básica. Identifica
alteraç
alterações grosseiras do disco e do corpo
vertebral, lólises,
lises, listeses,
listeses, fraturas e
deformidades.
TC: estudo mais detalhado das fraturas e
luxaç
luxações, protrusões e hé
hérnias discais, estenose
de canal e foraminal, processos degenerativos
com menor detalhamento que a RMN.
9
Exames Complementares
RMN: Quando houver comprometimento neuroló
neurológico.
Desidrataç
Desidratação, degeneraç
degeneração e rupturas de anel do disco
intervertebral, estenoses, hé
hérnias, raí
raízes nervosas e
mielopatias.
mielopatias.
Cintilografia.
Cintilografia.
Discografia.
Mielografia.
Mielografia.
Eletroneuromiografia: mais de dois meses de evoluç
evolução,
ajuda a delimitar quais segmentos estão comprometidos
e com que severidade.
Tratamento
Tratamento Fisioterapêutico: na reabilitaç
reabilitação fí
física é fundamental
a participaç
participação ativa do paciente. Pode ser auxiliada pelo
tratamento medicamentoso, procedimentos terapêuticos, sendo
importante també
também na recuperaç
recuperação pó
pós-operató
operatória.
No quadro agudo: repouso e medidas analgé
analgésicas e mobilidade
passiva por cerca de dois dias e logo que possí
possível, fazer com que
o paciente sintasinta-se útil em seu pró
próprio tratamento.
Educaç
Educação: a fisioterapia proporciona ao paciente a possibilidade
de levar para sua casa o conhecimento de seu problema, bem
como cuidados que pode ter no tratamento e na prevenç
prevenção de
seus sintomas. Estatisticamente, 94% dos pacientes que
entendem seu problema voltam ao seu trabalho, enquanto
apenas 33% dos que não tem bom esclarecimento voltam.
10
Analgesia:
Analgesia: eletroterapia, té
técnicas manuais com melhora
da funç
função e mobilidade
ProcuraProcura-se alcanç
alcançar a estabilidade das forç
forças que agem
sobre a coluna. Alongamento de musculatura
paravertebral,
paravertebral, isquiotibiais,
isquiotibiais, quadriceps e rotadores do
quadril. Fortalecimento de abdominais, psoas e glú
glúteos.
Tem o objetivo de melhorar a distribuiç
distribuição de pressão
entre os elementos da coluna, aumentar a estabilidade
dinâmica, diminuir a tensão de fascias,
fascias, musculatura e
ligamentos, levando a melhora dos sintomas.
Tratamento
Terapia ocupacional.
Crescente preocupaç
preocupação com a ergonomia.
Maior envolvimento de diversos profissionais com
medicina do trabalho.
11
Tratamento
Medicamentoso:
Analgé
Analgésicos: leves, moderados e potentes.
AntiAnti-inflamató
inflamatórios: AIE – AINE.
Relaxantes musculares: perifé
periféricos, centrais e
benzodiazepí
benzodiazepínicos.
nicos.
AntiAnti-neurí
neuríticos.
Estabilizadores de membrana: dor neuropá
neuropática
Tratamento
Cirú
Cirúrgico.
Comprometimento neuroló
neurológico progressivo.
Falha nos outros tratamentos.
Impossibilidade de realizar outros tratamentos.
Dor intratá
intratável.
Instabilidade franca.
12
Tratamento
Procedimentos terapêuticos.
Terapia intradiscal:
intradiscal: medicamentosa e
radiofreqü
radiofreqüência.
Denervaç
Denervação facetá
facetária.
ria.
Bloqueios.
Podem permitir o iní
início do tratamento
fisioterapêutico.
Tratamento
Terapias alternativas.
Acupuntura: alí
alívio dos sintomas dolorosos e da
tensão muscular, cuidado para não mascarar quadros
graves.
13
Complicações
Afastamento do trabalho.
Fadiga.
Obesidade.
Depressão.
Tratamento inadequado ou insuficiente dos quadros
mais leves levando ao agravamento das lesões.
Afastamento das atividades profissionais e cotidianas é
de difí
difícil aceitaç
aceitação. Leva a falhas no tratamento.
Caso 1
NG, feminina, do lar, 54 anos.
Dor lombar há
há 8 anos, dores mmii há dois anos.
No último ano parestesias e perda de forç
força.
Diversas seç
seções de fisioterapia e hidroterapia.
Antecedentes mó
mórbidos: obesidade e depressão.
EF: lasè
lasègue negativo, dores à flexão e à extensão
da coluna lombar e diminuiç
diminuição da forç
força de
flexão dorsal do pé
pé direito.
14
15
16
Caso 2
NP, feminina, 62 anos, do lar.
Lombociatalgia à esquerda com 8 meses de
evoluç
evolução. Piora progressiva da dor.
Tratamento medicamentoso e fisioterapêutico
sem alí
alívio.
Sem antecedentes mó
mórbidos.
17
18
19
Caso 3
HFJ, 46anos, masculino, corretor de seguros.
Dor lombar crônica, ciatalgia com iní
início há
há 6
meses.
Tratamento medicamentoso e fisioterapêutico.
Antecedentes mó
mórbidos: tabagismo.
20
Caso 4
AJSF, 33 anos, operá
operário.
Dor lombar e em mmii com parestesias há dois
anos. Piora progressiva.
Alí
Alívio com hidroterapia no iní
início do quadro e
recrudescimento dos sintomas com retorno ao
trabalho.
Sem antecedentes mó
mórbidos.
21
22
23