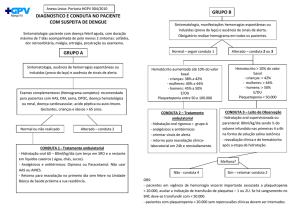
Sinais de alarme
Dor abdominal intensa e contínua; vômito persistente; hipotensão
postural ou lipotímia; sonolência, agitação ou irritabilidade;
Febre há mais de sete dias
hepatomegalia; sangramento espontâneo das mucosas;
- INTERROMPER PROTOCOLO
diminuição da diurese; aumento do hematócrito
Seguir protocolo se o paciente apresentar
concomitante à redução rápida das
- Febre há menos de 7 dias associada a dois dos seguintes
plaquetas.
sintomas: cefaléia, mialgia, artralgia, prostração, dor retrorbitária,
náuseas, vômitos, exantema com ou sem prurido, prova do laço positiva,
leucopenia.
Dengue sem sinais de alarme e que não pertença a grupo de risco.
Sem sinais de gravidade (ausência de: miocardite, alterações hepáticas, encefalite, extravasamento
plasmático, oligúria, choque, comprometimento respiratório, hemorragia, hematêmese ou melena).
Obs. Se enquadram neste grupo os pacientes que faziam parte do grupo amarelo e que foram liberados para tratamento ambulatorial
VE
RD
E
BAIXA PRIORIDADE PARA A AVALIAÇÃO MÉDICA
____________________________________________________ ____________________________________________________
MANEJO CLÍNICO
Hidratação oral :
Adulto: 60 a 80 ml/kg/dia, sendo 1/3 deste volume = soro de hidratação oral e 2/3 de líquidos variados.
Criança: Oferecer soro oral de forma precoce e abundante, sendo 1/3 das necessidades basais, complementando-se o restante com água, suco de frutas,
chá, água de coco, sopa e leite materno.
Sintomáticos:
Paracetamol ou dipirona . Não utilizar ácido acetilsalicílico e todos os anti-inflamatórios não esteróides.
Não aplicar medicação por via intramuscular.
________________________________________________
Orientar pacientes e familiares. Medidas gerais:
Repouso. Fornecer o cartão de dengue. Procurar atendimento no primeiro dia do desaparecimento da febre. Se aparecerem sinais de alerta de gravidade,
retornar para consulta imediatamente. Avaliação clínica preferencialmente diária. Realizar hematócrito e contagem de plaquetas no primeiro atendimento e
a cada 48h ou no dia da defervescência (redução importante da temperatura diária ou desaparecimento completo da febre).
Incentivar o aleitamento materno, aumentando a frequência; orientar a mãe para aumento da ingesta hídrica.
AM
AR
Sinais e sintomas clássicos + sinais de alarme
EL
ou grupo de risco para complicações (sinais de alarme
O
assistenciais)
Grupos de risco clínico ou social para complicações:
Menores de 15 anos ou maiores de 60 anos de idade; grávidas; adultos e
crianças com doenças associadas; incapazes do auto cuidado ou que não
tenham quem lhes preste cuidado; dificuldade de acesso aos serviços de
saúde.
ALTA PRIORIDADE PARA A AVALIAÇÃO MÉDICA
Leitos de observação ou cadeira de hidratação (médico e enfermeiro 24h)
______________________________________________
MANEJO
Hidratação oral nos pacientes do grupo de risco sem sinais de alarme e
em todos os pacientes enquanto aguardam a avaliação médica.
Reposição volêmica em todos os pacientes com sinais de alarme,
depois da avaliação médica e do resultado do hemograma.
Fase de Expansão (sob rigorosa observação clínica):
SF 0,9% ou Solução de Ringer: 20mL/kg/30/min (adulto e criança), máximo
de 2.000 mL por etapa (pode repetir até 3 vezes ou mais a critério clinico).
Após a fase de expansão: reavaliação clínica de h/h e repetir o Htc.
Manter sob rigorosa observação de enfermagem e realizar reavaliação
clínica após cada etapa de hidratação.
Controle glicêmico.
Fase de manutenção (melhora clínica e ambulatorial):
Adulto: 25mL/kg, de 6h em 6h ou a critério clínico de 8/8 ou de 12/12h.
Criança: até 10kg, 100mL/kg/dia; entre 10 e 20 kg, 1000 mL+50mL/kg/dia
para cada kg acima de 10kg; acima de 20kg, 1500mL+20mL/kg/dia para cada
kg acima de 20kg.
Manter paciente em observação 6-12 horas. Hemograma no primeiro
atendimento, de controle a cada 4 horas e antes da alta da observação.
Plaquetas a cada 12 horas, demais exames a critério clinico.
Critérios de Internação:
Comprometimento respiratório, plaquetas < 20.000mm³,
comprometimento importante de órgãos alvo - cérebro, coração, fígado
(transaminases > 1.000), doença de base descompensada.
Sinais e sintomas clássicos + sinais de choque ou
extravasamento plasmático
VE
RM
EL
Pulso rápido e fino, extremidades frias, pele pálida e úmida.
Enchimento capilar lento > 2 segundos
PA convergente (PA diferencial < 20 mmHg)
Hipotensão postural (queda >30mmHg)
Agitação ou prostração importante
Hipotermia
Hemorragia importante, hematêmese, melena
Comprometimento sistêmico grave, comprometimento respiratório
Ascite, derrame pleural ou outros sinais de extravasamento plasmático.
HO
DENGUE GRAVE - AVALIAÇÃO MÉDICA IMEDIATA
(Internação hospitalar e cuidados de UTI, se indicados)
————————————————————————
MANEJO
Reposição volêmica.
Dois acessos venosos calibrosos.
SF 0,9% ou Ringer - 20 mL/Kg/30 min (adulto ou criança), podendo ser
repetido até 3 vezes ou mais a critério clínico.
Avaliar presença de hemoconcentração.
Manter sob rigorosa observação de enfermagem e realizar reavaliação
clínica a cada 15-30 minutos.
Hematócrito a cada 2 horas.
Se a resposta for inadequada, avaliar hemoconcentração. Se o Htc estiver
em ascenção e houver choque persistente apesar da reposição volêmica,
utilizar expansores - colóide sintético (HISOCEL® ou similar)
10 mL/Kg/hora.
Hematócrito em queda e choque: iniciar cuidados intensivos, investigar
possível quadro hemorrágico.
Atenção na fase de absorção do volume extravasado: considerar a
possibilidade de hiperhidratação; reduzir a velocidade e o volume
infundido de acordo com a avaliação clínica e laboratorial.
Monitorar hiponatremia e hipocalemia.
Em caso de melhora clínica e laboratorial, tratar o paciente como
amarelo.
Cuidado ao instalar cateter nasogástrico.
Apenas puncionar vasos profundos quando estritamente necessário,
preferindo vasos compressíveis.
Conduta de Enfermagem
- Realizar Acolhimento com Avaliação e Classificação de Risco.
- Aferir PA sentado e em pé.
- Iniciar hidratação oral nos pacientes que aguardam consulta médica.
- Observação rigorosa do gotejamento e atenção para sinais de hipervolemia
(dispnéia, ortopnéia, taquipnéia, Cheyne-Stokes, tosse de início súbito, terceira
bulha (galope), estertores crepitantes basais, edema pulmonar e edema
periorbitário em crianças).
- Preencher o cartão de acompanhamento ambulatorial.
- Preencher os impressos: ficha de Investigação de Dengue e Sistema de
Informação de Agravos de Notificação - SINAN.
- Orientar retorno para reavaliação diária na própria unidade ou unidade de
referência.
- Orientar pacientes e familiares sobre medidas para eliminação dos criadouros
do vetor.
- Alertar para que não sejam consumidos medicamentos à base de ácido
acetilsalicílico, ibuprofeno e outrros anti-inflamatórios não hormonais
Telefones Úteis
Centro de Informações Estratégicas em Vigilância em Saúde –
CIEVS:
CIEVS/SESDEC-RJ (Estado do Rio de Janeiro):
emai:l [email protected] e telefones (21) 2240.6673 /
(21) 8596.6553 (plantão 24 horas).
O exame confirmatório é feito no seguinte laboratório:
Laboratório Central de Saúde Pública Noel Nutels (LACEN)
Rua do Resende nº 118 - Bairro de Fátima
Telefone: (21) 2332 8601 (Gerência de Controle Epidemiológico)
Os leitos são regulados pela Central Estadual de Regulação:
( 21) 2332-8577
Prova do Laço
Manguito insuflado na PA média (PA sistólica + diastólica / 2) Adulto: 5 minutos e
criança: 3 minutos
Desenhe o quadrado de 2,5 cm x 2,5 cm , de lado no antebraço, no local que
apresentar mais petéquias
Contar petéquias e considera positivo se:
Adulto > 20 petéquias no quadrado
Criança > 10 petéquias no quadrado
Prova do laço:
Positiva, reforça a possibilidade de dengue.
Negativa, não descarta a possibilidade de dengue.
www.riocontradengue.com.br
MANEJO CLÍNICO
CLASSIFICAÇÃO DE RISCO
DENGUE
SECRETARIA DE
SAÚDE
E DEFESA CIVIL
www.riocontradengue.com.br
Disque Saúde 0800 61 1997
www.saude.gov.br