UNIVERSIDADE DO EXTREMO SUL CATARINENSE - UNESC
CENTRO EDUCACIONAL SÃO CAMILO – SUL
CURSO DE PÓS-GRADUAÇÃO ESPECIALIZAÇÃO EM CONDUTAS DE
ENFERMAGEM AO PACIENTE CRÍTICO
GISELE DE SOUZA
CIRURGIA DE REVASCULARIZAÇÃO DO MIOCÁRDIO SEM
CIRCULAÇAO EXTRACORPOREA: DO PÓS-OPERATÓRIO À ALTA
HOSPITALAR
CRICIÚMA, NOVEMBRO DE 2008
GISELE DE SOUZA
CIRURGIA DE REVASCULARIZAÇÃO DO MIOCÁRDIO SEM
CIRCULAÇAO EXTRACORPOREA: DO PÓS-OPERATÓRIO À ALTA
HOSPITALAR
Projeto
de
Pesquisa
do
Curso
de
Especialização em Conduta de Enfermagem no
Paciente Crítico C.E. São Camilo - UNESC,
apresentado ao CEP para parecer e aprovação.
Orientadora: Profª. Ms. Maria Augusta da Fonte
CRICIÚMA, NOVEMBRO DE 2008
2
As
pessoas
que
formação acadêmica.
participaram
da
minha
3
AGRADECIMENTO
A Deus pela minha vida.
A minha família por todo o incentivo
Aos
meus
amigos
por
entenderem
meu
afastamento por causa do trabalho e dos
estudos.
Muito Obrigada!.
4
“A Enfermagem é uma arte; e para realizá-la como
arte, requer uma devoção tão exclusiva, um preparo
tão rigoroso, quanto a obra de qualquer pintor ou
escultor; pois o que é tratar da tela morta ou do frio
mármore comparado ao tratar do corpo vivo, o templo
do espírito de Deus? É uma das artes; poder-se-ia
dizer, a mais bela das artes!
Florence Nightingale.
5
RESUMO
O presente trabalho trata sobre a Cirurgia de revascularização do miocárdio sem
circulação extracorpórea para isto teve como objetivo geral analisar os cuidados de
enfermagem ao paciente que realizou cirurgia com circulação extracorpórea. Técnica
utilizada principalmente em cirurgia cardíaca, onde o processo de oxigenação e
bombeamento do sangue é executado através de equipamento que capta o sangue
venoso. Foi realizada uma pesquisa bibliográfica, para atingir o objetivo proposto. A
cirurgia sem circulação extracorpórea associou-se uma redução do risco ajustado de
mortalidade, de acidentes vasculares encefálicos, de insuficiência respiratória,
reoperação por sangramento e insuficiência renal, além de associar-se com redução
do tempo de permanência hospitalar pós-operatório.
Palavras-chave: cirurgia cardíaca, resvacularização extracorpórea
6
LISTA DE ABREVIATURAS E SIGLAS
AP Ausculta Pumonar
ATC Angioplastia Transcutânea
ATIE – Artéria Torácica inter na esquerda
AV – Átrio Ventricular
AVE – Acidente Vascular Encefálico
BPM – Batimentos Por Minuto
CAT – Cineronariografia Transcutânea
CEC – Circulação extracorpórea
CIV – Comunicação Interventricular
CRM – Revascularização do Miocárdio
DAC – Doença Arterial CoronarianaDIH – Dia de Internação Hospitalar
DPOC – Doença Pulmonar Obstrutiva Crônica
FC – Freqüência Cardíaca
FR – Freqüência Respiratória
FV - Fibrilação Ventricular
HAS – Hipertensão Arterial Sistêmica
HSJ – Hospital São José
IAM – Infarto Agudo do Miocárdio
IC – Insuficiência Cardíaca
ICA – Insuficiência Cardíaca Aguda
ICC – Insuficiência Cardíaca Congestiva
LDL – Low – density – lipoprotein
Mm//Hg – Milímetros de Mercúrio
MS - Ministério de Saúde
MV – Murmúrio Vesicular
POI – Pós Operatório Imediato
SRIS – Síndrome de Resposta Inflamatória Sistêmica
UTI - Unidade de Terapia Intensiva
7
SUMÁRIO
1 INTRODUÇÃO ........................................................................................................ 9
2 REVISÃO DE LITERATURA................................................................................. 12
2.1 Sistema Cardiovascular ................................................................................... 12
2.1.1 Coração .......................................................................................................... 12
2.1.2 Anatomia Cardíaca ........................................................................................ 12
2.1.3 Valvas Cardíacas ........................................................................................... 13
2.1.4 Artérias Coronárias ....................................................................................... 13
2.1.5 Músculo Cardíaco .......................................................................................... 14
2.1.6 Endocárdio ..................................................................................................... 14
2.1.7 Pericárdio ....................................................................................................... 14
2.2 Fisiologia Cardíaca ........................................................................................... 14
2.2.1 Sistema de Condução do Coração............................................................... 15
2.3 Alguns Distúrbios Cardíacos........................................................................... 16
2.3.1 Endocardites .................................................................................................. 16
2.3.2 Sopro no Coração.......................................................................................... 16
2.2.3 Arteriosclerose ou Arterioesclerose ............................................................ 17
2.2.4 Lesões Valvulares do Coração ..................................................................... 17
2.2.5 Hipertensão .................................................................................................... 19
2.2.6 Insuficiência Cardíaca ................................................................................... 20
2.2.7 Infarto do Miocárdio ...................................................................................... 20
2.2.8 Arritmia ........................................................................................................... 20
2.3 Revascularização do Miocárdio (RM) ............................................................. 21
2.3.1 Conceito ......................................................................................................... 21
2.3.2 Benefícios ...................................................................................................... 22
2.3.3 Indicações Cirúrgicas ................................................................................... 23
2.3.4 Avaliação Pré-Operatória .............................................................................. 24
2.3.5 Complicações Pós-Operatória de RM .......................................................... 25
3. METODOLOGIA................................................................................................... 27
3.1 Abordagem Metodológica ................................................................................ 27
3.2 Tipo de Pesquisa .............................................................................................. 27
3.3 Período de Investigação .................................................................................. 28
8
3.4 Local de Estudo ................................................................................................ 28
3.6 Análise dos Dados............................................................................................ 28
REFERÊNCIAS ........................................................................................................ 29
ANEXO ..................................................................................................................... 34
ANEXO A – História da Circulação Extracorpórea no Brasil .............................. 36
9
1 INTRODUÇÃO
As doenças cardiovasculares associadas à hipertensão arterial sistêmica,
diabetes, obesidade, estresse, sedentarismo, tabagismo e hereditariedade faz com
quem haja uma maior incidência de doenças coronariana que conseqüentemente
encaminham-se para a cirurgia de revascularização do miocárdio – CRM.
Para cada paciente submetido à Cirurgia de Revascularização a equipe
estuda o caso e de antemão analisar a necessidade de circulação extracorpórea CEC ou não, embora a decisão final se dê no trans-operatório.
s doenças coronarianas tratadas com medicamentos nem sempre
responde as expectativas esperadas, em muitos casos o estudo, não é apenas por
teste de esforço, ecodopler, eletrocardiograma, necessita de cinecoronariografia
transcutânea - CAT e poderá encaminhar para angioplastia – ATC com stent e a
cirurgia de resvacularização do miocárdio, quando estes não são suficientes.
Desta forma a CRM é um tratamento cirúrgico que visa prolonga a vida do
paciente, porém não descarta a probabilidade de complicações severas e graves.
A CEC poderá ser decidida durante o ato cirúrgico bem como antecipada
relacionada ao número de bypass (ponte) que será acometido o paciente.
Porém pacientes que não são submetidos à CEC apresentam um pósoperatório menos agressivo e mais rápido, considerando-se o sangramento
apresentado no pós-operatório e outras complicações como isquemias transitórias,
hipotermia, infecção entre outras.
A assistência de enfermagem é fundamental ao paciente de UTI e com
maior ênfase ao submetido a CRM com ou sem CEC, até a alta hospitalar.
Ficando evidente que paciente sem o CEC terá o pós-operatório com
menor probabilidade de complicações com maior incidência de alta precoce,
mantendo os mesmos cuidados para a alta hospitalar e leva-se em consideração a
força de vontade de cada paciente individualmente na sua totalidade.
O profissional enfermeiro atento ao pós-operatório observa a diferença
que procede entre o paciente submetido à CEC e o não submetido. A eficácia do
pós-operatório varia conforme a história pregressa, hábitos diversos e ao próprio
processo cirúrgico.
10
Conforme relata Buffolo Gomes, Andrade et al (1994), as graves
alterações, principalmente em nível celular, decorrentes da passagem do sangue por
superfícies não endotelizadas no circuito de CEC, levam à formação de uma
resposta inflamatória inespecífica, A técnica tem a vantagem de eliminar a CEC,
evitando todos os seus efeitos adversos, sendo especialmente recomendada no
caso de pacientes portadores de outras doenças orgânicas, tais como insuficiência
renal crônica, doenças pulmonares, acidente vascular cerebral (AVC) prévio, cirurgia
de RM na fase aguda do infarto, idade superior a 70 anos, reoperações, ou seja,
pacientes considerados de alto risco.
Objetivo geral:
Ø Analisar os cuidados de enfermagem ao paciente que realizou cirurgia com
circulação extracorpórea.
Objetivo específico:
Ø Identificar através de bibliografia os cuidados de enfermagem ao paciente que
realizou
cirurgia
de
revascularização
do
miocárdio
sem
circulação
extracorpórea
Ø Descrever como se procede aos cuidados aos pacientes que passaram pela
cirurgia de circulação extra corpórea
Ø Verificar as alternativas de assistência de enfermagem aos pacientes .
Ø Verificar o perfil através de bibbliografia do paciente submetido à Cirurgia de
Revascularização sem Circulação Extracorpórea;
Perante
a
quantidade
de
pacientes
submetidos
à
Cirurgia
de
Revascularização instiga a curiosidade em que determinados casos é necessário
entrar em circulação extracorpórea.
O paciente que não é submetido à Circulação Extracorpórea; apresenta o
pós-operatório com evolução positiva e alta precoce, enquanto o com Circulação
Extracorpórea, as chances de apresentar complicações em pós-operatório é mais
comum e freqüente, embora o sem Circulação Extracorpórea não se exime das
complicações gerais.
À Cirurgia de Revascularização sem Circulação Extracorpórea; diminui as
probabilidades de desenvolver processo inflamatório. Acidente Vascular Encefálico AVE transitórios e a diminuição no tempo de dia de internação hospitalar - DIH e
conseqüentemente abre vaga para novos processos operatórios, embora a
determinação da CEC se dá no ato cirúrgico.
11
12
2 REVISÃO DE LITERATURA
2.1 Sistema Cardiovascular
2.1.1 Coração
O coração é um músculo oco que se contrai ritmicamente, localizado no
centro de tórax, posterior ao osso esterno, ocupa o espaço entre os pulmões e
repousa sobre o diafragma, pesando em média trezentos gramas, com a ápice
discretamente voltada à esquerda.
A função do coração é bombear o sangue para os tecidos, suprindo-os
com o oxigênio e outros nutrientes, ao mesmo tempo remove o dióxido de carbono e
outros metabólicos. Dentro do coração existem duas bombas localizadas à direita e
à esquerda.
Brunner e Suddarth, 1999, p. 510. Nos relata:
O débito cardíaco direito é distribuído inteiramente nos pulmões, através da
artéria pulmonar e o débito do lado esquerdo é distribuído para o restante
do corpo através da aorta. Essas duas bombas ejetam o sangue ao mesmo
tempo e aproximadamente na mesma velocidade de débito.
O coração contrai e relaxa ritmicamente por ação bombeadora na parece
muscular. A contratação muscular sístole torna-se menor à medida que o sangue é
ejetado e o relaxamento da parede do coração a diástole enchem-se de sangue na
cavidade em preparação para ejeção subseqüente.
Segundo Milani (2007), o coração adulto desta forma bate cerca de 60 a
80 vezes por minutos, ejeta aproximadamente 70 mil de sangue de cada um dos
ventrículos a cada batimento com um débito total de aproximadamente 5l/min.
2.1.2 Anatomia Cardíaca
O coração encontra-se dividido em coração direito ou cavidade direita e
esquerda, sendo esta a parede ventricular. Na parede horizontal são as válvulas
atrioventriculares, que formam uma espécie de parede de separação entre as duas
câmaras superiores ou átrios e as duas inferiores, ou ventriculares.
13
Cavidade direita: Contem sangue não oxigenado, que entra no átrio direito
através das vias cavas superior e inferior, avançado até os pulmões pela
artéria pulmonar, originária do ventrículo direito.
Cavidade esquerda: recebem o sangue oxigenado dos pulmões através das
veias pulmonares, que entram no átrio esquerdo e enviam o sangue para o
organismo através da artéria aorta. (Andrade, 2002, p. 295).
2.1.3 Valvas Cardíacas
Elas permitem que o sangue flua somente numa direção através do
coração, fechando e abrindo passivamente em resposta as mudanças de pressão e
movimento do sangue. Existem dois tipos de valvas: atrioventriculares e
semilunares.
Valvas atrioventriculares são denominadas de mitral ou bicúspide e
tricúspide.
Afirma Andrade 2002, p. 296.
A válvula mitral faz a comunicação do átrio esquerdo com o ventrículo
esquerdo. A válvula tricúspide comunica com o átrio direito com o ventrículo
direito. Estas estão formadas por anel fibroso, válvulas e aparelho
subvalvular.
Válvulas Similares são denominadas de áortica e pulmonar. A válvula
áortica comunica o ventrículo esquerdo com a artéria pulmonar, tendo as duas
anatômica comum. Na válvula áortica encontram-se os átrios coronários, orifícios
onde nascem as artérias coronárias que irrigam o miocárdio.
2.1.4 Artérias Coronárias
São vasos que suprem sangue ao músculo cardíaco e necessita de
grande quantidade de oxigênio e nutrientes. O coração utiliza aproximadamente 70 a
80% de oxigênio que chega através das artérias coronárias.
Segundo Brunner e Suddarth (1999), a parede lateral esquerda do
coração é alimentada pela artéria coronária esquerda principal, sendo que esta se
divide em vários ramos importantes que percorre um trajeto para baixo artéria
descendente anterior esquerda e transversal artéria circunflexa na lateral esquerda
do miocárdio.
14
A parede lateral direita é suprida de modo semelhante pela artéria
coronária direita ao contrário das outras artérias, as artérias coronárias são
perfundidas durante a sístole.
2.1.5 Músculo Cardíaco
O tecido muscular se assemelha ao músculo esteriado (esquelético), que
se encontra sob controle consciente. Funcionalmente o músculo cardíaco se
assemelha ao músculo liso, pois é involuntário. As fibras musculares cardíacas estão
dispostas de maneira entrecruzada, sendo assim se contraem e relaxam de modo
coordenado.
2.1.6 Endocárdio
Deveste o coração internamente túnica que estende revestindo as veias e
artérias que partem do coração e encontra-se as pregas características que são as
válvulas cardíacas.
2.1.7 Pericárdio
Túnica serosa que recobre externamente o miocárdio, dividindo-se em
pericárdio e pericárdio visceral.
Segundo Andrade (2002), a cavidade pericárdica são duas camadas
existentes na cavidade ao qual, em condições fisiológicas, é contém o líquido em
certa quantidade, sendo este que suaviza os movimentos do coração.
2.2 Fisiologia Cardíaca
A atividade elétrica cardíaca é resultado da movimentação de íons
partículas carregadas de sódio, cálcio e potássio através da membrana celular. No
15
estado de repouso as células, o músculo cardíaco esta polarizado, que significa que
existe diferença elétrica entre o lado interno da membrana celular carregado
negativamente e lado externo carregado positivamente. “O ciclo cardíaco tem início
quando o impulso elétrico é liberado, começando a despolarização.” (BRUNNER E
SUDDARTH, 1999, p. 512).
À Medida que as células retornam às suas condições basais, ou seja,
torna-se mais negativa e corresponde ao relaxamento do músculo cardíaco ocorre a
repolarização.
2.2.1 Sistema de Condução do Coração
As células do músculo cardíaco têm ação ritmicamente. É necessário que
os átrios e ventrículos se contraiam seqüencialmente para fornecer um reflexo
sangüíneo eficaz.
Brunner e Suddart (1999), o módulo sinoatrial – SA, localizando n função
entre a veia ca a superior e o átrio direito, é o começo do sistema de condução e
normalmente funciona como o marcapasso do miocárdio.
O módulo - SA, pode alterar a sua freqüência em resposta às
necessidades do corpo, sendo que ele deflagra aproximadamente 60 a 100 impulsos
por minutos no coração normal em repouso. “ “O sinal elétrico deflagrado pelo
nódulo AS é conduzido através das células miocárdicas do átrio até o nódulo
atrioventricular – AV (BRUNNER E SUDDART 1999, p, 511).
Conforme Brunner e Suddart (1999), o nódulo AV coordena impulsos
elétricos que estão chegando dos átrios e, depois de breve pausa, libera-os para os
ventrículos, após esse é impulso é conduzido através do feixe de células muscular
especializado (feixe de His) e percorre o septo que separa os dois ventrículos. O
feixe de His dividi-se em dois ramos direito e esquerdo, que terminam em fibras de
Purkinge.
Segundo Andrade (2002), controle simpático (localiza-se nos cornos
laterais dos cinco segmentos torácicos superior da medula, indo para o coração
como nervos simpáticos superior, médio e inferior, que suprem o nó sinoatrial, nó
atrioventricular e os músculos atriais e ventriculares, o mediador químico é a
16
noradrenalina. O controle simpático aumenta a freqüência cardíaca e aumenta a
força de contração do coração).
2.3 Alguns Distúrbios Cardíacos
2.3.1 Endocardites
De acordo com Eye (2006) a Endocardite é o nome dado às afecções,
infecciosas ou não, do endocárdio. O coração é formado pelo o pericárdio (camada
externa); o miocárdio (camada medial) e o endocárdio (camada interna, da qual
fazem parte as válvulas cardíacas). A maioria das endocardites tem uma origem
infecciosa. A endocardite se localiza preferencialmente nas válvulas do coração,
mas pode ser encontrada em qualquer parte do endocárdio, podendo ser
classificada em aguda.
Costuma provocar infecções à distância, como no cérebro, rins, pulmões,
fígado, olhos); a subaguda tem a evolução mais lenta, persistindo por até meses. As
pessoas portadoras de lesões valvulares do coração, congênitas ou adquiridas, são
as mais propensas a apresentarem a doença. Contudo, a endocardite também
ocorre em pessoas que não tenham lesões cardíacas. As endocardites surgem
principalmente depois de procedimentos invasivos, em que há a invasão do
organismo, como cirurgias, extrações dentárias, colocação de sondas, manipulação
de abscessos.
2.3.2 Sopro no Coração
É uma alteração no fluxo do sangue dentro do coração provocada por
problemas em uma ou mais válvulas cardíacas ou por lesões nas paredes das
câmaras. Na maioria das vezes, não existem seqüelas. No entanto, quando o sopro
é muito forte, decorrente de lesões nas paredes das câmaras, ele certamente
precisará ser tratado, pois um volume considerável de sangue sem oxigênio irá se
misturar com o sangue que já foi oxigenado.
17
Conforme Andrade (2002), os sopros são caracterizados por ruídos
anormais, percebidos quando o médico ausculta o peito e ouve um som semelhante
ao de um fole. O problema pode ser diagnosticado de maneira mais precisa pelo
exame de ecocardiograma, que mostra o fluxo sangüíneo dentro do coração.
2.2.3 Arteriosclerose ou Arterioesclerose
Doença devida ao aparecimento, nas paredes das artérias, de depósitos
contendo principalmente LDL colesterol (“mau colesterol”), mas também pequenas
quantidades de fosfolipídios e gorduras neutras (placas de ateroma). Trabalhos
recentes indicam que o LDL se acumula no interior das paredes dos vasos, onde
seus componentes se oxidam e sofrem outras alterações. Os componentes
alterados dão origem a uma resposta inflamatória que altera progressiva e
perigosamente os vasos.
A aterosclerose é caracterizada pelo acúmulo de placas de ateroma
formadas pelo acúmulo de lípides na camada íntima das artérias. Na
constituição do ateroma há reação fibroblástica decorrente de estímulo
representado pela presença de lípides, muitas vezes atingindo camadas
profundas dos vasos, com fibrose e diminuição da sua elasticidade. Em
estágios avançados, ocorrem modificações diversas, como calcificação,
hemorragia, necrose, ulceração, rotura e embolização (SMELTZER; BARE,
2002).
Gradualmente desenvolve-se fibrose dos tecidos situados ao redor ou no
interior dos depósitos gordurosos e, freqüentemente, a combinação do cálcio dos
líquidos orgânicos com gordura forma compostos sólidos de cálcio que,
eventualmente, se desenvolve em placas duras, semelhantes aos ossos.
Segundo Vilela (2007), no estágio inicial da aterosclerose aparecem
apenas depósitos gordurosos nas paredes dos vasos, mas nos estágios terminais os
vasos podem tornar-se extremamente fibróticos e contraídos, ou mesmo de
consistência óssea dura, caracterizando uma condição chamada arteriosclerose ou
endurecimento das artérias.
2.2.4 Lesões Valvulares do Coração
18
Segundo Eye (2006) as principais lesões valvulares do coração são:
Estenose: Diz-se quando o orifício de uma válvula cardíaca apresenta um diâmetro
menor do que o normal, dificultando a passagem do sangue.
Ø Estenose aórtica: Entre as causas estão à febre reumática, calcificações em
válvulas bicúspides congênitas, ou depósitos de cálcio em válvulas de idosos e
previamente normais. O tratamento pode ser cirúrgico, uma troca de válvula tem
uma mortalidade de 2 a 5% e chega a ficar acima de 10% para pessoas com
mais de 75 anos.
Ø Estenose mitral: Cerca de 80% dos pacientes com Estenose Mitral apresentam
fibrilação auricular. A doença pode evoluir durante muitos anos sem provocar
sintomas. O tratamento é predominantemente feito pelo uso de balão percutâneo
ou comissurotomia a céu aberto ou então troca da válvula mitral, porque, na
maioria dos casos, existe estenose mitral associada);
Ø Estenose tricúspide: Essa lesão é predominantemente de origem reumática. O
tratamento é cirúrgico com visão direta, ou com troca de válvula ou por
valvuloplastia com balão.;
Ø Estenose pulmonar: É uma lesão predominantemente congênita. A dilatação
por balão é atualmente o tratamento mais empregado.
2. Insuficiência: É quando as válvulas do coração não vedam o orifício valvular,
permitindo o refluxo do sangue.
Ø Insuficiência tricúspide: Pode ocorrer por lesão congênita, endocardite
bacteriana e atualmente é freqüente em toxicômanos que usam drogas
injetáveis. É comum em pessoas com insuficiência cardíaca direita e ainda como
complicação de infarto do miocárdio. A insuficiência tricúspide pode ainda ocorrer
com complicação de doença carcinóide, lúpus eritematoso e degeneração
mixomatosa da válvula, ou por dilatação severa do ventrículo direito. Algumas
desses insuficiências tricúspides podem regredir com a correção da doença
básica.
Ø Insuficiência aórtica: As causas não reumáticas persistem e entre elas estão às
válvulas aórticas, bicúspides congênitas, a endocardite bacteriana e a
hipertensão arterial. As manifestações clínicas são discretas no início, o paciente
passa longos anos sem nada sentir. É nessa época que a cirurgia de troca de
válvulas está mais indicada. Quando os sintomas de descompensação cardíaca
19
ou de insuficiência de perfusão coronariana aparecem, a cirurgia já é de pior
prognóstico, chegando à mortalidade a 5%.
Ø Insuficiência pulmonar: A causa mais freqüente da Insuficiência Pulmonar é a
dilatação do anel valvular causada pela hipertensão pulmonar ou pela dilatação
da artéria pulmonar idiopática ou provocada por doenças do tecido conectivo,
outra causa é a endocardite infecciosa. O tratamento geralmente é conservador,
feito com cardiotônicos e correção das doenças subjacentes.
Ø Insuficiência mitral: Insuficiência mitral geralmente é causada por febre
reumática, endocardite bacteriana, degeneração mixomatosa, disfunção da
válvula provocada por doença ou ruptura da cordoalha tendinosa causadas por
infarto do miocárdio e ainda por tumores do coração (mixoma). Um grande
número de pacientes deve ser operado quando as manifestações clínicas limitam
as suas atividades. As cirurgias variam desde operações de urgência, reparos
nas válvulas ou cordoalha subvalvular até a troca total da válvula por uma
prostética.
3. Dupla lesão: É quando uma válvula está com insuficiência além de estenose,
podendo predominar uma ou outra.
Ø Dupla lesão aórtica; Diz-se que há dupla lesão aórtica quando as duas lesões
acima descritas atingem a válvula aórtica.
Ø Dupla lesão mitral; A mitral é, das lesões duplas de válvula, a mais
freqüentemente encontrada.
Ø Dupla lesão tricúspide; O termo é aplicado quando se encontram numa mesma
válvula estenose e insuficiência.
Ø Dupla lesão pulmonar. A mesma coisa, estenose e insuficiência atingindo a
válvula pulmonar.
2.2.5 Hipertensão
De acordo com dados obtidos no Ministério da Saúde (2004) a
hipertensão arterial ou pressão alta, é uma doença que ataca os vasos sangüíneos,
coração, cérebro, olhos e pode causar paralisação dos rins. Ocorre quando a
medida da pressão se mantém freqüentemente acima de 140 por 90 mmHg. Essa
20
doença é herdada dos pais em 90% dos casos, mas há vários fatores que
influenciam nos níveis de pressão arterial, entre eles:
2.2.6 Insuficiência Cardíaca
Eyer (2006) delinear a Insuficiência Cardíaca (IC) não como uma doença
do coração por si só. É uma incapacidade de o coração efetuar as suas funções de
forma adequada como conseqüência de outras enfermidades, do próprio coração ou
de outros órgãos.
Sendo uma condição crônica, gera a possibilidade de adaptações do
coração o que pode permitir uma vida prolongada, às vezes com alguma limitação
aos seus portadores, se tratada corretamente. Há a necessidade de tratar, se
possível, a doença subjacente que desencadeou a Insuficiência Cardíaca
Congestiva.
2.2.7 Infarto do Miocárdio
Segundo Andrade (2002), é a falência de uma área do músculo cardíaco,
onde as células não receberam sangue com oxigênio e nutrientes. A suspensão do
fluxo de sangue para o coração pode acontecer de diversas formas. A gordura vai se
acumulando nas paredes das coronárias com o tempo, formam-se placas, impedindo
que o sangue flua livremente.
Dessa forma, as células no trecho que deixou de ser banhado pela
circulação acabam morrendo. A interrupção da passagem do sangue nas artérias
coronárias também pode ocorrer devido contração de uma artéria parcialmente
obstruída ou à formação de coágulos (trombose).
Conforme Vilela (2007), o principal sinal é a dor muito forte no peito, que
pode se irradiar pelo braço esquerdo e pela região do estômago. O tratamento se dá
através de atendimento especializado e imediato, pois a área onde houve a falência
do músculo tem um rápido crescimento e o coração poderá não se recuperar
2.2.8 Arritmia
21
Afirma Downie (1987) que toda vez que o coração sai do ritmo certo, dizse que há uma arritmia. Ela ocorre tanto em indivíduos saudáveis quanto em
doentes. Várias doenças podem dispará-la, assim como fatores emocionais — o
estresse, por exemplo, é capaz de alterar o ritmo cardíaco. Os batimentos perdem o
compasso de diversas maneiras. A bradicardia ocorre quando o coração passa a
bater menos de 60 vezes por minuto — então, pode ficar lento a ponto de parar. Já
na taquicardia chegam a acontecer mais de 100 batimentos nesse mesmo período.
A agitação costuma fazê-lo tremer, paralisado, em vez de contrair e
relaxar normalmente. Às vezes surgem novos focos nervosos no músculo cardíaco,
cada um dando uma ordem para ele bater de um jeito. No caso, também pode surgir
a parada cardíaca.
2.3 Revascularização do Miocárdio (RM)
2.3.1 Conceito
A revascularização cirúrgica do miocárdio se consagrou nos últimos 30
anos como um procedimento seguro e bem estabelecido para o tratamento da
insuficiência coronariana, proporcionando a remissão dos sintomas e contribuindo
para o prolongamento e melhora da qualidade de vida de pacientes portadores de
doença coronária.
Gomes (2004) postula que a cirurgia de revascularização do miocárdio se
constitui no tratamento padrão da doença coronária isquêmica em vários subgrupos
de indivíduos. A possibilidade de abordagem de todas as artérias coronárias
comprometidas e a manutenção dos resultados a médio e longo prazo torna essa
cirurgia atrativa como método de escolha quando comparada com outras
terapêuticas.
Apesar dos baixos índices de mortalidade hospitalar, a morbidade pósoperatória ainda permanece considerável, especialmente para aqueles pacientes
com doenças associadas tais como: renais crônicos, portadores de doença pulmonar
obstrutiva crônica - DPOC, presença de acidente vascular cerebral prévio, distúrbios
de coagulação, doenças metabólicas e endócrinas ou, ainda, pacientes com faixa
etária elevada.
22
Conforme Brasil (1998), esta morbidade é causada principalmente pelos
efeitos sistêmicos adversos decorrentes do uso da circulação extracorpórea - CEC.
Atualmente, existe uma tendência a minimizar a agressão ao paciente, simplificando
o ato cirúrgico através de técnicas menos invasivas, com a finalidade de acelerar a
recuperação dos pacientes, diminuir o tempo de hospitalização, os custos e a
morbimortalidade. Importante passo nesse sentido foi dado pela introdução das
técnicas de revascularização do miocárdio sem o uso da circulação extracorpórea.
2.3.2 Benefícios
Sabe-se que as graves alterações, principalmente em nível celular,
decorrentes da passagem do sangue por superfícies não endotelizadas no circuito
de CEC, levam à formação de uma resposta inflamatória inespecífica,
Conforme Buffolo, Gomes, Andrade et al. (1994) a técnica tem a
vantagem de eliminar a CEC, evitando todos os seus efeitos adversos, sendo
especialmente recomendada no caso de pacientes portadores de outras doenças
orgânicas, tais como insuficiência renal crônica, doenças pulmonares, acidente
vascular cerebral (AVC) prévio, cirurgia de RM na fase aguda do infarto, idade
superior a 70 anos, reoperações, ou seja, pacientes considerados de alto risco.
Conforme Brunner e Suddarth (1999) a circulação extracorpórea é
indispensável na maioria das operações cardíacas, porém, ainda é um procedimento
que não está isento de complicações. Pacientes que são submetidos à operação
cardíaca com uso de CEC podem desenvolver uma síndrome de resposta
inflamatória sistêmica (SRIS) de graus variáveis, produzindo lesões orgânicas que
levam ao aumento da morbidade pós-operatória. Como fatores causais desta reação
inflamatória, também denominada de síndrome pós-perfusão,
Ocorre ativação de elementos do sangue provocando uma resposta
humoral e celular, com liberação de mediadores responsáveis pelo aparecimento de
febre não infecciosa, leucocitose, aumento da permeabilidade capilar, acúmulo de
líquido intersticial, alterações da coagulação e disfunção de órgãos, principalmente
em território cardíaco e pulmonar.
Dentre as vantagens da técnica de revascularizar os miocárdios sem CEC
constatadas com nossos resultados podem citar a simplicidade aliados a menor
23
agressividade do ato operatório assemelhando-se ao risco de uma simples
toracotomia, o menor tempo cirúrgico, menor usa de sangue e derivados, menores
morbimortalidade, recuperação mais rápida dos pacientes, menor custo pela não
utilização do circuito extracorpóreo e tempo mais curto de internação hospitalar.
2.3.3 Indicações Cirúrgicas
Relata Pires (2002), algumas indicações cirúrgicas: Pacientes muito
sintomáticos que apresentem intolerância aos medicamentos usados no tratamento.
Alívio de quadro anginoso não controlado por terapêutica medicamentosa máxima,
especialmente quando há comprometimento da qualidade de vida do paciente.
Pacientes que apresentem lesões importantes que não sejam passíveis de
tratamento com angioplastia e/ou com a colocação de stent
No infarto agudo do miocárdio, para revascularização precoce e limitar o
tamanho do infarto; na angina persistente pós-infarto, para tratar outras lesões que
não sejam as causadoras do infarto; no tratamento das complicações do infarto (ex:
CIV, insuficiência mitral aguda, ruptura da parede ventricular) e no choque
cardiogênico
Conforme Pires (2002), na angina instável e no infarto sem Q, após
terapêutica médica máxima, especialmente em a esquerda, portadores de
valvopatias associadas, portadores de lesões vasculares associadas, pacientes em
fase aguda do infarto do miocárdio, pacientes com complicações pós-infarto como
comunicação inter-ventricular e insuficiência mitral aguda, pacientes com disfunção
grave do ventrículo esquerdo
Segundo Pires (2002), a cirurgia de revascularização miocárdica isolada
pode ser realizada sem maior grau de risco em pacientes portadores de sopro
cervical assintomático, obstrução carotídea leve ou moderada, e em casos de angina
instável em pacientes com acidente vascular cerebral prévio (apesar de que nesta
última situação o risco de lesão cerebral pós-operatória pode estar aumentado).
Quando possível, a cirurgia carotídea deverá preceder a revascularização
miocárdica.
Indicações cirúrgicas em lesões isoladas. Em situações de lesão isolada
de artéria coronária direita ou da artéria circunflexa, a avaliação de cada caso deve
24
ser feita em separado; em situações nas quais a artéria seja de grande importância,
irrigando área extensa do miocárdio, e com lesões que não sejam passíveis de
tratamento em laboratório de hemodinâmica, poderá estar indicada a cirurgia de
revascularização miocárdica.
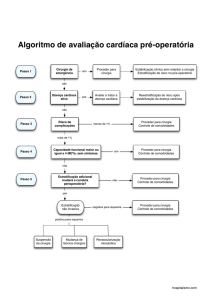
2.3.4 Avaliação Pré-Operatória
Os objetivos do tratamento cirúrgico da insuficiência coronariana são
aliviar sintomas, proteger o miocárdio isquêmico, melhorar a função ventricular,
prevenir o infarto do miocárdio, recuperar o paciente físico, psíquica e socialmente,
prolongar a vida e a sua qualidade. A avaliação pré-operatória é importante e tem
como finalidade minimizar os riscos cirúrgicos e, também, prevenir as complicações
pós-operatórias.
A decisão de postergar a cirurgia com objetivo de tratar uma comorbidade é uma decisão difícil e que deve ser bem avaliada. A decisão deve focar
ambas as condições, a indicação primária (cardíaca) e a co-morbidade.
História Clínica
a) Determinação dos fatores de risco: história de fumo, história familiar de
doença arterial coronariana, diabetes, obesidade mórbida, dislipidemia,
insuficiência renal, hipertensão arterial sistêmica, hiper tensão pulmonar,
história de acidente vascular cerebral, doença obstrutiva pulmonar, doença
vascular periférica, doença vascular cerebral, características demográficas
idade e sexo;
b) Intervenção cardiovascular prévia: endoarterectomia de carótida, outra
cirurgia vascular e proce dimentos não cirúrgicos- angioplastia, aterectomia,
laser, stent, trombólise e valvoplastia com balão;
c) História:
in
suficiência
cardíaca
congestiva,
infarto
do
miocárdio,
ressuscitação cardíaca, tipo de angina, choque cardiogênico, arritmiasventriculares, bloqueio AV, fibrilação atrial, agu da ou crônica;
d) Avaliação da dor torácica e de “equivalentes isquêmicos”, como dispnéia ao
esforço físico, ou dor no braço com esforço físico;
e) Critérios da Canadian Cardio vascular Society (CCS)10:
Ø Classe 0: sem angina;
25
Ø Classe I: angina aos grandes esforços;
Ø Classe II: leve limitação às atividades de rotina;
Ø Classe III: limitação importante das atividades físicas;
Ø Classe IV: sem condições de realizar qualquer atividade física, angina em
repouso.
Exame físico
a) Pressão arterial: medição nos dois braços. Quando apresentam diferença de
pressão entre o direito e o esquerdo, com este menor que aquele, < 15 a
20mm/hg, deve se dar atenção para o paciente cirúrgico no momento do em
prego do enxerto de ATIE, pois esta alteração pode causar, no pósoperatório, a chamada “síndrome do roubo”. Portanto, é importante, nesta
avaliação, afastar estenose de artéria sub clávia esquerda ou pensar na
presença de aneurisma desse cante de aorta;
b) Palpação dos pulsos periféricos e carotídeos: importante para se programar
cirurgia combinada ou tratar a lesão arterial em questão antes da
revascularização miocárdica; c) ausculta cardíaca: deve-se também avaliar de
maneira atenta a ausculta do precórdio, para confirmar ou não a presença de
doença valvar concomitante.
2.3.5 Complicações Pós-Operatória de RM
Segundo Bojar (1996), o sangramento e as complicações relacionadas à
hemotransfusão continuam sendo um dos maiores fatores de morbidade e
mortalidade em cirurgia cardíaca. O conhecimento dos fatores de risco desta
complicação é fundamental para a adoção de medidas terapêuticas e preventivas.
O risco de sangramento tem um aumento diretamente proporcional nos
casos de idade mais avançada e também se faz presente nos casos de reoperação
de enxertos de artéria torácica interna bilaterais e quando há administração de
heparina, aspirina e drogas trombolíticas no período préConforme Bojar (1996) as complicações trombóticas nas cirurgias de
revascularização miocárdica, que se apresentam como as principais causas de
mortalidade nessa população. Dentre elas, destaca-se o infarto do miocárdio (IAM)
em razão de sua elevada incidência, que varia de 5% a 15%, conforme dados da
26
literatura. As conseqüências do IAM perioperatório podem transitar desde pequenas
elevações enzimáticas sem relevância clínica até quadros de baixo débito cardíaco
ou taquiarritmias malignas, seguidos de óbito ou com redução de sobrevida em
longo prazo, o que explica os esforços realizados na tentativa de evitar tal
complicação.
27
3. METODOLOGIA
3.1 Abordagem Metodológica
O estudo deu-se na forma de pesquisa de revisão bibliográfica.
A documentação bibliográfica deve ser realizada paulatinamente, à medida
que o estudante toma contato com os livros ou com informes sobre os
mesmos. Assim, todo livro que cair em suas mãos será imediatamente
fichado. Igualmente, todos os informes sobre algum livro pertinente à sua
área possibilitam a abertura de uma ficha. (SEVERINO, 2002, p. 39).
Metodologia é a arte de dirigir o espírito na investigação da verdade, por
meio do estudo dos métodos, técnicas e procedimentos capazes de possibilitar o
alcance dos objetivos (LEOPARDI, 2002, p. 163).
Segundo Pádua (2000), a palavra metodologia significa (methodos =
organização e lógos = estudo sistemático, pesquisa, investigação), ou seja, é o
estudo da organização, dos caminhos a serem percorridos, para se realizar uma
pesquisa ou estudo ou para fazer ciência.
3.2 Tipo de Pesquisa
A Revisão bibliográfica consiste em uma análise crítica meticulosa e
ampla das publicações correntes em uma determinada área do conhecimento. De
um modo geral, a Revisão bibliográfica é realizada como parte inicial de um estudo
científico, seja no nível da graduação ou pós-graduação, sendo parte fundamental
em uma dissertação de mestrado ou numa tese de doutorado.
Quando elaborada a partir de material já publicado, constituído
principalmente de livros, artigos de periódicos e atualmente com material
disponibilizado na Internet.
28
3.3 Período de Investigação
O estudo foi desenvolvido entre os meses de abril a julho de 2008,
através de leitura e fichamento de textos.
3.4 Local de Estudo
A pesquisa foi realizada através de análises de textos e bibliografias,
referente ao tema: Cuidados de Enfermagem Paliativos ao Paciente com Doença em
Estágio Terminal.
3.5 Procedimentos para o Levantamento de Dados
Para melhor elucidar o desenvolvimento da pesquisa, foi realizado um
levantamento descritivo para auxiliar na discussão do assunto.
Para SANTOS (2000. p. 26), a pesquisa descritiva é:
Um levantamento das características ou componentes do fato, fenômeno ou
problema. É feita na forma de levantamentos ou observações sistemáticas.
Portanto, o estudo descritivo pretende descrever com exatidão os fatos ou
fenômenos de determinada realidade e exige do pesquisador uma série de
informações sobre o que deseja estudar, uma precisa delimitação de
técnicas, métodos, modelos e teorias que orientarão a coleta e interpretação
dos dados.
3.6 Análise dos Dados
Os dados foram analisados com base na técnica da análise de conteúdos,
de Minayo para que seja possível identificar a viabilidade e a contribuição da
pesquisa desenvolvida.
A análise de conteúdo é definida como uma técnica de tratamento de dados
de pesquisa voltada para uma descrição objetiva sistemática e quantitativa
do conteúdo de “comunicações” (textos entrevistas, entre outros). Dessa
forma, embora tenha suas origens na pesquisa quantitativa, busca a
interpretação de materiais de caráter qualitativo. (MINAYO 1998, p. 200)
29
CONCLUSÃO
Observou-se neste trabalho que a cirurgia de revascularização miocárdia
sem circulação extracorpórea é realizada sem parada cardíaca, o que cria duas
dificuldades para o cirurgião: o movimento constante da coronária dificulta as
anastomoses e, nas intervenções sobre a parede posterior do coração, há
necessidade de deslocá-lo, o que provoca queda importante da pressão arterial.
Sendo assim o sistema cardiovascular é um complexo conjunto de vasos,
dentro dos qual o sangue circula pelo corpo, impulsionado pelo coração. Nesse
percurso, as veias são responsáveis pelo fluxo em sentido centrípeto, enquanto que
as artérias respondem pelo fluxo em sentido centrífugo. Interpostos entre os
territórios arteriais e venosos mais distais encontram-se os constituintes da
microcirculação, compostos por arteríola, vênulas e capilares.
Trata-se do local onde ocorrem as trocas entre o sangue e os tecidos e
onde estão os mecanismos regulatórios do fluxo sangüíneo periférico. A regulação
de fluxo no leito capilar ocorre por meio das comunicações arteriovenosas, que
podem desviar o sangue dos capilares, e por meio dos esfíncteres pré e póscapilares, cujas ações regulam a quantidade de sangue e a pressão no leito capilar.
O controle do fluxo na microcirculação obedece tanto a alterações
metabólicas quanto a estímulos de natureza hormonal ou neural Ressalte-se que
durante a CEC a fisiologia da circulação é totalmente modificada pela introdução de
um fluxo não pulsátil do lado arterial, que se contrapõe a uma pressão venosa
elevada do lado venoso da circulação.
Utilização da circulação extracorpórea, que na maioria dos casos ocorre
com fluxo não pulsátil, é considerada lesiva para a microcirculação, . Além disso, a
técnica é responsável por outras alterações na circulação, como substituição dos
controles reflexos e quimiorreceptores; aumento da pressão venosa; redução da
pressão coloidosmótica e temperatura manipulada.
Uma das maiores preocupações relacionadas à circulação extracorpórea
é o processo inflamatório por ela desencadeado. O trauma cirúrgico e a circulação
extracorpórea ativam a resposta inflamatória sistêmica, caracterizada por alterações
clínicas na função ventricular, pulmonar e renal, distúrbios da coagulação,
suscetibilidade a infecções, alteração da permeabilidade vascular e acúmulo de
30
líquidos no interstício, leucocitose, vasoconstricção e hemólise. Poderia se supor
que
a
cirurgia
de
revascularização
miocárdica
realizada
sem
circulação
extracorpórea evitaria todos esses transtornos fisiopatológicos.
À cirurgia de revascularização miocárdica sem circulação extracorpórea e
relatado aspectos de sua experiência com a técnica. Neste contexto, a cirurgia de
revascularização miocárdica sem circulação extracorpórea vem se mostrando cada
vez mais um procedimento capaz de trazer muitos benefícios aos pacientes que
necessitam do implante cirúrgico de enxertos coronarianos. Entretanto, o
entendimento completo sobre a segurança e efetividade desta proposta ainda
carece de ensaios clínicos randomizados, de grande porte e com desfechos clínicos
relevantes, como mortalidade e necessidade de reoperação, que abranja um longo
período de acompanhamento pós-operatório.
31
REFERÊNCIAS
ANDRADE Maria Teresa Soy. Guias Práticos de Enfermagem: Cuidados
Intensivos. Rio de Janeiro. McGraw-Hill 2002. 580 p.
BOJAR, RM. Perioperative myocardial infarction. In: Bojar RM, editor. Manual of
Perioperative Care in Cardiac Surgery. 3rd ed. Malden:Blackwell Science;1998.
256 p.
BRASIL,L A - Liberação e efeitos do fator de necrose tumoral alfa (TNF alfa)
induzidos pela circulação extracorpórea. [Tese. Mestrado] São Paulo, SP: Escola
Paulista de Medicina da Universidade Federal de São Paulo, 1996. 103 p.
BRUNNER, Lillian Sholtis; SUDDARTH, Doris Smith; SMELTZER, Suzanne C.;
BARE, Brenda Tratado de Enfermagem Médico-Cirúrgica. 8.ed Rio de Janeiro:
Guanabara Koogan, 1999. 2.v
BUFFOLO E; GOMES W J; ANDRADE J C et al. - Revascularização Miocárdica
Sem Circulação Extracorpórea: Resultados Cirúrgicos em 1090 Pacientes. Arq
Bras Cardiol 1994; 62: 149-53.
BUTLER J. Inflamatory Response to Cardiopulmonary Bypass. Ann Thorac Surg
1993; 55: 553-9.
CASTRO, S. V. Anatomia Fundamental. 3ª ed. São Paulo: Education do Brasil,
1985.
CHAGAS, A. C. P.; YUGAR, M.; FARIA NETO, J. R. Doença Coronária Crônica. In:
BORGES, J. L. et al. Doença Arterial Coronária Crônica. São Paulo: Lemos, 2002.
Circulação Extracorpórea no Brasil, Disponível em:
http://www.drashirleydecampos.com.br/noticias/19285 15/11/2008
DESPOTIS, GJ; FILOS, KS; ZOYS,TN et al. Factors Associated With Excessive
Postoperative Blood Loss and Hemostatic Transfusion Requirements: A
multivariate analysis in cardiac surgical patients. Anesth Analg 1996; 82:
DOWNIE, Patrícia A. Fisioterapia nas enfermidades cardíacas, torácicas e
vasculares. São Paulo, Editora Panamericana, 1987.
EITE, Mario César Prudente. INFARTO AGUDO DO MIOCÁRDIO – ATAQUE DO
CORAÇÃO. Consultor Médico do Hospital Policlin.
EYE, Guenther von. Endocardite. ABC da Saúde. 2006. Disponível em
www.abcdasaude.com.br/artigo.php?265> Acesso em: 28 de maio de 2007.
GERSH, B. J; BRAUNWALD, E; BONOW, R. O. Doença Crônica das Artérias
Coronárias. In: BRAUNWALD, E.; ZIPES, D. P.; LIBBY, P. Tratado de medicina
cardiovascular. 6. ed. São Paulo: Roca, 2003. v. 2.
32
GIL, Antônio Carlos. Como Elaborar Projeto de Pesquisa. São Paulo: Atlas, 1996.
159p.
GOMES, W. J. Tratamento cirúrgico da cardiopatia isquêmica. In: STEFANINI, E.;
GUIMARÃES Deocleciano Torrieri Org. Dicionário de Termos Médicos e de
Enfermagem. São Paulo Rdeel 2002.472 p.
GUYTON, Arthur C. Fisiologia Humana. 6ª ed. Rio de Janeiro: Guanabara Koogan,
1987.
KASINSKI, N.; CARVALHO, A. C. Guias de Medicina Ambulatorial e Hospitalar:
Cardiologia. São Paulo: Manole, 2004.
KOROLKOVAS, Andrejus; FRANÇA, Francisco Faustino de Albuquerque Carneiro
de. Dicionário Terapêutico Guanabara. Rio de Janeiro: Guanabara Koogan, 2006.
MILANI, Rodrigo. Revascularização total do miocárdio sem circulação
extracorpórea em pacientes com disfunção ventricular esquerda= Off-pump total
myocardial revascularization in patients with left ventricular dysfunction. Arquivos
Brasileiros de Cardiologia, São Paulo , v.89,n.1 , p. 11-15, jul. 2007.
MINAYO, Maria Cecília de Souza. O Desafio do Conhecimento: Pesquisa
Qualitativa em Saúde São Paulo: Hucitec-Abrasco, 1998 269 p.
MINISTÉRIO DA SAÚDE. Dicas em saúde: Hipertensão - Vida saudável o melhor
remédio 2004.
POLLIT, D. F.; BECK, C. T.; HUNGLER, B. P. Compreensão do Delineamento da
Pesquisa Quantitativa. Tradução: Ana Thorell. In: Fundamentos de pesquisa em
enfermagem: métodos, avaliação e utilização. 5. ed. Porto Alegre: Artemed, 2004.
SANTOS, Raimundo dos. Metodologia Científica: a Construção do
Conhecimento. Rio de Janeiro: CP&, 2000. 144 p.
SCHREEN, Dirk. O que é um “sopro cardíaco”? Sentir Bem. 2006. Disponível em:
www.sentirbem.com.br/index.php?modulo=artigos&id=76&tipo=2 Acesso em: 18 de
junho de 2007.
SMELTZER, S. C.; BARE, B. G. Brunner & Suddarth: Tratado de Enfermagem
Médico Cirúrgica. 9. ed. Rio de Janeiro: Guanabara Koogan, 2002.
SOUSA, A.L. L.; PIERIN, A. M. G. Papel da Enfermagem no Aumento dos Índices
de Adesão nas Doenças Crônicas In: MION JUNIOR, D.; NOBRE, F. Risco
cardiovascular Global: Convencendo o Paciente a Reduzir o Risco. 3. ed. São
Paulo: Lemos, 2002. v. 3.
TRIVIÑOS. Augusto N.S. Introdução à Pesquisa em Ciências Sociais: a
Pesquisa Qualitativa em Educação. São Paulo: Atlas, 1987. 175 p.
www.abcdasaude.com.br/artigo.php?196 eye acesso em 01/12/2007
www.afh.bio.br/cardio/cardio4.asp/vilela acesso em12 /12/2007
www.cfm.org.br acesso em 01/08/2007
33
www.enfermagem-intensiva.com/p=17/acesso em 01/12/02007
www.medstudents.com.br/residencia_medica/vol01n03/leite acesso em 01/08/2007
34
ANEXO
35
ANEXO – A
História da Circulação Extracorpórea no Brasil
36
ANEXO A – História da Circulação Extracorpórea no Brasil
Walter J. Gomes; João C. Saba; Enio Buffolo
Em 2005, comemoramos os 50 anos da primeira cirurgia cardíaca com
uso de dispositivo de circulação extracorpórea (CEC) no Brasil. O pioneiro do uso da
CEC foi o Professor Hugo João Felipozzi que, além do feito, também construiu os
primeiros equipamentos no país. Sua visão, direcionando os esforços para a
produção nacional dos equipamentos de CEC, permitiu a enorme expansão e a
qualidade que hoje experimenta a cirurgia cardíaca brasileira.
Poucos países ostentam atualmente a pujança que desfruta a cirurgia
cardíaca brasileira. Ao lado da qualidade da produção científica, outro fator que
contribuiu fortemente para essa grande expressão mundial da cirurgia cardíaca
brasileira foi o direcionamento na produção nacional dos equipamentos utilizados,
tornando a especialidade praticamente independente dos insumos importados.
Essa acertada estratégia, provendo hoje seus frutos, somente foi possível
pela trajetória traçada pelos pioneiros da cirurgia cardíaca brasileira. Dentre esses
pioneiros destaca-se o Professor Hugo João Felipozzi que, com a insuperável
combinação de trabalho persistente e visão direcionada e empreendedora, liderou
as pesquisas que culminaram na construção da primeira máquina de circulação
extracorpórea (CEC) produzida no Brasil e na realização das primeiras cirurgias
cardíacas a céu aberto no país.
Em 15 de outubro de 1955, realizou a primeira operação aberta sobre a
valva pulmonar, com uso de um dispositivo de circulação extracorpóreo, fazendo
desvio seletivo do coração direito. No ano seguinte, em 12 de novembro de 1956,
operou o primeiro paciente com abertura das cavidades cardíacas sob circulação
extracorpórea total [1,2].
37
A formação
Hugo João Felipozzi nasceu em 6 de setembro de 1923, na cidade de
Cajuru, no interior do estado de São Paulo, filho de imigrantes italianos da região do
Piemonte. Na infância, por um breve período, retornou com seus pais à Itália (Val
d'Aosta), onde iniciou seu curso primário. Formou-se em Medicina pela Escola
Paulista de Medicina em 1947, especializando-se em cirurgia geral.
38
A seguir, em 1951, rumou para os Estados Unidos, em busca de
formação e aperfeiçoamento em cirurgia torácica. Nesta época, após a II Guerra
Mundial, a cirurgia de tórax teve um enorme impulso, com o retorno de cirurgiões
que tinham ganhado enorme experiência no tratamento cirúrgico de pacientes com
trauma torácico. Estagiou com Willis J. Potts, então um dos cirurgiões com maior
experiência no recém-iniciado tratamento cirúrgico das cardiopatias congênitas, no
Children's Memorial Hospital, em Chicago. De volta ao Brasil, trabalhou a seguir no
Hospital São Paulo, como chefe de uma das três equipes de cirurgia torácica do
hospital, sendo as outras duas dos Drs. Ruy Margutti e Euryclides de Jesus Zerbini.
A experiência conjunta deles, com 208 casos de comissurotomia mitral fechada, foi
relatada em 1957, na Revista da Associação Médica Brasileira [3].
Esteve na Universidade de Minnesota em 1953, com Charles W. Lillehei,
então o grande centro desenvolvendo técnicas arrojadas para o tratamento das
doenças cardíacas, como a circulação cruzada e o uso de circulação extracorpórea
com oxigenador de bolhas. Esteve também na Mayo Clinic, Baylor University e
outros centros.
O trabalho no desenvolvimento da circulação extracorpórea
De volta ao Brasil, iniciou os estudos para a construção do equipamento
de coração-pulmão artificial, visto que o custo da aquisição de uma máquina
importada estava muito além da realidade nacional. Trouxe vários desenhos e fotos
do aparelho coração-pulmão artificial, assim como muitos materiais e equipamentos
quase impossíveis de serem obtidos aqui naquela época, como tubos plásticos,
silicones, resinas, etc.
39
Porém, foi somente com a criação do Instituto de Cardiologia "Sabbado
D'Angelo" em São Paulo, graças a seu entusiasta provedor Dr. Agostinho Janequine,
e à Fundação Anita Pastore D'Angelo, que a infra-estrutura e recursos necessários
para o desenvolvimento da CEC foram conseguidos.
Isso permitiu que os trabalhos de pesquisa fossem iniciados com a
colaboração de valorosa equipe, contratada em regime de tempo integral e
dedicação exclusiva. Podem ser citados os cardiologistas Prof. Adauto Barbosa Lima
e Profª Maria Vitória Martin, ambos com especialização no serviço da Dra. Helen
Taussig, no John Hopkins Hospital e André H. J. Nicolai, do serviço do Professor
Silvio Borges, da Escola Paulista de Medicina. No laboratório clínico, o Professor
Sergio Paladino, da disciplina de Bioquímica da Escola Paulista de Medicina,
acompanhando as fases experimentais e clínicas da CEC oferecia o suporte
necessário para os controles dos distúrbios metabólico e ácido-básico, sangüíneo e
dos fármacos. Os estudos hemodinâmicos foram realizados pelo Dr. Adauto Barbosa
Lima e a angiografia-radiologia pelo Dr. Hortêncio Medeiros Sobrinho.
Os assistentes na cirurgia eram os Drs. Rubens de Guimarães Santos
(hoje Livre-docente de cirurgia cardiovascular da Faculdade de Ciências Médicas da
Santa Casa de São Paulo) e Laio Gomes D'Oliveira. O Dr. José dos Santos Perfeito
era o perfusionista. A anestesia, tanto clínica como experimental, estava a cargo do
Dr. Pedro Geretto, que viria mais tarde ser o Professor Titular de Anestesia da
Escola Paulista de Medicina.
Vários médicos estagiários, em regime de tempo integral com bolsa de
estudo fornecida pela Fundação Anita Pastore D'Angelo, procedentes de diversos
serviços do Brasil e de países sul-americanos, tiveram formação clínica e cirúrgica
na instituição.
Os estudos iniciais com a circulação extracorpórea
Inicialmente foram realizadas, em cães, séries experimentais de desvio
direito da circulação com a bomba Sigmamotor e fluxo diminuído segundo o princípio
do "Azigos-Factor", estabelecido por Andreasen e Watson [4], usando o pulmão
autólogo para oxigenação, baseado no trabalho do Dodrill et al. Com este método,
Felipozzi e colaboradores verificaram a possibilidade de intervir sob visão direta em
estenose da valva pulmonar e infundibular na ausência de defeitos septais. O
primeiro paciente deste grupo, um menino de 3 anos de idade e com diagnóstico de
estenose valvar pulmonar, foi operado em 15 de outubro de 1955, com a realização
40
de comissurotomia da valva pulmonar. Este procedimento foi utilizado em seis
pacientes com êxito [5].
Em novembro de 1955, operaram uma criança de um ano e 3 meses com
tetralogia de Fallot, em crises de anóxia repetitivas. A técnica utilizada foi a perfusão
contínua com sangue arterializado homólogo [6]. O volume de sangue arterializado
foi calculado para permitir perfusão com bomba Sigmamotor calibrada para o fluxo
de três vezes ao de ázigos durante uma hora de cirurgia. O tempo total intracardíaco
para correção da comunicação interventricular e estenose infundibular foi de 40
minutos. A cirurgia transcorreu sem complicações, mas no 39º dia de pós-operatório
o paciente apresentou atelectasia pulmonar, falecendo em insuficiência respiratória.
A seguir, foi projetado um modelo de oxigenador de discos semelhante ao
de Craaford-Senning, que foi construído nas oficinas da Fundação Anita Pastore
D'Angelo. O oxigenador tipo Craaford-Senning, ao ser testado na cirurgia
experimental, demonstrava capacidade de manter adequadas perfusões tissulares,
valores normais do equilíbrio ácido-base, entretanto, ainda havia níveis de hemólise
elevados em CEC acima de 30 minutos. Este fator, além do grande volume de
sangue necessário para o perfusato, conduziu às pesquisas de outros modelos.
Nova série experimental foi realizada com o oxigenador de bolhas tipo
DeWall e bomba Sigmamotor [7]. Foram operados 50 cães com este conjunto, sendo
observados acidentes embólicos em 18 animais, provavelmente devido ao silicone
antiespuma (antifoam A) da câmara desborbulhadora. Assim, foi decidido partir para
novo projeto, construindo o oxigenador com discos rotatórios, igual ao modelo de
Kay-Cross, montado num conjunto com bombas tipo roletes [8]. Neste modelo, o
volume do perfusato ficou reduzido para 500 ml de sangue heparinizado, que
permitia adequada transferência de oxigênio por minuto numa rotação dos discos em
torno de 90 rpm sem ocasionar turbilhonamento sangüíneo. Mantinha adequado
equilíbrio ácido-base e as taxas de hemólises ficavam em níveis subclínicos, em
perfusões de até 2 horas de duração. Este modelo, testado durante quatro meses
em 80 cães e acompanhado com rigoroso controle laboratorial, ofereceu segurança
para o seu emprego em clínica.
41
Em 12 de novembro de 1956, foi realizada a primeira CEC, utilizando este
equipamento, para a correção de comunicação interatrial (CIA) em uma criança de 8
anos de idade, com sucesso. Até o Natal daquele ano, oito pacientes já haviam sido
operados sem complicações, sendo quatro portadores de CIA tipo ostium secundum,
dois com drenagem anômala parcial de veias pulmonares associada à CIA e dois
com CIA tipo ostium primum [9].
Em 1957, já com o pleno desenvolvimento dos equipamentos de CEC,
iniciaram-se as cirurgias cardíacas de forma rotineira, com correções de tetralogia de
Fallot, com utilização do acesso intracardíaco através do átrio direito; correções de
formas parciais de canal atrioventricular; estenoses aórticas congênitas e outras
[10,11].
Entretanto, vários fatores nesta época limitavam a programação cirúrgica
com uso de CEC a dois ou no máximo três pacientes semanais.
Era utilizado sangue colhido em heparina no dia da cirurgia ou no máximo
de véspera, exigindo assim uma organização de grande número de doadores. As
dosagens de gases sangüíneos e eletrólitos, tanto na cirurgia, como no pósoperatório, eram ainda realizadas por métodos laboratoriais trabalhosos e morosos.
Os hospitais não dispunham de UTI, alguns quartos eram transformados em sala de
recuperação de cirurgia cardíaca com equipamento limitado e os elementos da
equipe cirúrgica se desdobravam na cobertura dos plantões pós-operatórios.
Limitações na obtenção de materiais para a construção das máquinas de
CEC ainda eram grandes, os plásticos de polivinil (Tygon), usados na fabricação dos
42
tubos para o circuito extracorpóreo, tinham que ser importados, pois os nacionais
continham contaminantes, como o chumbo. Estes e outros problemas precisaram
ser solucionados para a expansão da programação cirúrgica. Assim, com a
experiência clínica dos dois primeiros anos de CEC e melhores controles dos
desvios bioquímicos, passou a ser usado sangue colhido em solução ACDP e
parcialmente diluído com plasma e soro [12]. Com a habitual determinação, Felipozzi
conseguiu motivar uma indústria nacional de tubos plásticos, a Romil, em Campinas,
São Paulo, para fabricá-los com idêntica especificação dos tubos de Tygon. Os
testes laboratoriais feitos no próprio instituto comprovaram a qualidade similar ao
produto importado [13].
Nessa fase, o conjunto coração-pulmão artificial foi substituído por novo
modelo evolutivo, com importante colaboração do Dr. José dos Santos Perfeito e do
engenheiro eletrônico Carlos Manoel Bandeira de Melo.
A equipe do Professor Felipozzi ainda foi precursora na introdução do
método de drenagem venosa da CEC por gravidade (sifonagem). O grupo de Lillehei
e outros, na época trabalhando com CEC, usava a drenagem venosa ativa, por meio
de bombas [13].
No início de 1959, a programação cirúrgica semanal foi ampliada e
também foi iniciado o emprego da CEC na correção de cardiopatias adquiridas.
Começaram a ser rotineiramente realizadas reoperações de estenoses mitrais,
correção de estenoses aórticas adquiridas, aneurismas da aorta torácica, correção
de insuficiência aórtica usando a técnica de bicuspidização da valva aórtica, entre
outras.
43
Até o final de 1959, haviam sido estudados, no Instituto Sabbado
D'Angelo, 1000 casos de cardiopatias congênitas. Destes, 345 foram operados com
uso da CEC, ocorrendo 11 (3,2%) óbitos hospitalares. No grupo de cardiopatias
adquiridas, foram operados 96 casos, com cinco (5,2%) óbitos hospitalares.
Esta foi a experiência inicial do Professor Hugo Fellipozzi, quando ainda o
desenvolvimento de um conjunto bomba-oxigenador era empreendimento do
cirurgião, ao qual cabia a responsabilidade pelo desenho, construção e operação.
O desenvolvimento de novos equipamentos e técnicas
A
contribuição
do
Professor
Felipozzi
não
se
restringiu
ao
desenvolvimento da circulação extracorpórea e às primeiras cirurgias cardíacas
abertas no Brasil. Aliando seu espírito empreendedor e tenaz à grande necessidade
dos primeiros anos do surgimento da cirurgia cardíaca, teve a oportunidade de
construir as primeiras próteses valvares mecânicas e biológicas, tubos de materiais
plásticos (nylon) para substituição da artéria aorta, realizou o primeiro implante de
marcapasso cardíaco no Brasil, o transplante de válvula aórtica humana, a
autotransfusão intra-operatória em cirurgia cardíaca, e a criação da Unidade de
Terapia Intensiva.
Foi, também, o pioneiro no país na construção de oxigenadores
descartáveis de plástico, produzidos pela empresa Lifemed.
44
O professor
Além da Chefia do Serviço de Cirurgia Cardiovascular do Instituto de
Cardiologia Sabbado D'Angelo, da Fundação Anita Pastore D'Angelo, foi professor
45
da Disciplina de Cirurgia do Tórax da Escola Paulista de Medicina e da Faculdade de
Ciências Médicas da Santa Casa de São Paulo.
Na Escola Paulista de Medicina, trabalhou ao lado do Professor Costábile
Gallucci, construindo e fortalecendo a disciplina de Cirurgia de Tórax.
Foi também, em diferentes épocas, chefe dos serviços de cirurgia
cardiovascular e pulmonar do Hospital Matarazzo, do Hospital Heliópolis e do
Hospital Samaritano.
Formou inúmeros discípulos, espalhados pelo país e continente. Foi
substituído na Disciplina de Cirurgia Torácica da Faculdade de Ciências Médicas da
Santa Casa de São Paulo, quando da aposentadoria, pelo seu aluno Prof. Dr. Luis
Antonio Rivetti. Na Escola Paulista de Medicina, orientou vários alunos, entre eles os
Professores Enio Buffolo, Vicente Forte, José Carlos Andrade e Roberto Catani,
entre outros.
O Prof. Hugo João Felipozzi faleceu em São Paulo, em 5 de novembro de
2004, aos 81 anos de idade.
Registrada fica a incomensurável contribuição feita à cirurgia cardíaca
brasileira pelo Professor Hugo João Felipozzi, que com sua visão empreendedora e
liderança suave, ética profissional, capacidade de trabalho e aglutinação de
pessoas, reunindo uma equipe de pesquisadores da elite científica nacional,
alicerçou e construiu as bases que abriram caminho para o trabalho dos gigantes
que edificaram a cirurgia cardíaca brasileira. Seguramente a trajetória da cirurgia
cardíaca brasileira teria sido diferente sem a sua contribuição. Além de nossa
homenagem, ficará gravado o eterno reconhecimento de seus discípulos, amigos e
colegas de profissão.
AGRADECIMENTOS
Agradecemos ao Prof. Dr. Rubens de Guimarães Santos, parceiro e
amigo leal de toda a vida do Prof Hugo J. Felipozzi, pela revisão e correção do texto.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Costa IA. História da cirurgia cardíaca brasileira. Rev Bras Cir
Cardiovasc. 1998;13(1):1-7.
2. Felipozzi HJ, Santos RG, D'Oliveira LG, Perfeito JS. Cirurgia cardíaca a
céu aberto com desvio extracorpóreo da circulação do coração direito. Resultados
46
experimentais e primeiros casos clínicos. Nota prévia apresentada ao Departamento
de Cirurgia da Associação Paulista de Medicina ,em 16 de Novembro de 1955.
3. Zerbini EJ, Curti P, Prata L, Felipozzi H, Margutti R, Galucci C.
Tratamento cirúrgico das lesões da válvula mitral em 208 casos. Rev Assoc Med
Bras. 1957;3(1):25-32.
4. Andreasen AT, Watson F. Experimental cardiovascular surgery: further
experiments on the azygos factor. Br J Surg. 1953;40(164):616-21.
5. D'Oliveira LG, Felipozzi HJ, Santos RG. Surgery under direct vision for
the correction of pulmonary stenosis with intact ventricular septum. Surgery.
1957;41(2):227-35.
6. Warden HE, Read RC, DeWall RA, Aust JB, Cohen M, Ziegler NR et al.
Direct vision intracardiac surgery by means of a reservoir of "arterialized venous"
blood: description of a simple method and report of the first clinical case. J Thorac
Surg. 1955;30(6):649-57.
7. DeWall RA, Gott VL, Lillehei CW, Read RC, Varco RL, Warden HE et
al. A simple, expandable, artificial oxigenator for open heart surgery. Surg Clin North
Am. 1956;103:l025-34.
8. Berne RM, Cross FS, Hirose Y, Jones RD, Kay EB. Evaluation of a
rotating disc type reservoir-oxygenator. Proc Soc Exp Biol Med. 1956;93(2):210-4.
9. Felipozzi HJ, Santos RG, D'Oliveira LG, Perfeito JS. Coração-pulmão
artificial na cirurgia dos de-feitos do septo auricular, sob controle direto da visão. Arq
Bras Cardiol. 1956;9:214.
10. Felipozzi HJ, Santos RG, D'Oliveira LG, Perfeito JS. Cirurgia dos
defeitos do septo ventricular com visão direta pelo emprego do coração-pulmão
artificial. Arq Bras Cardiol. 1958;11:195.
11. Felipozzi HJ, Santos RG, D'Oliveira LG, Perfeito JS, Gereto P,
Paladino S. Experiência atual da correção radical dos defeitos intra-cardíacos sob
visão direta com emprego do coração pulmão artificial. Arq Bras Cardiol.
1958;11:249.
12. Paladino S, Perfeito JS, Santos RG, D'Oliveira LG, Felipozzi HJ.
Aspectos fisiológicos das intervenções cardíacas com o emprego do conjunto
coração-pulmão artificiais. Rev Paulista Med. 1958;53:224.
47
13. Felipozzi HJ, Santos RG, D'Oliveira LG, Perfeito JS. Coração e
pulmão artificiais para a cirurgia intracardíaca. Separata da revista "Hospital de
Hoje". Volume 6, primeiro trimestre de 1957.