de acordo com a sua situação clínica. Cada caso é um caso!
Para esclarecimento de dúvidas e aconselhamento consulte o seu Fisiatra.
Serviço de Medicina Física e de Reabilitação
Director de Serviço Dr. Fernando Parada
Gabinete de Comunicação e Marca · Centro Hospitalar de São João · 2014
Cada doente deverá ser orientado especificamente
Disfagia
Neurogénea
Informações Úteis
O que é a Disfagia?
Dificuldade em engolir (fazer passar os alimentos e líquidos da boca para o esófago).
Causas de Disfagia Neurogénea
Acidente Vascular Cerebral (AVC), Doença de Parkinson, Lesões da medula espinal, Traumatismo
da cabeça ou pescoço, entre outras.
Elaboração Nilza Pinto, Maria José Festas, Antonieta Caldeira
IMPORTÂNCIA
A disfagia pode causar pneumonia! Devido à alteração ou ausência do reflexo da tosse pode ocorrer passagem de alimentos/líquidos para as vias respiratórias causando infeção. Pessoas com
disfagia estão também em risco de desnutrição e desidratação.
CENTRO HOSPITALAR DE SÃO JOÃO E.P.E.
PORTO (Sede) Alameda Professor Hernâni Monteiro 4200-319 Porto T + 351 225 512 100 [email protected]
VALONGO Rua da Misericórdia 4440-563 Valongo
T + 351 224 220 019 www.chsj.pt
Serviço de Medicina Física e de Reabilitação
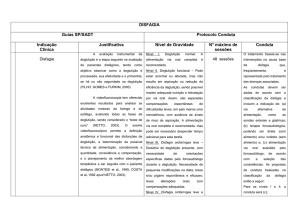
Sinais e sintomas de disfagia
· Ter cuidado com a toma de medicamentos (comprimidos), envolvê-los com o alimento, ou se necessário/possível triturar o comprimido;
· “Engasgar-se” frequentemente;
· Caso ocorra engasgamento incentivar a tosse (não oferecer água, nem bater nas costas);
· Tosse durante as refeições;
· Proceder à higiene da boca após cada refeição;
· Perda de saliva ou comida pelos cantos da boca;
· Manter sentado corretamente pelo menos 30 minutos após a refeição.
· Acumular comida no interior da boca durante as refeições;
· Alimentação lenta e com esforço, necessidade de várias deglutições;
Cuidados com a dieta
· Retorno do alimento à boca ou escape pelo nariz;
· Dificuldade em engolir comprimidos;
As modificações específicas da dieta de cada doente deverão
· Necessidade de modificar a consistência dos alimentos, recusa/evitamento de alimentos ou
ser discutidas com a equipa que o acompanha.
líquidos;· Sensação de ter comida “colada” na garganta;
· Refluxo ou sensação de queimadura;
Alguns aspectos a ter em conta:
· Perda de peso;
· Não utilizar líquidos finos como água, sumo, chá, café pois podem escapar mais facilmente para as
· Mudança de voz após ingestão de alimentos ou líquidos;
vias respiratórias;
· Infeções respiratórias frequentes.
· Utilizar fluídos espessados de acordo com a necessidade do doente. Exemplos: água com espessante, adquirindo a consistência pudim, mel ou néctar.
Caso note algum destes sinais ou sintomas deverá comunicá-lo ao seu médico assistente.
· Cuidado com alimentos difíceis de controlar na boca:
· alimentos em partículas pequenas (por exemplo: arroz seco, ervilhas, milho, bolachas, uvas e
Cuidados gerais na alimentação, se disfagia:
frutos secos);
· alimentos com consistências diferentes misturadas (por exemplo: leite com cereais, sopas mui-
· Ambiente calmo e sem distrações;
to líquidas com pedaços de hortaliça; canja).
· Bem desperto e solicitar que não fale enquanto come;
· Não oferecer pão ou bolos secos; carnes secas ou rijas; peixes com espinhas ou fibrosos; queijos
· Sentado corretamente (não estar reclinado). Posicionar com almofadas se necessário;
secos e derretidos; ovos muito cozidos (podem “colar-se” na garganta);
· Manter a cabeça ligeiramente inclinada para a frente e para baixo enquanto está a engolir;
· Não utilizar alimentos que facilitem o refluxo gastro-esofágico (“azia”): comida picante, ácida, fri-
· O cuidador deve colocar-se sentado em frente à pessoa e fazer contacto visual, aproximando a
tos, café, chá, chocolate e coca-cola.
colher da boca pelo centro;
· Utilizar uma colher para a alimentação, não muito cheia (de preferência de sobremesa);
· Alguns doentes não podem ser alimentados pela boca, toda a alimentação/hidratação é feita por
· Verificar se engoliu tudo, antes de oferecer a próxima porção;
via alternativa, através de SNG (sonda nasogástrica) ou PEG (Gastrostomia Endoscópica Percutâ-
· Para os líquidos deverá usar-se um copo de boca larga e bem cheio. Não usar palhinhas. Em caso de
nea) , e desta forma garantir a hidratação e nutrição adequada, sem risco para a sua vida.
necessidade recorrer a espessante;