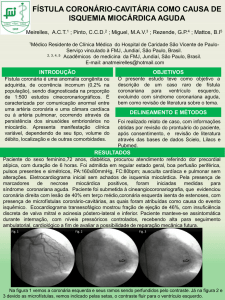
1
FÍSTULAS DIGESTIVAS
Maria Isabel T. D. Correia
Profa. Titular de Cirurgia
Faculdade de Medicina
Universidade Federal de Minas Gerais
Generalidades
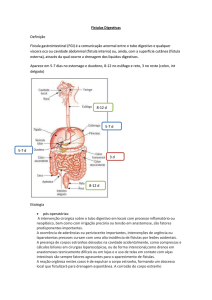
As fístulas digestivas são definidas como comunicação anormal entre vísceras ocas
(fístulas internas) ou entre estas e a pele (fístulas externas). Podem ser congênitas ou
adquiridas, sendo as últimas pós-operatórias, traumáticas ou espontâneas. A maioria das
fístulas digestivas adquiridas ( 75 - 85 % ) são pós-operatórias1. Podem se apresentar sob
a forma de quadros dramáticos, com mortalidade significativa. Assim, o adequado
manuseio dessa complicação por cirurgião mais experiente implica em evidente redução
da morbidez e mortalidade. Por exemplo, não é incomum, em algumas situações de
abordagem cirúrgica precoce, ao identificar o orifício fistuloso da anastomose,
especialmente quando pequeno, o cirurgião inexperiente acreditar que um simples ponto
no local corrigiria o problema. Entretanto, pelas condições locais, o que frequentemente
se observa é a ampliação do orifício após o manuseio. Evitar atitudes “heróicas” é
salutar, sob todos os aspectos. O tratamento primário das fístulas digestivas pósoperatórias é conservador, reservando-se a abordagem cirúrgica para casos de insucesso.
Classificação
Existem múltiplas classificações de fístulas digestivas mas as que trazem maior
informação prática são as estabelecidas de acordo com critérios anatômicos, fisiológicos
e etiológicos.
Os dados anatômicos estão relacionados com os procedimentos cirúrgicos previamente
executados, fatores de risco para o surgimento da fístula ou, por meio de realização de
ultrassonografia abdominal, tomografia computadorizada, ressonância magnética do
abdome e estudos radiológicos contrastados convencionais ou administrando o contraste
pelo trajeto da fístula. Os primeiros métodos de imagem citados quase sempre localizam
coleções purulentas intra-abdominais. O estudo contrastado através do orifício externo da
fístula é o que traz maiores informações anatômicas da fístula, mas não substitui os
demais métodos pois fornece informações distintas. O manuseio do trajeto da fístula deve
ser cuidadoso e preferencialmente realizado alguns dias após a instalação, quando ocorrer
estabilização da fístula, com bloqueio peritonial do trajeto, permitindo a realização do
estudo.
As fístulas podem ser internas, externas, envolvendo múltiplos órgãos, com ou sem
descontinuidade total, com ou sem obstrução distal, de trajeto curto ou longo (tendo
como base dois centímetros) e com defeitos na parede intestinal maiores ou menores do
que um centímetro de diâmetro.
Alguns fatores que influenciam a cicatrização espontânea das fístulas estão listados na
tabela 11.
A classificação fisiológica leva em consideração o débito da fístula em 24 horas e assume
grande importância ao identificar os pacientes que terão perdas maiores de líquidos,
2
eletrólitos e proteínas. Nestes o índice de morbimortalidade é maior1. O débito da fístula
não é marcador prognóstico da cicatrização espontânea. As fístulas são consideradas de
baixo débito quando o volume drenado em 24 horas, no paciente em jejum, é inferior a
200mL, de débito moderado quando esse está entre 200 e 500mL e de alto débito se o
volume ultrapassa 500mL por dia. Do ponto de vista prático, classificar a fístula como de
baixo ou alto débito é suficiente na programação terapêutica e, do ponto de vista
prognóstico geral2.
A classificação etiológica é importante pois a causa da fístula por si só é fator preditivo
isolado de cicatrização espontânea. Cerca de 15 a 25 % das fístulas são espontâneas e são
frequentemente as mais complexas, apresentando baixo índice de cicatrização com o
tratamento conservador1. Estão na maioria dos casos associadas a radioterapia, doença
inflamatória intestinal, isquemia intestinal, diverticulite do sigmóide, apendicite,
pancreatite ou neoplasias malignas.
As fístulas pós-operatórias respondem por 75 a 85 % de todas as fístulas enterocutâneas1. As típicas ocorrem do quinto ao décimo dia pós-operatório e resultam de falha
de cicatrização da anastomose, seja por tensão na linha de sutura, vascularização
deficiente ou erro técnico do cirurgião. As demais fístulas pós-operatórias decorrem de
lesão não identificada da parede da víscera durante dissecção ou, na síntese da parede
abdominal.
Fisiopatologia
O aparecimento de fístula digestiva depende de vários fatores, isolados ou associados,
relacionados ao paciente ou mesmo ao cirurgião. Há condições gerais que podem
propiciar o aparecimento da fístula, tais como desnutrição grave, imunossupressão,
radioterapia, quimioterapia, presença de câncer e uso prolongado de corticóides. Dentre
as condições locais, salientam-se vascularização deficiente na linha de sutura, presença
de peritonite infecciosa e anastomose realizada em área intestinal previamente doente
(doença inflamatória intestinal, neoplasia etc). O papel do cirurgião é importante visto
que ligaduras vasculares inadequadas, anastomose sob tensão e falhas técnicas na
execução podem levar ao aparecimento de fístulas iatrogênicas. Chama muita atenção o
fato de que cerca de metade das fístulas de intestino delgado que surgem no pósoperatório estão associadas a lesão inadvertida e não às anastomoses ou suturas
intestinais1.
O conjunto dos fatores fisiopatológicos relatados leva a resultados muito diferentes em
variadas situações, como descrito a seguir. A fístula após gastrectomia por câncer ocorre
entre 5 e 10% dos casos e tem mortalidade de 50 a 75%. Se a mesma operação é realizada
por doença benigna, o índice de fistulização é de 1 a 3%. A localização anatômica da
fístula é outro fator que influencia no índice de mortalidade. Por exemplo, a mortalidade
geral dos portadores de fístula duodenal é de 30%1.
Quadro clínico
A possibilidade do aparecimento de fístula digestiva pode ser presumida pelo cirurgião. É
importante conhecer que essa pode ocorrer sem nenhum fator indicativo geral ou local e
sem falha técnica por parte do cirurgião. Nas situações de mais alto risco, como por
exemplo, após sutura duodenal de úlcera perfurada com intenso processo inflamatório na
parede intestinal, o cirurgião deve optar pela colocação de dreno sentinela nas
3
proximidades da sutura. O objetivo é dirigir a possível drenagem para o exterior,
estabelecendo diagnóstico mais precoce e diminuindo a possibilidade de formação de
abscesso intra-abdominal ou peritonite difusa. Em outro grupo de pacientes, com menor
possibilidade do aparecimento de fístulas digestivas, não são posicionados drenos
abdominais, pois os mesmos também podem gerar complicações como infecção e até
erosão da parede intestinal, passando então à condição de agentes causadores de fístula.
Frequentemente o pós-operatório dos portadores de fístula digestiva não é o habitual,
sendo observados distensão abdominal, náuseas e vômitos, dismotilidade
gastrointestional mais prolongada que o esperado, taquicardia persistente e febre. Nos
pacientes sem drenos abdominais, além da evolução abdominal arrastada, em geral, a
partir do 4o e até o 10o dia pós-operatório surgem sinais de infecção na ferida cirúrgica
tais como dor, rubor, calor e edema. A drenagem cirúrgica ou espontânea permite a
eliminação de secreção purulenta e digestiva, configurando a fístula externa. No paciente
com dreno abdominal pode ocorrer processo idêntico ao observado no doente sem dreno
ou a secreção purulenta e digestiva se exterioriza através do dreno sentinela. Em um
número menor de casos, não há exteriorização de secreção digestiva pelo dreno ou pela
incisão cirúrgica e o paciente evolui com quadro de peritonite difusa ou de abscesso intraabdominal. Na primeira circunstância, à laparotomia o cirurgião se depara com secreção
digestiva e purulenta na cavidade abdominal e a detalhada inspeção da anastomose
permite identificar o sítio do extravasamento digestivo. Na segunda situação, ao drenar o
abscesso intra-abdominal obtém-se secreção purulenta e digestiva. Há situações de fístula
de débito muito baixo em que é duvidosa a caracterização pois o aspecto da secreção
drenada deixa dúvidas de que se trata de secreção digestiva. Nesta oportunidade pode-se
lançar mão da administração de azul de metileno por via oral, que tingirá a secreção
drenada em caso de fístula.
Diagnóstico
O diagnóstico é firmado ao se encontrar secreção digestiva no conteúdo proveniente do
dreno abdominal ou nas drenagens de incisões cirúrgicas espontâneas ou operatórias.
Quando o paciente apresenta abscesso intra-abdominal o diagnóstico segue as etapas
descritas anteriormente.
Se o doente se apresenta com peritonite difusa sem exteriorização de secreção digestiva,
o diagnóstico prévio será o do acometimento peritonial, com suspeita de fístula digestiva.
Neste caso, o paciente apresenta dor abdominal difusa, distensão abdominal, sinais de
irritação peritonial, febre, taquicardia, sequestro de líquidos e oligúria. A avaliação
laboratorial pode evidenciar distúrbio hidro-eletrolítico, leucocitose com desvio à
esquerda e elevação de escórias. A radiografia simples de abdome demonstra distensão
de alças intestinais com níveis hidroaéreos e mesmo sinais de líquido peritonial
aumentado. A ultrassonografia abdominal fica prejudicada pelo excesso de gases
abdominais mas pode demonstrar espessamento da parede das alças intestinais e presença
de líquidos na cavidade peritonial. A tomografia abdominal computadorizada não é
afetada pela presença de gases, demonstra espessamento e distensão das alças intestinais
e presença de líquido na cavidade peritonial. Em relação à ultrassonografia abdominal, a
tomografia tem a desvantagem da irradiação e do maior custo. Estabelecido o diagnóstico
de peritonite difusa, a laparotomia permite que se conclua quanto à etiologia do processo
4
e firma o diagnóstico de fístula, por meio do encontro de secreção digestiva na cavidade
peritonial. A detalhada inspeção da anastomose permite caracterizar melhor a fístula.
Tratamento
A fístula digestiva tem por ter espectro de apresentações muito amplo, pode evoluir de
distintas maneiras, desde quadros catastróficos até àqueles sem qualquer repercussão no
paciente como um todo. O diagnóstico pode ser até mesmo fortuito. O tratamento às
vezes é quase contemplativo. Por outro lado, nos casos de apresentação catastrófica com
grande comprometimento do estado geral do paciente, deiscência completa da parede
abdominal, lesão grave de pele, septicemia, distúrbios hidroeletrolíticos e ácido-básicos,
síndrome da resposta inflamatória sistêmica grave e insuficiência renal, há a necessidade
de conhecimento e experiência na abordagem. A rápida evolução para o óbito pode
ocorrer na falha terapêutica.
As bases do tratamento do portador de fístula digestiva são drenagem adequada,
tratamento da infecção associada por meio de antibioticoterapia e drenagem de abscessos
intra-abdominais, correção dos distúrbios hidroeletrolíticos e ácido-básicos, terapia
nutricional e cuidados com a pele. É rotineiro o jejum absoluto por via oral,
especialmente nas fístulas proximais. Neste grupo, quando a fístula é de alto débito,
diferentemente do que pensamos, alguns autores utilizam cateter nasogástrica para
reduzir a drenagem da fístula2. Algumas drogas, também visando redução do débito da
fístula têm sido empregadas, como veremos adiante. Colas biológicas podem ser
utilizadas, no intuito de se tentar obter fechamento mais precoce das fístulas. Nos casos
de insucesso com o tratamento conservador, institui-se a abordagem cirúrgica da fístula.
Drenagem externa adequada
Quando se estabelece o diagnóstico pela exteriorização de secreção digestiva é
fundamental analisar o contexto do aparecimento.
Nos casos de pequena drenagem espontânea de secreção digestiva na ferida cirúrgica sem
qualquer repercussão geral pode-se apenas observar. Em algumas oportunidades, sob
anestesia local, amplia-se cirurgicamente a área de deiscência da incisão cirúrgica para
facilitar a drenagem.
Se o paciente tem peritonite difusa com repercussão significativa é necessário operá-lo,
em caráter de urgência. Procede-se à coleta de material para estudo bacteriológico, à
adequada limpeza da cavidade peritonial, à identificação e caracterização da fístula e
drenagem para o exterior, com drenos tubulares, preferencialmente de silastic. Não está
indicada a sutura do orifício fistuloso pois, quase invariavelmente, haverá deiscência com
ampliação da lesão e piora do prognóstico.
Caso a fístula se estabeleça no paciente com sinais de bloqueio peritonial, o tratamento
inicial é conservador.
Se durante a evolução, pós-estabelecimento da fístula, surgirem sinais de retenção de
secreção (dor abdominal, febre, distensão abdominal, taquicardia, queda abrupta do
volume drenado) é necessário proceder-se a drenagem adequada, seja por manuseio de
drenos abdominais seja por drenagem cirúrgica clássica ou percutânea. Sempre que
possível a drenagem deve ser obtida por via percutânea ou por incisões localizadas,
visando impedir a contaminação do restante da cavidade abdominal em paciente com
estado geral frequentemente comprometido
5
A secreção drenada deve ser mensurada, diariamente, e ter o aspecto analisado pelo
cirurgião. O melhor sistema parece ser a manutenção de aspiração contínua das
secreções, sob baixa pressão, para não ocasionar lesão tecidual. Esta abordagem ajuda na
proteção da pele, reduzindo o contato da secreção com a mesma, facilita a quantificação
do volume drenado e torna a drenagem mais eficaz.
Apesar de alguns autores reintroduzirem a secreção drenada nos pacientes que têm
jejunostomia à jusante de fístulas altas3 , não nos parece adequada a técnica pois é
comum diarreia sequencial, por contaminação da secreção digestiva. Ademais, há outras
maneiras de se repor esta perda.
O método selante a vácuo representa alternativa moderna e atraente para o tratamento de
fístulas digestivas e já foi utilizado com sucesso em humanos. Trata-se de criar barreira
semi-permeável envolvendo a área da fístula com polímero hidrofóbico sintético
acoplado a câmara de vácuo. Isto mantém a secreção digestiva no interior da alça
intestinal. Um dos relatos da literatura, descreve o débito da fístula que era em média de
800mL por dia tendo diminuído imediatamente para 10mL em 24 horas. A cicatrização
da fístula e da ferida cutânea ocorreu em 50 dias de tratamento4. A experiência ainda é
muito pequena para se obter quaisquer conclusões.
Tratamento da infecção associada
Quase sempre na fase inicial da fístula digestiva coexiste infecção. Nesta situação, tão
logo se obtém material para estudo bacteriológico, inicia-se a antibioticoterapia empírica,
baseada na microbiota relacionada ao órgão acometido pela fístula. Quando se estabelece
adequado bloqueio peritonial e drenagem efetiva da fístula, os antibióticos só devem ser
usados se houver evidências de infecção. Tardiamente é comum a infecção
polimicrobiana e envolvendo inclusive germes hospitalares. Sempre que houver abscesso
intra-abdominal, seja este próximo ou não do orifício fistuloso interno, a drenagem se
impõe. O tratamento cirúrgico do abscesso abdominal foi descrito anteriormente. Em
pacientes com sinais de sepsis não relacionados a flebite superficial, endocardite,
infecção urinária, de ferida cirúrgica, de cateter central ou pulmonar e que apresentam
tomografia abdominal normal ou inconclusiva deve-se realizar laparotomia exploradora5.
O adequado controle da infecção é fundamental no tratamento desses pacientes Um
estudo revelou índice de cicatrização de fístulas digestivas de 90% em um mês em
doentes com controle da infecção. Nos casos em que a abordagem da sepsis não foi
efetiva, a cicatrização espontânea ocorreu em apenas 6% dos casos e a mortalidade
atingiu 85% dos pacientes5.
Correção dos distúrbios hidroeletrolíticos e ácido-básicos
Fístulas de baixo débito e distais no aparelho digestivo são de mais fácil controle do
ponto de vista hidroeletrolítico e ácido-básico. Entretanto, mesmo neste grupo de
pacientes é fundamental o balanço diário de ofertas e perdas para a reposição hidroeletrolítica. O volume de água e eletrólitos a ser administrado baseia-se nas necessidades
diárias estimadas acrescidas das perdas detectadas. O volume urinário deve ser
regularmente mensurado A dosagem, pelo menos, semanal de eletrólitos no plasma
orienta a suplementação.
Pacientes com fístulas proximais e de alto débito têm alto risco de desenvolver
complicações maiores como distúrbios hidroeletrolíticos e ácido-básicos graves,
6
insuficiência renal pré-renal e óbito. As perdas podem suplantar quatro a seis litros a cada
24 horas2. Neste grupo de doentes o balanço de ofertas e perdas deve ser realizado não
mais diariamente mas a cada intervalo de quatro a seis horas. A reposição leva em
consideração perdas estimadas e não apenas as já ocorridas sob pena de não haver mais
tempo hábil para corrigi-las. A dosagem de eletrólitos é realizada diariamente.
Terapia nutricional
Pacientes com fístula digestiva apresentam, na grande maioria, quadro concomitante de
desnutrição grave. Este é, em geral, decorrente do processo hipercatabólico associado à
infecção, do longo período de jejum associado ou não a dismotilidade intestinal
prolongada e, de outras causas prévias à operação. De sorte que, a Terapia Nutricional
deve ser indicada o mais precocemente possível. Desta maneira, tenta-se evitar a piora
progressiva do estado nutricional, que é por si só fator de mau prognóstico para que
ocorra cicatrização espontânea da fístula6.
A opção pelo tipo de tratamento nutricional (parenteral ou enteral) deve levar em conta a
localização e o débito da fístula, ainda que numa fase inicial, quase sempre, se deva optar
pela administração de nutrição parenteral (NP). Esta atitude é justificada pela necessidade
de garantir, de imediato, a oferta de nutrientes a pacientes já previamente desnutridos, e
que em geral, apresentam dismotilidade gastrointestinal associada, o que dificulta a
administração de nutrição enteral. A nutrição parenteral poderá ser feita em veia
periférica ou central. No entanto, o acesso central (veias subclávias ou jugulares, via de
regra) é, quase sempre o mais indicado, pois de antemão se sabe que o tempo médio para
a cicatrização de uma fístula é de quatro a seis semanas. A nutrição parenteral periférica
está indicada para pacientes com perspectiva de uso de NP por tempo inferior a quinze
dias.
Após o estabelecimento e controle da fístula, mesmo em pacientes já em uso de NP, a
nutrição enteral poderá ser usada. Via de regra, em pacientes com fístulas de baixo
débito, quando estas estão localizadas no trato gastrointestinal baixo ou no caso de
localização no trato gastrointestinal alto quando se dispõe de acesso enteral à jusante do
orifício fistuloso (cateter ou ostomia) devemos usar a nutrição enteral. Se houver
aumento significativo do débito da fístula, esta forma de tratamento deve ser reavaliada.
Pode optar-se por interromper a nutrição enteral ou apenas diminuir o volume de infusão
e associar NP. Nos pacientes que não apresentaram aumento significativo do débito da
fístula com a nutrição enteral e, assim que as necessidades nutricionais sejam alcançadas,
deve-se suspender a NP. Ao se prescrever nutrição enteral é importante determinar o tipo
de fórmula a ser usado. De preferência, as fórmulas oligoméricas que são mais facilmente
absorvidas devem ser prescritas. O uso de nutrientes imunoestimulantes, como arginina,
RNA, glutamina e ácidos graxos Omega-3 parece trazer benefícios a pacientes com
quadros de resposta inflamatória sistêmica. No entanto, o assunto ainda é controverso.
Além disso, não existem, no mercado, fórmulas oligoméricas prontas contendo estes
nutrientes, o que representa a necessidade de serem adicionados, o que ocasiona maiores
riscos de contaminação das fórmulas enterais.
A nutrição parenteral é o tratamento de escolha para pacientes com fístulas de alto débito.
Todavia, sempre que possível, o mínimo de nutrição enteral deve ser ofertado, com
intuito de estimular os enterócitos. Isto pode ocorrer tanto em pacientes com fístulas do
trato gastrointestinal baixo (cateter posicionado no estômago) ou alto (cateter ou ostomia
7
à jusante do orifício fistuloso). Muito se tem discutido sobre a adição da glutamina à
fórmula de parenteral. A glutamina é um aminoácido não essencial que em situações de
estresse ou desuso total do trato gastrointestinal passa a ser essencial7. Trabalhos recentes
têm demonstrado nítido benefício da suplementação de glutamina, na dose de até 500
mg/Kg/dia, por via parenteral, em pacientes que não apresentem insuficiência renal8.
Cuidados com a pele
As secreções digestivas são ricas em enzimas lesivas para a pele. Mesmo em pacientes
em uso de drenos abdominais ocorre extravasamento de secreção para a pele
circunjacente com consequente lesão cutânea. Estas são dolorosas, têm aspecto de
queimadura, propiciam o aparecimento de infecção secundária e impressionam
negativamente o paciente. As fístulas proximais dão vazão a secreção mais lesiva do que
as distais. O ideal é iniciar precocemente as medidas protetoras da pele, antes mesmo do
estabelecimento de lesões mais significativas. Não há processo ideal de prevenção. O
cirurgião deve lançar mão dos métodos conhecidos adaptando-os a cada caso. Nos
portadores de fístula digestiva é bastante comum a técnica “tentativa-erro” com
modificações e adaptações durante a evolução da fístula9. Devem ser considerados o
custo, a disponibilidade dos materiais, o conhecimento dos produtos e a criatividade do
cirurgião.
Como já referido, parece-nos válido manter aspiração contínua sob baixa pressão,
limitando assim o volume drenado que pode entrar em contato com a pele. Esta conduta é
amplamente empregada mas não é de aceitação geral10.
Quando a fístula é de alto débito, utilizam-se bolsas coletoras se há integridade da parede
abdominal. A bolsa deve ser drenável para se evitar a troca freqeente, o que agrava a
lesão cutânea, e preferencialmente dever ser transparente para permitir a avaliação do
aspecto da secreção drenada. O sistema de aspiração contínua é posicionado no cateter
plástico colocado no dreno abdominal ou no trajeto fistuloso, através da bolsa coletora.
Se a fístula drena volumes pequenos, como por exemplo 50mL em cada 24 horas, usamse gazes absorventes e não bolsas. Alguns preconizam utilização de bolsas se houver
necessidade de trocar curativos de gazes com intervalos inferiores a quatro horas9. Há
autores que contraindicam o uso de gazes mesmo neste grupo de pacientes10.
Nos pacientes com deiscência da parede abdominal é muito mais difícil adaptar bolsas
coletoras que são então fixadas por cintos envolventes no abdome9. Pessoalmente
preferimos utilizar o sistema de aspiração contínua associado ao uso de compressas
cirúrgicas esterilizadas, nestes pacientes
Utilizam-se substâncias com o objetivo de constituir camada protetora na pele, tais como
pasta de alumínio ou zinco, cimento branco, clara de ovo, gelatina, colóide elástico e
outros.
Uso de drogas
O jejum por via oral como parte integrante do tratamento da fístula digestiva baseia-se na
expectativa de reduzir as secreções digestivas circulantes na área da fístula, com o
objetivo de facilitar a cicatrização espontânea. Na tentativa de reduzir mais ainda a
secreção digestiva, várias substâncias podem ser utilizadas, como por exemplo a
somatostatina ou o análogo, octreotide. Estas substâncias reduzem a circulação
esplâncnica e, assim, diminuem significativamente a secreção digestiva. Alguns estudos
8
comparando utilização ou não de somatostatina ou octreotide demonstraram percentual
de cicatrização idêntico, porém no grupo que utilizou a droga houve redução de até sete
dias no tempo de cicatrização da fístula. Parece que apesar de reduzir o tempo de
cicatrização da fístula, o período de hospitalização e a mortalidade não são afetados 12.
Como essas drogas têm custo alto, não fazem parte da rotina no tratamento das fístulas
em todos os Serviços cirúrgicos. Há inclusive citação retrospectiva na qual se observou
aumento no índice de complicações trombóticas em pacientes em uso de octreotide
comparado aos que não utilizaram a droga10.
Colas biológicas
Mais recentemente tem-se lançado mão da utilização de colas biológicas com o intuito de
propiciar cicatrização da fístula digestiva. A cola pode ser introduzida por via
endoscópica, através do orifício interno ou externo, após desbridamento e limpeza do
trajeto fistuloso. A experiência ainda é pequena mas os resultados iniciais parecem ser
promissores.
Abordagem cirúrgica da fístula
Considera-se que o período médio de cicatrização espontânea da fístula digestiva seja de
quatro a seis semanas. Há fatores que impedem a cicatrização da fístula, tais como
infecção local associada, presença de corpo estranho, atapetamento mucoso do trajeto
fistuloso, fístula terminal, obstrução distal à fístula, desnutrição grave, neoplasia ou
doença inflamatória comprometendo o segmento intestinal. O cirurgião indica o
tratamento operatório para complementar o tratamento conservador (por exemplo, drenar
abscessos intra-abdominais) ou para abordar diretamente a fístula que não cicatrizou após
seis a oito semanas de tratamento adequado. Pode-se também em alguns casos optar por
realizar desvio do trânsito intestinal e não a abordagem direta da fístula (por exemplo,
realização de colostomia). As operações de desvio tem a desvantagem de não garantir a
cicatrização da fístula além de requerer nova intervenção cirúrgica posterior para
reconstrução do trânsito intestinal.
O uso da endoscopia intervencionista mostra-se promissora nas fístulas gastroduodenais e
de cólon. Sete pacientes com fístulas gástricas tiveram o trajeto da fístula obliterado por
cola de fibrina injetada por via endoscópica, em várias sessões. Todas as fístulas
cicatrizaram e não houve complicação neste grupo12. Os resultados foram semelhantes no
tratamento de três pacientes utilizando-se a mesma técnica em outro Serviço de
endoscopia13. Nove pacientes com fístulas digestivas altas foram tratados por meio de
fistuloscopia, desbridamento, limpeza e preenchimento do trajeto com cola de fibrina.
Foram necessárias de uma a quatro sessões (média de duas), realizadas quatro a 19 dias
depois do diagnóstico (média de 12 dias). Não houve complicações e todas as fístulas
cicatrizaram dois a 46 dias após o procedimento (média de 18,7 dias )14. Não é possível
com este trabalho avaliar a eficácia desta técnica, mas o método representa uma
alternativa no tratamento menos intervencionista dos portadores de fístula digestiva.
Prognóstico
Mesmo com os avanços obtidos, a mortalidade dos portadores de fístula digestiva ainda é
alta, no geral oscilando entre 6,5% e 21%10. Há, no entanto estatísticas recentes em que
os índices atingem 37%. Isto se deve à heterogeneidade dos pacientes e das fístulas. Nos
9
casos de fístulas proximais de alto débito, a mortalidade deve-se principalmente a
distúrbios hidroeletrolíticos, insuficiência renal, infarto agudo do miocárdio, embolia
pulmonar e acidente vascular cerebral. Já nas fístulas mais distais, o principal mecanismo
de óbito é a infecção com síndrome da resposta inflamatória sistêmica grave e falência
orgânica multissistêmica.
É difícil concluir com segurança que a presença ou ausência de um fator prognóstico
isolado possa influenciar significativamente no índice de mortalidade dos pacientes com
fístula digestiva. Entretanto é interessante conhecer estes fatores prognósticos, que se
encontram listados na tabela 26.
Tabela 1
Fatores anatômicos que influenciam na cicatrização espontânea de fístulas digestivas
Favoráveis
Desfavoráveis
Manutenção da continuidade
Fístula terminal
Sem abscesso associado
Intestino adjacente sadio
Fluxo distal livre
Esofágica
Côto duodenal
Jejunal
Trajeto > 2 cm
Orificio interno < 1 cm
Descontinuidade intestinal
Fístula lateral
Com abscesso associado
Intestino adjacente doente
Obstrução distal
Gástrica
Duodenal lateral
Ileal
Trajeto < 2 cm
Orificio interno > 1 cm
10
Tabela 2
Fatores que influenciam a mortalidade em pacientes com fístulas gastrointestinais
Fator
Favorável
Desfavorável
Característica da fístula
Trajeto fistuloso longo
Continuidade intestinal
Ausência de obstrução
Trajeto fistuloso curto
Eversão da mucosa
Intestino adjacente doente
Evisceração
Oclusão distal
Defeito na parede abdominal
Órgão de origem
Gástrica
Bíleo-pancreática
Cólon
Duodeno
Jejunoileal
Complicações (sepsis)
Ausente
Presente
Etiologia
Doença inflamatória intest.
Deiscência de anastomose
Malignidade
Idade
<50 anos
>50 anos
Origem do paciente
Mesmo hospital
Transferido
Débito da fístula
<500 mL /dia
>500mL /dia
Desnutrição
Ausente
Presente
Duração da fístula
Crônica
Aguda
11
Bibliografia
1. Berry S, Fischer JE. Classification and Pathophysiology os Enterocutaneous
Fistulas. Surg Clin N Am 1996; 76: 1009-18.
2. Foster EF, Lefor AT. General management of gastrointestinal fistulas. Surg Clin
N Am 1996; 76: 1019-33.
3. Bisset IP. Postoperative small bowel fistula: back to basics.Trop Doct 2000;
30:138-40.
4. Hyon SH, Martinez-Garbino JA, Benati ML, Lopez-Avellaneda ME, Brozzi NA.
Management of a high-output postoperative enterocutaneous fistula with a
vacuum sealing method and continuous enteral nutrition. Asaio J 2000;46:511-14
5. Rolandelli R, Roslyn JJ. Surgical management and treatment of sepsis associated
with gastrointestinal fistulas. Surg Clin N Am 1996; 76: 1111-22.
6. Campos ACL, Meguid MM, Coelho JCU. Factors influencing outcome in patients
with gastrointestinal fistula. Surg Clin N Am 1996; 76: 1191-8.
7. Ziegler TR, Young LS. Therapeutic effects of specific nutrients. In: Rombeau JL,
Rolandelli RH (ed).Clinical Nutrition. Enteral and Tube Feeding. WB Saunders,
Philadelphia, 1997.
8. Griffitths RD, Jones C, Palmer TE. Six-month outcome in critically ill patients
given glutamine-supplemented parenteral nutrition.Nutrition 1997;13:293-302.
9. Dearlove JL. Skin care management of gastrointestinal fistulas. Surg Clin N Am
1996; 76: 1095-109.
10. Casaroli AA, Corsi PR. Fístulas do sistema digestório. In: Petroianu A . Urgências
Clínicas e Cirúrgicas. Rio de Janeiro, Guanabara Koogan,2002: 1038-45.
11. Alvarez C, McFadden DW, Reber HA. Complicated enterocutaneous fistulas :
failure of octreotide to improve healing. World J Surg 2000; 24: 533-7.
12. Chung MA, Wanebo HJ. Surgical management and treatment of gastric and
duodenal fistulas. Surg Clin N Am 1996; 76: 1137-46.
13. Lee YC, Na HG, Suh JH, Park IS, Chung KY, Kim NK. Three cases of fistula
arising from gastrointestinal tract treated with endoscopic injection of Histoacryl.
Endoscopy 2001; 33: 184-6
14. Wong SK, Lam YH, Lee DW, Chan AC, Chung SC. Diagnostic and therapeutic
fistuloscopy : an adjuvant management in postoperative fistulas and abscesses
after upper gastrointestinal surgery. Endoscopy 2000;32: 311-3